血清前白蛋白与脑出血预后的相关性研究
2016-12-19宋康平张玲玲刘筱洁陈应柱赵海宁
宋康平, 张玲玲, 朱 艳, 刘筱洁, 陈应柱, 赵海宁
血清前白蛋白与脑出血预后的相关性研究
宋康平1, 张玲玲2, 朱 艳2, 刘筱洁2, 陈应柱2, 赵海宁2
目的 探讨血清前白蛋白水平与脑出血患者预后的相关性。方法 纳入自发性脑出血患者31例,收集临床资料,在入院24 h内采集空腹血检测血清前白蛋白水平。采用美国国立卫生研究院卒中量表(National Institutes of Health Stroke Scale,NIHSS)对入院时的神经功能缺损严重程度进行评定,在发病后第90天应用改良Rankin量表(modified Rankin Scale,mRS)评价患者功能预后,根据第90天mRS将患者分为预后良好组(0~2分)和预后不良组(3~6分)。结果 在31例自发性脑出血患者中,预后良好组21例(67.7%),预后不良组10例(32.3%)。与预后不良组比较,预后良好组患者入院时前白蛋白(prealbumin,PA)水平较高,而NIHSS评分和低密度脂蛋白胆固醇(low density lipoprotein cholesterol,LDL-C)水平较低。二元Logistic回归分析结果显示,高基线NIHSS评分、低血清前白蛋白水平是脑出血患者预后不良的独立危险因素;随着基线NIHSS评分的增高,患者预后不良的趋势增加(OR1.333,95%CI1.023~1.738;P=0.033);血清前白蛋白水平增高,患者预后不良的趋势降低(OR0.972,95%CI0.946~0.998;P=0.039)。结论 在预后不良的患者中血清前白蛋白水平明显降低,血清前白蛋白水平是自发性脑出血患者预后不良的独立危险因素。
自发性脑出血; 前白蛋白; 预后
急性脑血管病已成为严重威胁人类健康的主要疾病之一,与脑梗死相比,脑出血具有更高的致残率和致死率。据统计[1],在西方工业化国家,脑出血占急性脑血管病的10%~15%,亚洲国家则是西方国家的2~3倍。我国居民第3次死因调查[2]显示,脑血管病已跃居死因的第一位。75%以上的脑出血患者遗留有不同程度的肢体瘫痪、痴呆、失语等神经功能缺损[3]。鉴于脑出血高致死率及致残率对社会造成的沉重负担,改善其预后是当今亟待解决的重大问题。尽管多模态磁共振、血液炎症指标及其他高危因素分析等已应用于提高脑出血患者的预后,但仍未达到理想目标。在此之前,大量研究[4~7]表明营养状态与脑卒中预后密切相关,营养状态较好的急性卒中患者往往能获得较好预后。血清前白蛋白作为评估机体营养状态的敏感指标之一,与脑卒中预后的关系众说纷纭。Cong Gao等人的研究[8]表明,缺血性脑卒中患者前白蛋白水平高者预后较好。而Pellicane AJ等的研究[9]却认为脑卒中患者的预后并不受前白蛋白水平的影响,但该研究中卒中患者不仅有缺血性脑卒中、也包括出血性脑卒中及缺血性卒中后脑出血转化的患者。对于单独研究血清前白蛋白水平与脑出血预后的相关性的报道国内外罕见。本研究采用改良Rankin评分方法评估患者预后,旨在探索血清前白蛋白水平与原发性脑出血预后之间的相关性,为指导脑出血患者合理治疗和改善预后提供理论依据。
1 资料与方法
1.1 研究对象 连续性纳入2013年9月-2015年7月期间在江苏省苏北人民医院神经内科住院治疗的自发性脑出血患者31例。纳入标准:(1)发病24 h之内入院,经CT证实脑出血;(2)有明确的神经系统定位体征;(3)年龄在18~80岁之间。排除标准:(1)出血量大需手术治疗;(2)血肿破入脑室;(3)继发性脑出血:如动脉瘤、动静脉畸形引起的脑出血;(4)既往脑卒中病史;(5)伴有严重感染、肝功能不全、肿瘤或营养不良。
1.2 临床资料收集 详细询问并记录患者性别、年龄、饮食、吸烟、饮酒等基本资料及既往病史和家族史;记录入院时血压;在入院24 h内抽取患者空腹静脉血进行血常规、肝肾功能、凝血常规、血糖、血脂分析、前白蛋白等检测。入院时用NIHSS评分评估患者基线神经功能缺损情况,在发病后90 d用mRS评估患者预后情况,0~2分定义为预后良好;3~6分定义为预后不良。
1.3 血清前白蛋白水平检测 在患者入院24 h内抽取空腹血2 ml,应用全自动生化仪分析测定血清前白蛋白含量。
1.4 血肿体积测定 由2名有经验的医生在头部CT 影像下进行出血病灶体积的评估,具体计算公式为:体积≈(A×B×C×D)/2。其中A为血肿最大层面的长径;B为与长径垂直的最长径;C为CT扫描的层厚;D为出血的层面数。

2 结 果
2.1 一般临床资料 研究期间共纳入31例自发性脑出血患者,其中男性17例,女性14例,年龄31~80岁,平均(59.84±13.13)岁。预后良好组21例,预后不良组10例,两组之间年龄(P=0.702)、性别(P=1.000)之间无统计学差异(见表1)。
2.2 预后良好组与预后不良组相关危险因素的比较 结果显示两组之间血清前白蛋白(P=0.034)、低密度脂蛋白胆固醇(P=0.030)、NIHSS评分(P=0.001)存在显著统计学差异;出血部位(P=0.875)、血肿体积(P=0.069)、高血压(P=1.000)、糖尿病(P=0.074)、甘油三酯(P=0.727)、高密度脂蛋白胆固醇(P=0.540)及WBC(P=0.211)、RBC(P=0.900)、PLT(P=0.466)等两组之间无显著差异(见表1)。
2.3 二元Logstic回归分析 将表1中P<0.05的指标,即血清前白蛋白、LDL、NIHSS评分等纳入二元Logistic回归分析。结果显示,血清前白蛋白(OR0.972,95%CI0.946~0.998;P=0.039)是自发性脑出血预后良好的保护因素,而NIHSS评分(OR1.333,95%CI1.023~1.738;P=0.033)是预后不良的独立危险因素(见表2)。
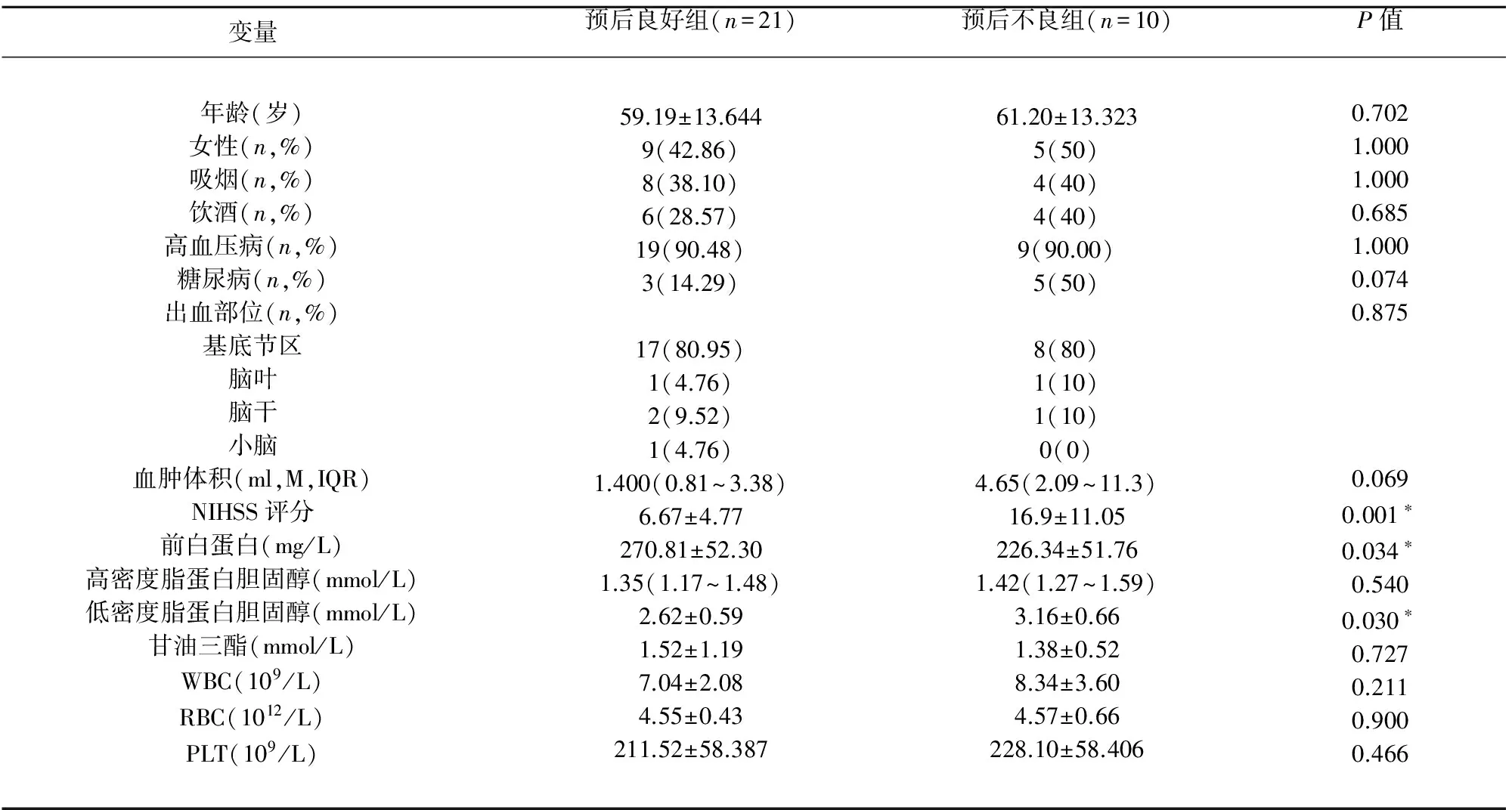
表1 不同预后患者临床资料比较
*P<0.05,具有统计学意义

表2 3项临床资料的Logistic回归分析结果
*P<0.05,具有统计学意义
3 讨 论
自发性脑出血又称原发性脑出血,是指原发性非外伤性的脑实质出血,是常见的脑血管疾病。研究资料[10]表明,1990年-2010年之间,脑出血患者的绝对人数增加了47%,死亡人数增加20%,伤残调整寿命年增加14%。脑出血后神经功能缺损高达75%以上[3]。因此改善脑出血预后、减轻社会家庭负担是当今世界重要而急迫的问题。
血清前白蛋白(prealbumin,PA),又称转甲状腺素蛋白(transthyretin,TTR),是一种由4个相同亚基组成的四聚体,主要功能是运输甲状腺素和维生素A,并具有促进淋巴细胞成熟、增强免疫力的能力。前白蛋白体库很小,半衰期为2 d,可以准确、敏感的反映机体内在蛋白的合成情况[11],为目前国际上评价营养状况的重要指标之一。同时,血清前白蛋白是一种急性负时相反应蛋白,在炎症、恶性肿瘤或肝硬化时水平降低。Fleming CE等的研究[12~14]提示血清前白蛋白具有神经保护作用,主要机制可能涉及前白蛋白增加神经递质逆向转运,并通过巨蛋白依赖的内化促进轴突生长和神经元再生、修复。Santos等人的动物研究[15]也表明,在没有热休克蛋白作用时,脑脊液前白蛋白可减少神经元死亡、减轻水肿以及炎症反应,进而影响脑缺血时濒死神经元的存活。有关前白蛋白与脑梗死的研究[8]结果表明,低血清前白蛋白脑卒中患者的预后欠佳,而前白蛋白水平较高的患者往往预后较好。本研究的目的旨在探讨血清前白蛋白水平与自发性脑出血功能预后之间的关系。
研究结果表明,预后良好组的脑出血患者前白蛋白水平较预后不良者高,二元Logstic回归分析结果证实,入院时低血清前白蛋白水平是自发性脑出血预后差的独立危险因素。前白蛋白水平低的脑出血患者预后较差的可能机制为:(1)前白蛋白较低时提示蛋白能量营养不良,急性期反应蛋白合成受抑制,不利于对抗脑出血后应激状态机体释放于循环中的毒性代谢产物;(2)前白蛋白是一种非特异性宿主防御物质,其水平较低时机体免疫功能降低,不利于脑出血患者功能恢复;(3)前白蛋白可能参与坏死神经元的再生与修复,其水平降低不利于损伤后的轴突生长和功能恢复,进而影响脑出血患者的预后。
总之,本研究结果表明,血清前白蛋白水平是影响脑出血患者预后的独立危险因素,能早期评估患者预后。提高脑出血高危人群或脑出血急性期患者的前白蛋白水平,或可成为将来减轻神经功能缺损、改善脑出血预后的重要治疗手段。
[1]Tsai CF,Thomas B,Sudlow CL.Epidemiology of stroke and its subtypes in Chinese vs.white populations:a systematic review[J].Neurology,2013,81:264-272.
[2]陈 竺.全国第三次死因回顾抽样调查报告[M]. 北京:中国协和医科大学出版社,2008.10-17.
[3]程媛媛.青年和中老年脑出血的危险因素及预后的相关研究[D].泸州医学院,2014.
[4]Gariballa SE,Parker SG,Taub N,et al.Influence of nutritional status on clinical outcome after acute stroke[J].Am J Clin Nutr,1998,68:275-281.
[5]Salah G.Poor nutritional status on admission predicts poor outcomes after stroke:observational data from the FOOD trial[J].Stroke,2003,34:1450-1456.
[6]Pandian JD,Jyotsna R,Singh R,et al.Premorbid nutrition and short term outcome of stroke: a multicentre study from India[J].J Neurol Neurosurg Psychiat,2011,82:1087-1092.
[7]Sung-Hee YR,Jong SK,Sun UK,et al.Undernutrition as a predictor of poor clinical outcomes in acute ischemic stroke patients[J].Arch Neurol,2008,65(1):39-43.
[8]Gao C,Zhang B,Zhang W,et al.Serum prealbumin (transthyretin) predict good outcome in young patients with cerebral infarction[J].Clinic Exp Med,2011,11:49-54.
[9]Pellicane AJ,Millis SR,Barker KD,et al.The effect of protein and calorie intake on prealbumin,complications,length of stay,and function in the acute rehabilitation inpatient with stroke[J].Neuro Rehabilitation,2013,33:367-376.
[10]Krishnamurthi RV,Feigin VL,Forouzanfar MH,et al.Global and regional burden of first-ever ischaemic and haemorrhagic stroke during 1990-2010:findings from the Global Burden of disease study 2010[J].The Lancet Global Health,2013,1:259-281.
[11]Davis CJ,Sowa D,Keim KS,et al.The use of prealbumin and C-reactive protein for monitoring nutrition support in adult patients receiving enteral nutrition in an urban medical center[J].JPEN,2012,36:197-204.
[12]Fleming CE,Saraiva MJ,Sousa MM.Transthyretin enhances nerve regeneration[J].J Neurochem,2007,103:831-839.
[13]Fleming CE,Nunes AF,Sousa MM.Transthyretin: more than meets the eye[J].Progress Neurobiol,2009,89:266-276.
[14]Fleming CE,Mar FM,Franquinho F,et al.Transthyretin internalization by sensory neurons is megalin mediated and necessary for its neuritogenic activity[J].J Neurosci,2009,29:3220-3232.
[15]Santos SD,Lambertsen KL,Clausen BH,et al.CSF transthyretin neuroprotection in a mouse model of brain ischemia[J].J Neurochem,2010,115:1434-1444.
Correlation of serum prealbumin with functional outcome of cerebral hemorrhage
SONG Kangping,ZHANG Lingling,ZHU Yan,et al.
(Xiang Ya School of Medicine,Central South University,Changsha 410013,China)
Objective The aim of this study was to determine whether the serum prealbumin level was associated with the functional outcome of cerebral hemorrhage.Methods A total number of 31 patients with spontaneous intracerebral hemorrhage were recruited;baseline data were recorded at admission and serum prealbumin was detected within 24 hours after admission.The National Institutes of Health Stroke Scale (NIHSS) was used to evaluate the severity of neurological deficits and the modified Rankin Scale (mRS) to evaluate the clinical outcome at 90th day after onset.Patients were divided into a good outcome group (mRS 0~2) and a poor outcome group(mRS 3~6).Results Of the 31 spontaneous intracerebral hemorrhage patients included,21(67.7%) were in the good outcome group,and 10 (32.3%) in the poor outcome group.Compared with the poor outcome group,theserum prealbumin was higher,the NIHSS and LDL-C at admission were lower in the good outcome group.Binary logistic analysis showed that high baseline NIHSS and low serum prealbumin were independent risk predictors for poor outcome of spontaneous intracerebral hemorrhage;the trend of poor outcome was increased with the increasing of baseline NIHSS (OR1.333, 1.023~1.738 95%CI;P=0.033) and decreased with the elevated level of prealbumin (OR0.972,95%CI0.946~0.998;P=0.039).Conclution The serum prealbumin level decreases in the poor outcome group of spontaneous intracerebral hemorrhage.The low serum prealbumin level is an independent risk factor for poor outcome in patient with spontaneous intracerebral hemorrhage.
Spontaneous intracerebral hemorrhage; Prealbumin; Outcome
1003-2754(2016)10-0920-03
2016-04-06;
2016-09-29
(1.中南大学湘雅医学院,湖南 长沙 410013;2.苏北人民医院神经内科,江苏 扬州 225001)
赵海宁,E-mail:75259160@qq.com
R743.34
A
