不同分娩方式对产妇早期盆底功能障碍的影响
2016-12-17李维玲
周 杰, 李维玲, 李 牧
(陕西省西安高新医院 产科, 陕西 西安, 710075)
不同分娩方式对产妇早期盆底功能障碍的影响
周 杰, 李维玲, 李 牧
(陕西省西安高新医院 产科, 陕西 西安, 710075)
目的 探讨不同分娩方式对产妇早期盆底功能障碍(PFD)的影响。方法 根据就诊时间不同,将480例初产妇分为产后6~8周组388例和产后12~14周组92例。观察2组压力性尿失禁(SUI)、尿潴留、盆腔器官脱垂定量(POP-Q)分级及盆底肌肌力下降的发生情况,比较2组盆底肌表面肌电信号(sEMG)结果。结果 2组剖宫产产妇POP-Q Ⅰ~Ⅱ级、盆底肌肌力下降的发生率显著低于阴道分娩者(P<0.05或P<0.01), SUI、尿潴留比较无显著差异(P>0.05); 上述各指标在产后12~14周组发生率略低于产后6~8周组,但无显著差异(P>0.05)。产后6~8周组剖宫产产妇盆底肌前后静息值、快肌最大值、10 s及60 s慢肌肌电值均显著高于阴道分娩者(P<0.01); 与产后6~8周组比较,产后12~14周组阴道分娩产妇快肌最大值、10 s和60 s慢肌肌电值以及后静息值明显升高(P<0.05或P<0.01), 但与剖宫产者比较无显著差异(P>0.05)。结论 产妇早期盆底功能受不同分娩方式的影响,其中剖宫产影响较小;产后3个月内应及时行盆底肌肉锻炼,以减少PFD的发生。
初产妇; 盆底功能障碍; 阴道分娩; 剖宫产
女性盆底功能障碍(PFD)性疾病由盆腔支持结构缺陷或退化、损伤及功能障碍引起,以尿失禁、粪失禁、盆腔疼痛、盆腔器官脱垂及生殖道损伤为常见问题[1]。PFD常见于成年女性,发病率高达20%~40%[2]。Bozkurt等[3]认为,妊娠和分娩与女性PFD的发生密切相关。妊娠期,子宫重力通过牵拉盆底而使软组织受到损伤,导致PFD风险增加;分娩时,盆底结缔组织间的连接被分离,引发PFD[4]。近年来,有关产后盆底功能的研究日益增加,但不同分娩方式对盆底的影响仍存在争议。本研究通过观察不同分娩方式下产后不同时期PFD的发生情况及盆底肌表面肌电信号(sEMG)的分布,旨在为产妇早期训练和远期疾病预防提供参考。
1 资料与方法
1.1 一般资料
选取2015年1月—2015年6月收治的足月单胎初产妇480例为研究对象,排除标准: ① 既往有尿失禁、盆腔脏器脱垂、盆底损伤手术史者; ② 产后行提肛运动锻炼者; ③ 恶露未干净者。根据就诊时间的不同,分为产后6~8周组388例和产后12~14周组92例。产后6~8周组年龄(29.2±2.8)岁;孕次(1.5±1.1)次;体质量指数(BMI)增加(6.39±1.88) kg/m2; 新生儿体质量(3.37±0.47) kg; 剖宫产149例,阴道分娩239例。产后12~14周组年龄(28.7±3.1)岁;孕次(1.4±0.9)次; BMI增加(6.42±1.94) kg/m2; 新生儿体质量(3.41±0.45) kg; 剖宫产27例,阴道分娩65例。2组年龄、孕次、BMI增加等无显著差异(P>0.05), 具有可比性。
1.2 方法
1.2.1 调查研究:产后复查时,告知所有产妇此次调查的目的,并由专科门诊医生行妇科检查,详细询问产妇一般情况并填写调查问卷表。
1.2.2 盆底肌肌力检测:回顾性分析产妇产后尿潴留、压力性尿失禁(SUI)等发生情况,根据盆腔器官脱垂定量(POP-Q)分度法[5]对盆腔器官脱垂进行诊断。盆底肌肌力检测前,所有产妇均需在指导下完成15~30 min盆底肌锻炼,即在产妇阴道后侧壁放入食指和中指,对盆底肌收缩进行检查,若盆底肌收缩正确,可见肛门向上抬举。盆底肌力下降定义为肌力测定≤Ⅲ级。
1.2.3 sEMG检测:采用Femiscan生物反馈治疗仪将阴道电极探头置于产妇阴道内,通过检测sEMG信号对盆底肌舒张和收缩功能进行精准测量,参考Glazer评估法[6]对盆底肌肉功能进行评估,评估指标包括表面肌平均值、最大值和变异性。具体操作包括放松(60 s前基线测试)、快速收缩5次、持续收缩和放松5次、耐受测试(60 s持续收缩)及再次放松(60 s后基线测试)5个阶段,分别对静息状态下盆底肌肉功能、快肌功能、快肌和慢肌功能、慢肌功能及再次静息状态下的盆底肌肉功能进行评定。
1.3 观察指标
观察2组SUI、尿潴留、POP-Q分级及盆底肌肌力下降的发生情况,并对盆底肌sEMG检测结果进行比较,包括盆底肌前后静息值、快肌最大值、快肌收缩时间、快肌放松时间、10 s及60 s慢肌肌电值。
1.4 统计学方法
采用SPSS 17.0统计学软件,计数资料以百分率表示,采用χ2检验;计量资料行正态性检验,以四分位数表示,非正态性资料采用秩和检验。P<0.05为差异有统计学意义。
2 结 果
2.1 2组产后PFD发生情况比较
2组剖宫产产妇POP-Q I~Ⅱ级、盆底肌肌力下降的发生率均显著低于阴道分娩者(P<0.05或P<0.01), SUI及尿潴留发生率略低于阴道分娩者,但无显著差异(P>0.05)。产后12~14周组SUI、尿潴留、POP-Q I~II级、盆底肌肌力下降的发生率均略低于产后6~8周组,但差异无统计学意义(P>0.05)。见表1。
2.2 2组盆底肌sEMG检测结果比较
产后6~8周组剖宫产产妇盆底肌前后静息值、快肌最大值、10 s及60 s慢肌肌电值均显著高于阴道分娩者(P<0.01); 产后12~14周组阴道分娩产妇盆底肌肌电值略有升高,但与剖宫产者比较无显著差异(P>0.05)。与产后6~8周组比较,产后12~14周组阴道分娩产妇快肌最大值、10 s和60 s慢肌肌电值以及后静息值显著升高(P<0.05或P<0.01),而剖宫产产妇盆底肌前静息值显著降低(P<0.05)。见表2。
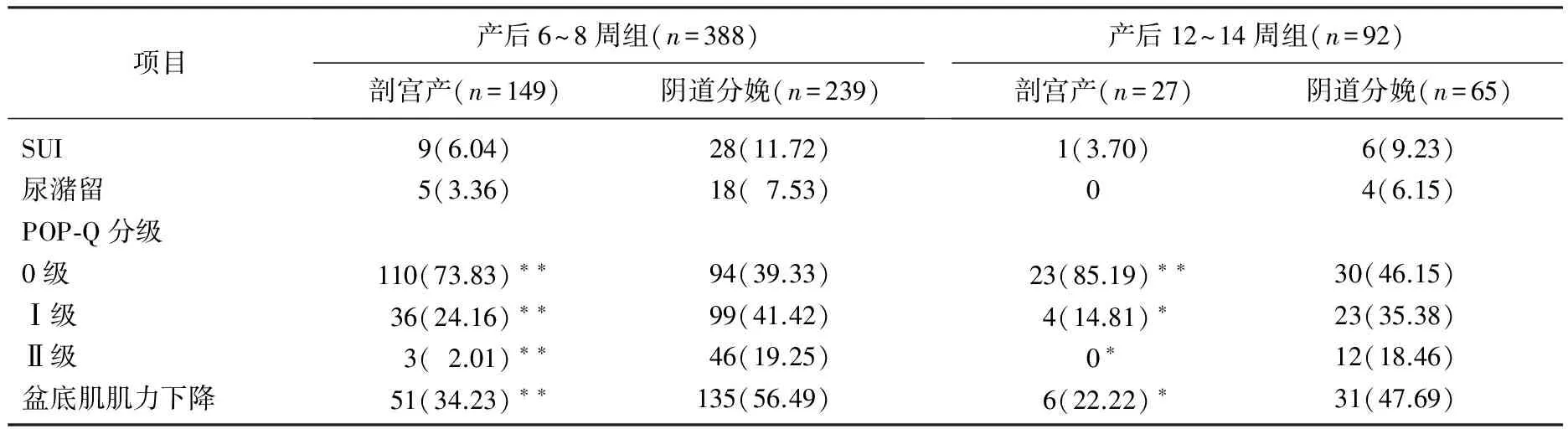
表1 2组产后PFD发生情况比较[n(%)]
与阴道分娩比较, *P<0.05, **P<0.01。
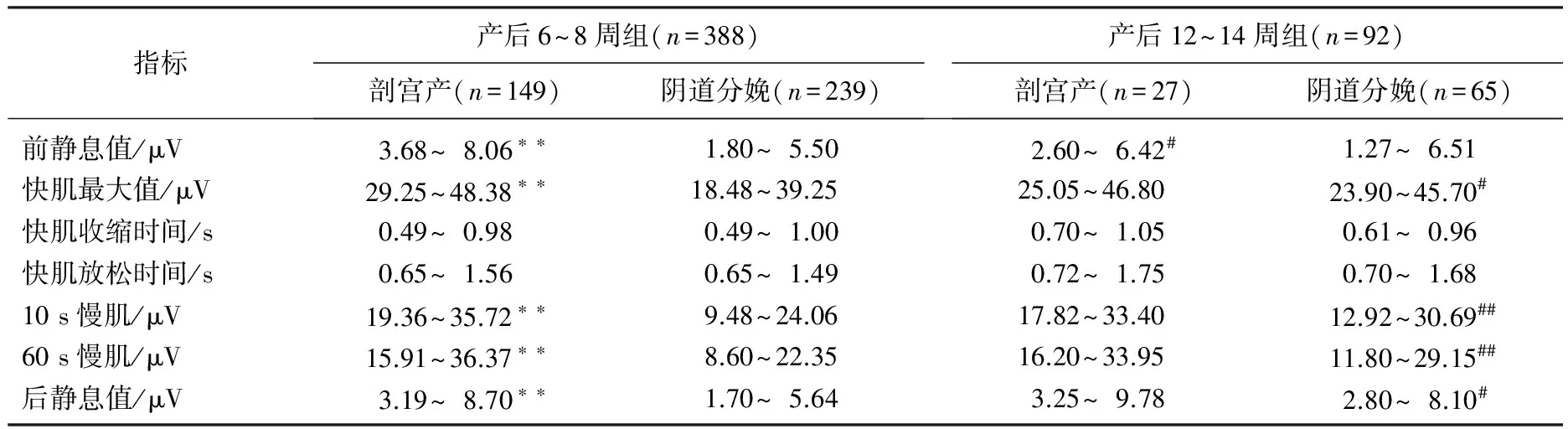
表2 2组盆底肌sEMG检测结果比较(P25~P75)
与阴道分娩比较, **P<0.01; 与产后6~8周组比较, #P<0.05, ##P<0.01。
3 讨 论
女性盆底是一个复杂、紧密的支持系统,由封闭骨盆出口的多层肌肉、韧带、筋膜组成。当盆底组织细胞的生物力学性能降低或妊娠、分娩、排便等影响因素超过盆底组织细胞所承受的范围时,可引发PFD[7]。大量研究[8-9]表明,妊娠和分娩是PFD发生的独立危险因素。约4%~26%第1次阴道分娩的产妇可发生SUI, 52%出现不同程度的阴道前壁脱垂[10]。O′Boyle等[11]认为,阴道分娩尤其是难产会使会阴神经、盆内筋膜、肛提肌等盆腔支持组织不同程度受损,引发SUI及盆腔器官脱垂,且随分娩次数的增加而增加。而选择性剖宫产可明显降低产妇盆腔脏器脱垂的发生率,对PFD发挥保护作用[12]。本研究结果显示, 2组剖宫产产妇POP-Q Ⅰ~Ⅱ级、盆底肌肌力下降的发生率均显著低于阴道分娩者,与张晓薇等[13]研究结果一致;与产后6~8周组比较,产后12~14周组SUI、尿潴留、POP-Q Ⅰ~Ⅱ级、盆底肌肌力下降的发生率略有下降,但差异无统计学意义,考虑与分娩后盆底肌自然恢复能力有关。
根据收缩特点,盆底肌可分为快肌纤维和慢肌纤维两种,前者主要分布于会阴浅层肌,迅速、敏捷地进行阶段性收缩,但易疲劳;后者主要分布于深层肛提肌,持续而长久地进行收缩,不易疲劳[14]。作为一项非侵入性检查,盆底肌sEMG通过内置阴道电极探头来测量浅表肌肉的动作电位,以振幅变化或生物反馈形式呈现。研究[15]表明,盆底肌表面肌电图可有效诊断并预测盆底肌肉松弛性疾病,准确评估盆底肌收缩和舒张功能。通过对产妇盆底肌sEMG进行检测,本研究结果显示,产后6~8周组剖宫产产妇的盆底肌前后静息值、快肌最大值、10 s及60 s慢肌肌电值均显著高于阴道分娩者,表明阴道分娩可通过机械性损伤盆底肌及筋膜组织而减弱盆腔器官支撑,改变分娩后膀胱颈活动度及位置。与产后6~8周组比较,产后12~14周组阴道分娩产妇快肌最大值、10 s和60 s慢肌肌电值以及后静息值明显升高,进一步证实盆底肌具有较快的自然恢复能力,但与剖宫产者比较仍无显著差异,提示分娩对产后3个月盆底肌肌力的影响不明显,与刘芬等[16]研究结果一致。
综上所述,产妇早期盆底功能受不同分娩方式的影响,其中剖宫产影响较小。为了减轻分娩对盆底功能的影响,建议产后3个月内应及时行盆底肌肉锻炼,以加快盆底血液循环,减少PFD的发生。
[1] Jundt K, Peschers U, Kentenich H. The investigation and treatment of female pelvic floor dysfunction[J]. Dtsch Arztebl Int, 2015, 112(33/34): 564-574.
[2] 吴晓丽, 吴江平, 梅士娟, 等. 不同分娩方式对初产女性产后早期盆底功能的影响[J]. 热带医学杂志, 2015, 15(7): 932-935.
[3] Bozkurt M, Yumru A E, Sahin L. Pelvic floor dysfunction, and effects of pregnancy and mode of delivery on pelvic floor[J]. Taiwan J Obstet Gynecol, 2014, 53(4): 452-458.
[4] Bao Y, Hu M, Gao G, et al. Multivariate analysis for pelvic floor dysfunction[J]. J Cent South Univ (Med Sci), 2015, 40(11): 1229-1233.
[5] Liang C C, Tseng L H, Chang Y L, et al. Predictors of persistence of preoperative urgency incontinence in women following pelvic organ prolapsed repair[J]. Taiwan J Obstet Gynecol, 2015, 54(6): 682-685.
[6] 张艳, 易念华, 吴兰, 等. 不同分娩方式对产后早期盆底功能的影响及康复治疗效果评估[J]. 华中科技大学学报: 医学版, 2014, 43(3): 351-355.
[7] Rrtveit G, Hannestad Y S. Association between mode of delivery and pelvic floor dysfunction[J]. Tidsskr Nor Laegeforen, 2014, 134(19): 1848-1852.
[8] 孙智晶, 朱兰, 郎景和, 等. 产后盆底康复锻炼对女性盆底功能障碍性疾病的预防作用[J]. 中华妇产科杂志, 2015, 50(6): 420-427.
[9] Durnea C M, Khashan A S, Kenny L C, et al. The role of prepregnancy pelvic floor dysfunction in postnatal pelvic morbidity in primiparous women[J]. Int Urogynecol J, 2014, 25(10): 1363-1374.
[10] Sangsawang B, Serisathien Y. Effect of pelvic floor muscle exercise programme on stress urinary incontinence among pregnant women[J]. J Adv Nurs, 2012, 68(9): 1997-2007.
[11] O′Boyle A L, O′Boyle J D, Calhoun B, et al. Pelvic organ support in pregnancy and postpartum[J]. Int Urogynecol J Pelvic Floor Dysfunct, 2005, 16(1): 69-72.
[12] 王淑静, 邓晓岚, 陈德新, 等. 不同分娩方式对女性盆底功能影响的研究进展[J]. 中华临床医师杂志: 电子版, 2015, 9(20): 3768-3773.
[13] 张晓薇, 曲坚. 不同分娩方式对产后早期盆底功能的影响[J]. 中国实用妇科与产科杂志, 2008, 24(8): 590-592.
[14] 易念华, 张艳, 吴兰, 等. Glazer盆底表面肌电评估对产后早期盆底功能恢复的疗效观察[J]. 中国妇幼保健, 2015, 30(20): 3376-3378.
[15] Resende A P, Petricelli C D, Bernardes B T, et al. Electromyographic evaluation of pelvic floor muscles in pregnant and nonpregnant women[J]. Int Urogynecol J, 2012, 23(8): 1041-1045.
[16] 刘芬, 陈敦金. 妊娠及分娩对盆底肌力的影响[J]. 热带医学杂志, 2012, 12(2): 148-150.
Influence of different delivery ways on early pelvic floor dysfunction in puerperae
ZHOU Jie,LI Weiling,LI Mu
(DepartmentofObstetrics,GaoxinHospitalinXi′an,Xi′an,Shaanxi, 710075)
Objective To explore the influence of different delivery ways on early pelvic floor dysfunction (PFD) in puerperae. Methods A total of 480 puerperae were divided into post-delivery 6~8 week group (n=388) and post-delivery 12~14 week group (n=92) according to the diagnostic sequences. Stress urinary incontinence (SUI), uroschesis, pelvic organ prolapse quantitation (POP-Q) classification and the occurrence of reduced pelvic floor muscle tension were observed in both groups, and surface electromyogram signal (sEMG) results of pelvic floor muscles were compared between two groups. Results Women with cesarean delivery were markedly lower in the rates of POP-Q in class Ⅰ~Ⅱand the reduced pelvic floor muscle tension than those with vaginal delivery in both groups (P<0.05 orP<0.01), but there was no significant difference in SUI and uroschesis (P>0.05). Meanwhile, the rates of above indexes were slightly lower in post-delivery 12~14 week group than those in post-delivery 6~8 week group, but the differences were significant (P>0.05). Post-delivery 6~8 week group was notably higher in anterior and posterior resting value of pelvic floor muscles, the maximum value of fast muscles and the myoelectricity values of slow muscles within 10 s and 60 s than post-delivery 12~14 week group (P<0.01). Compared with post-delivery 6~8 week group, women with vaginal delivery in post-delivery 12~14 week group were prominently higher in the maximum value of fast muscles and the myoelectricity values of slow muscles within 10 s and 60 s (P<0.05 orP<0.01), but there was no significant difference compared with women with cesarean delivery in the same group (P>0.05). Conclusion Early pelvic floor function is influenced by different delivery ways, in which the impact of cesarean delivery is less. Moreover, pelvic floor muscles should be trained timely within post-delivery 3 months to reduce the occurrence of PFD.
primiparae; pelvic floor dysfunction; vaginal delivery; cesarean delivery
2016-10-09
中国高校医学期刊临床专项资金(11526592)
李牧, E-mail: Muli127@126.com
R 714.46
A
1672-2353(2016)23-078-04
10.7619/jcmp.201623023
