呼吸机相关肺炎发病率及危险因素前瞻性研究
2016-12-12黄妮妮胡美春韦思尊王秀葵韦柳青
黄妮妮,胡美春,韦思尊,黄 霄,王秀葵,李 勉,韦柳青
(1 广西中医药大学附属瑞康医院,广西 南宁 530011; 2 广西民族医院,广西 南宁 530001)
·论著·
呼吸机相关肺炎发病率及危险因素前瞻性研究
黄妮妮1,胡美春2,韦思尊1,黄 霄1,王秀葵1,李 勉1,韦柳青2
(1 广西中医药大学附属瑞康医院,广西 南宁 530011; 2 广西民族医院,广西 南宁 530001)
目的 了解呼吸机相关肺炎(VAP)发病率及其危险因素,为预防VAP提供依据。 方法 对 2006年1月—2011年12月2所三级甲等综合医院使用呼吸机患者开展VAP前瞻性监测,选取发生VAP医院感染患者作为VAP组,未发生VAP医院感染患者作为非VAP组(1∶1配比),进行危险因素分析。结果 共监测使用呼吸机患者2 550 例,发生VAP 475例,机械通气总日数32 623 d,VAP发病率为14.56‰。单因素分析表明:反复呼吸道感染病史、1个月内使用广谱抗菌药物、多次住院、昏迷、低蛋白血症、脱机失败后再次插管、使用糖皮质激素、机械通气>5 d、误吸、口腔卫生情况差是VAP发生的危险因素。多因素logistic 回归分析显示,昏迷(OR95%CI:1.38~2.93)、低蛋白血症(OR95%CI:1.12~2.10)、使用糖皮质激素(OR95%CI:1.10~2.24)、脱机失败再次插管(OR95%CI:2.14~4.74)、机械通气>5 d(OR95%CI:2.55~4.83)、误吸(OR95%CI:1.24~2.77)、口腔卫生情况差(OR95%CI:1.72~3.74)是VAP发生的独立危险因素。结论 VAP发病率较高,其危险因素众多,应采取正确的口腔清洁、抬高头位、及时评估撤机、改善营养状况等综合干预措施,降低VAP的发病率。
呼吸机相关肺炎; 危险因素; 发病率; 医院感染; 病例对照; 前瞻性研究
[Chin J Infect Control,2016,15(11):845-848]
呼吸机相关肺炎(ventilator-associated pneumonia, VAP)是机械通气过程中常见的严重并发症之一,一旦发生,易造成脱机困难,住院时间延长,住院费用增加,严重者威胁生命,甚至死亡。为了解VAP发病率及其危险因素,故对2006年1月—2011年12月2所三甲综合医院使用呼吸机患者开展VAP前瞻性监测,现将结果报告如下。
1 对象与方法
1.1 研究对象 选取2006年1月—2011年12月2所三甲综合医院使用呼吸机发生VAP医院感染患者作为VAP组,按VAP组同年龄段(±10岁)、同性别、同医院、同科室、同系统疾病进行1∶1配比,选取未发生VAP医院感染患者作为非VAP组。
1.2 研究方法 设计统一的呼吸机使用日志登记表、发生VAP/未发生VAP医院感染患者登记表,对VAP进行前瞻性监测。调查内容包括是否反复呼吸道感染病史、1个月内使用广谱抗菌药物、多次住院、昏迷、低蛋白血症、化学治疗、使用糖皮质激素、使用免疫抑制剂、放射治疗、使用应激性溃疡预防用药、使用利尿剂、留置胃管、脱机失败后再次插管、机械通气>5 d、误吸、口腔卫生情况差共16个危险因素。
1.3 VAP诊断标准 患者使用呼吸机48 h后或撤除呼吸机48 h内出现肺部感染;有肺部感染全身及局部症状,并有胸部X线及实验室依据;肺部感染的诊断标准参考卫生部2001年版《医院感染诊断标准(试行)》。
1.4 统计分析 应用SPSS 19.0统计软件进行数据分析,采用χ2检验进行单因素分析;将单因素分析中差异有统计学意义的变量纳入logistic回归,进行多因素分析,P≤0.05为差异有统计学意义。
2 结果
2.1 VAP发病率 2所三级甲等综合医院2006年1月—2011年12月共监测使用呼吸机患者2 550例,年龄3~80岁,男性占65.02%;发生VAP 475例,机械通气总日数32 623 d,VAP发病率为14.56‰。
2.2 危险因素单因素分析 共有475例VAP患者,其中有25例无法找到相应的配比条件,故舍去,VAP组最终纳入450例患者; 按1∶1配比,非VAP组纳入450例患者。采用χ2检验进行单因素分析,结果显示反复呼吸道感染病史、1个月内使用广谱抗菌药物、多次住院、昏迷、低蛋白血症、使用糖皮质激素、脱机失败后再次插管、机械通气>5 d、误吸、口腔卫生情况差两组比较,差异均有统计学意义(均P<0.05);而化学治疗、免疫抑制剂、放射治疗、应激性溃疡预防用药、利尿剂、留置胃管两组比较,差异均无统计学意义(均P>0.05)。见表1。
表1 VAP危险因素单因素分析(例)
Table 1 Univariate analysis on risk factors for VAP (No. of cases)
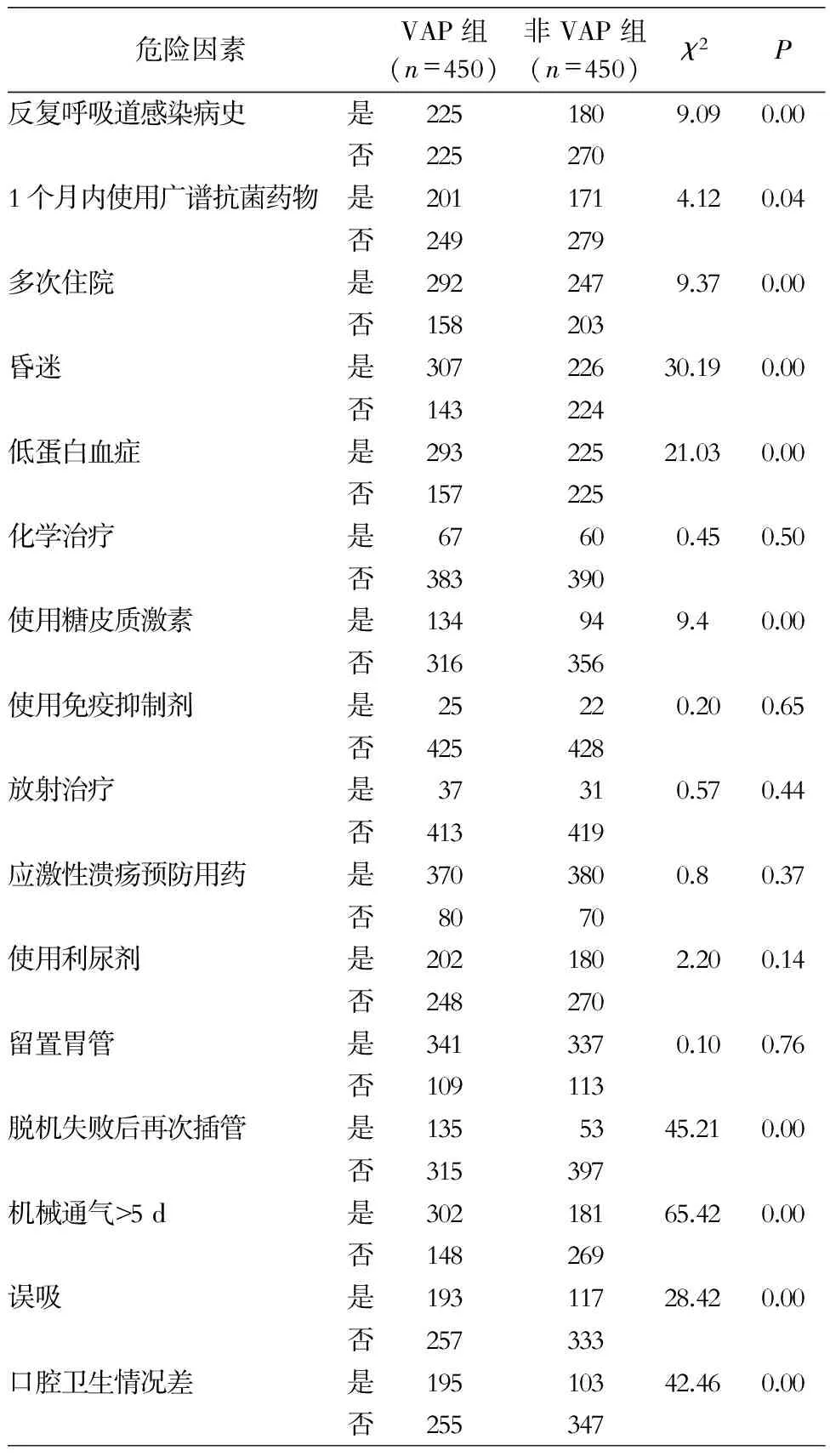
危险因素VAP组(n=450)非VAP组(n=450)χ2P反复呼吸道感染病史是2251809.090.00否2252701个月内使用广谱抗菌药物是2011714.120.04否249279多次住院是2922479.370.00否158203昏迷是30722630.190.00否143224低蛋白血症是29322521.030.00否157225化学治疗是67600.450.50否383390使用糖皮质激素是134949.40.00否316356使用免疫抑制剂是25220.200.65否425428放射治疗是37310.570.44否413419应激性溃疡预防用药是3703800.80.37否8070使用利尿剂是2021802.200.14否248270留置胃管是3413370.100.76否109113脱机失败后再次插管是1355345.210.00否315397机械通气>5d是30218165.420.00否148269误吸是19311728.420.00否257333口腔卫生情况差是19510342.460.00否255347
2.3 危险因素多因素回归分析 多因素logistic回归分析显示,昏迷、低蛋白血症、使用糖皮质激素、脱机失败再次插管、机械通气>5 d、误吸、口腔卫生情况差是发生VAP的独立危险因素。见表2。
表2 VAP危险因素多因素logistic回归分析
Table 2 Multivariate logistic regression analysis on risk factors for VAP
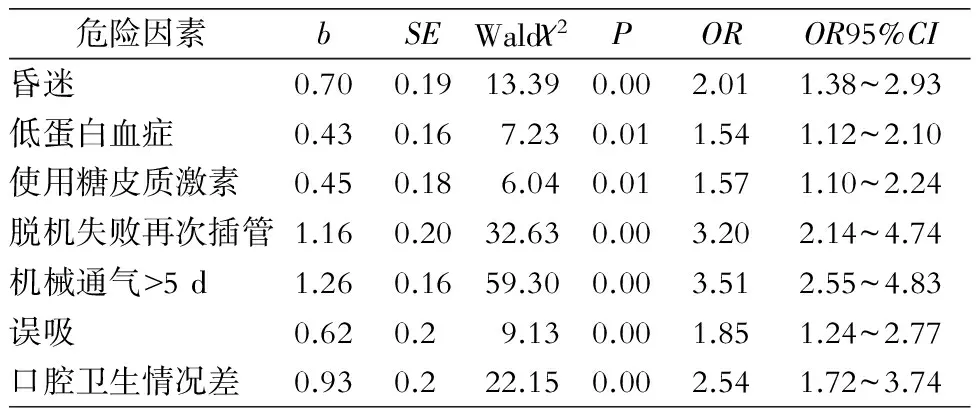
危险因素bSEWaldχ2POROR95%CI昏迷0.700.1913.390.002.011.38~2.93低蛋白血症0.430.167.230.011.541.12~2.10使用糖皮质激素0.450.186.040.011.571.10~2.24脱机失败再次插管1.160.2032.630.003.202.14~4.74机械通气>5d1.260.1659.300.003.512.55~4.83误吸0.620.29.130.001.851.24~2.77口腔卫生情况差0.930.222.150.002.541.72~3.74
3 讨论
近年来,呼吸机使用越来越广泛,是危重患者一种不可缺少的生命支持治疗手段。但随着VAP的发生,临床医生感到非常棘手。虽然在诊断技术和抗菌药物应用方面有所进展,但VAP导致的病死率仍未明显下降。VAP已成为机械通气患者死亡的重要原因之一,其防治是重症医学工作的重点和难点[1]。因此,早期预防VAP发生至关重要。故本研究对使用呼吸机患者开展目标性监测,目的是掌握其发病率及危险因素,寻找有效的预防控制措施,以达到降低VAP的发病率。此次调查结果显示,VAP平均发病率为14.56‰,略低于周晴等[2]报道的16.3‰,高于宋丽等[3]报道干预后VAP发病率(12.23‰)。
本研究结果显示,机械通气>5 d是VAP发生的独立危险因素。患者使用呼吸机的时间>5 d发生VAP的风险越高,报道[4]显示,呼吸机通气时间增加1 d,发生肺部感染的危险性增加1%~3%;当患者机械通气时,支气管与外界相通,无法发挥呼吸道天然防御功能,各种细菌随口腔分泌物沿导管流入下呼吸道导致感染。呼吸机通气时间延长,不仅增加感染发病率,还增加医疗费用。研究[5]表明,机械通气每延长1 d,费用增加2 725元。建立拔管评估制度,积极治疗,为撤机创造条件,有利于缩短患者机械通气时间。当患者氧合充分、血流动力学稳定、有自主呼吸、导致呼吸衰竭的基础疾病好转时,应及时撤机,降低VAP发病率,减轻患者经济负担。
血清清蛋白对人体胶体渗透压及免疫功能具有重要作用,提示患者机体免疫状况,是评价患者自身免疫功能指标,蛋白减少可损害肺功能和免疫功能。糖皮质激素的使用可降低机体的防御能力,抑制机体的各种反射活动,降低机体对病原微生物的抵抗力,诱发或加重感染。低蛋白血症、使用糖皮质激素也是VAP发生的危险因素。
一些学者[6-7]认为,昏迷、误吸可增加VAP的发病率。患者意识情况决定了其吞咽、咳嗽及排痰能力,昏迷患者则难以做到[7];昏迷患者吞咽、咳嗽的保护性反射被削弱或消失,易发生胃液反流引起误吸;排痰能力下降,呼吸道内分泌物无法顺利排出,为细菌繁殖提供条件,容易发生VAP;机械通气患者由于无法进食,往往留置胃管进行肠内营养,留置胃管减弱食道下括约肌的功能,且使口咽部分泌物淤积,增加了胃和食道反流及误吸的机会。因此对于使用呼吸机患者应尽可能床头抬高至30°~45°或选用自动翻身床,以及在鼻饲后患者取半坐位30~60 min以上,有利于减少胃内容物潴留,促进胃内容物排空和食物消化,减少反流与误吸。
脱机失败后再次插管容易导致VAP,可能是由于气管插管后患者的后声门功能障碍;多次插管也可将口咽部定植细菌带到下呼吸道,并且容易损伤气道,使细菌在气管内定植繁殖,增加VAP发病率。
本研究还发现口腔卫生情况差与VAP发病率相关。正常人口腔中唾液可杀灭或抑制口腔中的细菌,保持口腔中pH稳定。病情危重患者,生理机能紊乱,口腔自净能力下降,特别是进行机械通气患者,由于插管,不能进食,唾液分泌量减少,口腔菌群失调,经口插管一直保持张口状态,口腔干燥使黏膜易受损,而且口腔分泌物不能下咽,有利于细菌繁殖,导致口腔产生异味、牙菌斑增加。有研究者[8]在重症监护病房患者的牙菌斑中分离出了肺炎克雷伯菌等肺炎病原菌,在特定条件下细菌被吸入至下呼吸道,在支气管末端和肺泡上皮定植,诱发肺部感染;同时口腔致病菌也与多种全身性疾病发生、归转有关[9]。由于牙菌斑生物膜作用,抗菌药物对生物膜下的菌斑很难起到杀灭作用,故需要正确有效的口腔护理及治疗清除大部分定植在口腔内的致病微生物,有效防止牙菌斑形成。医生要高度重视口腔卫生对肺部感染的影响,对入院时已形成可视牙菌斑的患者,通过详细的体格检查发现并及时进行口腔治疗,清除牙菌斑,及早干预,消除危险因素。当患者使用呼吸机时,护理人员应仔细进行口腔清洁,每天至少4次,减少口腔细菌下移或误吸,造成VAP的发生。
综上所述,VAP发病率较高,其危险因素众多,临床应针对VAP可控危险因素,采取正确的口腔清洁、抬高头位、及时评估撤机、改善营养状况等综合干预措施,降低VAP的发病率。
[1] Ashraf M, Ostrosky-Zeichner L. Ventilator-associated pneumonia : a review [J]. Hosp Pract(1995), 2012, 40(1): 93-105.
[2] 周晴,胡必杰,高晓东,等.2009—2010年上海市65所医院ICU导管相关性感染目标性监测分析[J].中华医院感染学杂志,2011,21(12):2408-2410.
[3] 宋丽,李里,谭申生.ICU导管相关感染信息化管理效果评价[J].中国感染控制杂志,2012,11(6):459-461.
[4] 李六亿,刘玉村. 医院感染管理学[M]. 北京:北京大学医学出版社,2010:104.
[5] 马文晖,王力红,高广颖,等.医院感染对重症监护室患者住院费用的影响[J].中国感染控制杂志,2012,11(3):169-173.
[6] 陈洁,佘丹阳,梁志欣,等.52例ICU呼吸机相关性肺炎危险因素及病原学分析[J].中华医院感染学杂志,2012,22(6):1173-1175.
[7] 周明顺,张军利,范永华,等.急诊插管后呼吸机相关性肺炎发生的危险因素及对策[J].中华医院感染学杂志,2012,22(19):4226-4228.
[8] Mdeford AR, Husain SA, Turki HM, et al. Diagnosis of ventilator-associated pneumonia[J]. Crit Care, 2009, 24(3): 473-476.
[9] 曾锦,左东川,彭泽勋.牙菌斑内细菌及其代谢产物与感染性疾病的关系[J].中外医疗,2006,(12):54-55.
(本文编辑:刘思娣)
Prospective study on the incidence and risk factors of ventilator-associated pneumonia
HUANG Ni-ni1, HU Mei-chun2, WEI Si-zun1, HUANG Xiao1, WANG Xiu-kui1, LI Mian1, WEI Liu-qing2
(RuikangHospitalAffiliatedtoGuangxiUniversityofChineseMedicine,Nanning530011,China; 2GuangxiNationalityHospital,Nanning530001,China)
Objective To study the incidences and risk factors of ventilator-associated pneumonia (VAP),and provide basis for prevention and control of VAP. Methods Patients who used ventilators in two tertiary first-class general hospitals from January 2006 to December 2011 were performed prospective monitoring; patients with VAP were selected as VAP group, and without VAP were in non-VAP group (1∶1 ratio), risk factors for VAP were analyzed. Results A total of 2 550 patients who used ventilators were monitored, 475 cases of VAP occurred, the total number of ventilation days were 32 623, incidence rate of VAP was 14.56‰. Univariate analysis showed that risk factors for VAP were history of recurrent respiratory tract infection, use of broad spectrum antimicrobial agents within one month, multiple hospitalization, coma, hypoproteinemia, intubation again after failure in ventilator weaning, use of glucocorticoid, mechanical ventilation for >5 days, regurgitation, and poor oral hygiene. Multivariate logistic regression analysis showed that independent risk factors for the occurrence of VAP were coma (OR95%CI:1.38-2.93), hypoproteinemia (OR95%CI:1.12-2.10), use of glucocorticoid (OR95%CI:1.10-2.24), intubation again after failure in ventilator weaning (OR95%CI:2.14-4.74), mechanical ventilation>5 days (OR95%CI:2.55-4.83), regurgitation (OR95%CI:1.24-2.77), and poor oral hygiene (OR95%CI:1.72-3.74). Conclusion Incidence of VAP is high, and risk factors are multiple, comprehensive intervention measures (proper oral hygiene, head-of-bed elevation, timely assessment of withdrawal of respirator, and improving nutritional status) should be taken, so as to reduce the incidence of VAP.
ventilator-associated pneumonia; risk factor; incidence; healthcare-associated infection; case control; prospective study
2016-01-05
广西医疗卫生自筹经费计划课题(2005100)
黄妮妮(1969-),女(壮族),广西省田阳县人,副主任医师,主要从事医院感染控制研究。
黄妮妮 E-mail:hnn1019@163.com
10.3969/j.issn.1671-9638.2016.11.010
R181.3+2
A
1671-9638(2016)11-0845-04
