2012-2015年厦门地区下呼吸道标本分离细菌的分布和药物敏感性分析
2016-11-29蔡雪莹曾惠清张孝斌黄茂宏姚艺辉连炯斌陈桂山
蔡雪莹, 曾惠清, 张孝斌, 黄茂宏, 姚艺辉, 连炯斌, 陈桂山
·论著·
2012-2015年厦门地区下呼吸道标本分离细菌的分布和药物敏感性分析
蔡雪莹1, 曾惠清1, 张孝斌1, 黄茂宏1, 姚艺辉2, 连炯斌3, 陈桂山4
目的 了解厦门地区3所综合性医院下呼吸道标本分离细菌的分布及对抗菌药物敏感性,为临床用药提供指导。方法 收集2012-2015年来自厦门地区3所综合性医院患者下呼吸道标本分离的细菌,按美国国家临床实验室标准化协会(CLSI)标准进行药物敏感性试验。结果 共分离出细菌4 981株细菌,其中革兰阳性菌1 568株,占31.5 %,革兰阴性菌3 413株,占68.5 %。耐甲氧西林菌株中金黄色葡萄球菌和凝固酶阴性葡萄球菌分别占各自菌种的75.0 %(342/456)和72.6 %(294/405),未发现耐万古霉素的菌株。肺炎克雷伯菌和大肠埃希菌中ESBL的检出率分别为39.3 %(316/805)和42.9 %(210/489),产ESBL菌株对大多数抗菌药物的耐药率明显高于非产ESBL菌株。鲍曼不动杆菌对碳青霉烯类药物的耐药率达50.0 %以上。铜绿假单胞菌对头孢吡肟、氨基糖苷类、多黏菌素B等药物敏感率较高。结论 厦门地区综合性医院下呼吸道标本分离的细菌以革兰阴性菌为主,其对目前常用的多种抗菌药物耐药率呈上升趋势。
下呼吸道感染; 细菌; 药敏试验
下呼吸道感染为社区或医院获得的最为常见的感染性疾病之一,随着抗菌药物的广泛使用,细菌耐药问题日趋严重。为了解厦门地区下呼吸道标本分离细菌的分布及其药物敏感性,本文对患者下呼吸道合格标本分离细菌的分布及药物敏感性进行分析。
1 材料与方法
1.1菌株来源
收集2012年1月-2015年12月厦门地区3所综合性医院(厦门大学附属中山医院、厦门市中医院、厦门市第五医院)住院患者的合格痰(白细胞与上皮细胞之比>2.5∶1)、下呼吸道分泌物、肺泡灌洗液标本。
1.2方法
1.2.1菌株鉴定及药敏试验 所有获得的菌株分离鉴定按《全国临床检验操作规程》进行分离培养,用VITEK-AMS微生物自动分析仪GNI+卡鉴定至种。并于VITEK-GNS/506行药敏试验,纸片扩散法作补充,药敏纸片购自北京天坛药品生物技术开发公司,按照美国国家临床实验室标准化协会(CLSI)规定判断药敏结果[1];质量控制菌株系购自卫生部临床检验中心的大肠埃希菌ATCC 25922、铜绿假单胞菌ATCC 27853和金黄色葡萄球菌(金葡菌)ATCC 25923、肺炎克雷伯菌ATCC 700603。
1.2.2产超广谱β内酰胺酶(ESBL)菌株的检测 用GNS-506药敏卡,严格按说明书操作,同时检测头孢他啶和头孢噻肟在有无克拉维酸时的抑菌效果,在仪器专家系统判断下,自动报告被测菌是否为产ESBL菌株。
1.2.3结果判断和数据分析 药敏结果根据CLSI 2012推荐标准进行判断[1],并用法国生物梅里埃公司VITEK软件进行细菌分布及其耐药率统计。
2 结果
2.1细菌分布
收集到来自下呼吸道的标本共25 916份,细菌培养阳性6 842份,阳性率26.4 %。去除同一患者同一部位重复分离的菌株,共收集4 981株。其中,革兰阳性菌1 568株(31.5 %);革兰阴性菌3 413株(68.5 %)。下呼吸道标本最常见分离菌前3位仍以革兰阴性菌为主,分别是肺炎克雷伯菌(16.2 %)、铜绿假单胞菌(14.0 %)和大肠埃希菌(9.8 %),见表1。

表1 下呼吸道感染分离前10位细菌分布及构成比Table 1 Distribution of the microorganisms isolated from lower respiratory tract infections
2.2分离细菌对常用抗菌药物的耐药性
在革兰阳性球菌中,肺炎链球菌对青霉素中介和敏感的菌株(PISP,PSSP)分别达36.2 %和47.5 %。青霉素耐药株对大环内酯类耐药率达100 %。不论是否耐青霉素的肺炎链球菌对万古霉素、替考拉宁和利奈唑胺均高度敏感,尚未发现耐药菌株。甲氧西林耐药葡萄球菌(MRS)分别占金葡菌和凝固酶阴性葡萄球菌的75.0 %和72.6 %,甲氧西林敏感株(MSS)对所检测抗菌药物的耐药率普遍低于甲氧西林耐药株。未发现对万古霉素、替考拉宁耐药的MRSA、MRCNS菌株,见表2。
肺炎克雷伯菌中产ESBL菌株占39.3 %(316/ 805),大肠埃希菌中产ESBL菌株占42.9 %(210/ 489)。产ESBL肠杆菌对各种药物的耐药率明显高于非产ESBL株。产ESBL株对第三代头孢菌素耐药率普遍较高,对第四代头孢菌素头孢吡肟耐药率则为21.5 %~32.4 %。而产ESBL的肺炎克雷伯菌对亚胺培南耐药率达3.5 %。产ESBL的大肠埃希菌对单环β内酰胺类药物氨曲南耐药率在46 %以上。而大肠埃希菌对喹诺酮类药物平均耐药率仍维持在55 %以上。肠杆菌科细菌对亚胺培南耐药率为4.3 %。见表3。
不发酵糖革兰阴性杆菌中,铜绿假单胞菌对碳青霉烯类药物耐药率在22.6 %~29.5 %。对喹诺酮类药物耐药率在17.3 %~20.0 %,而对氨基糖苷类药物耐药率低,为2.1 %~3.7 %。耐药率最低的是多黏菌素B,为0.1 %;不动杆菌中,已发现对替加环素耐药率为2.8 %,而对碳青霉烯类耐药率明显升高,达57.8 %~58.3 %;嗜麦芽窄食单胞菌对左氧氟沙星耐药率也达16.6 %,对甲氧苄啶-磺胺甲唑耐药率为15.5 %,对米诺环素保持最好的敏感率。见表4。
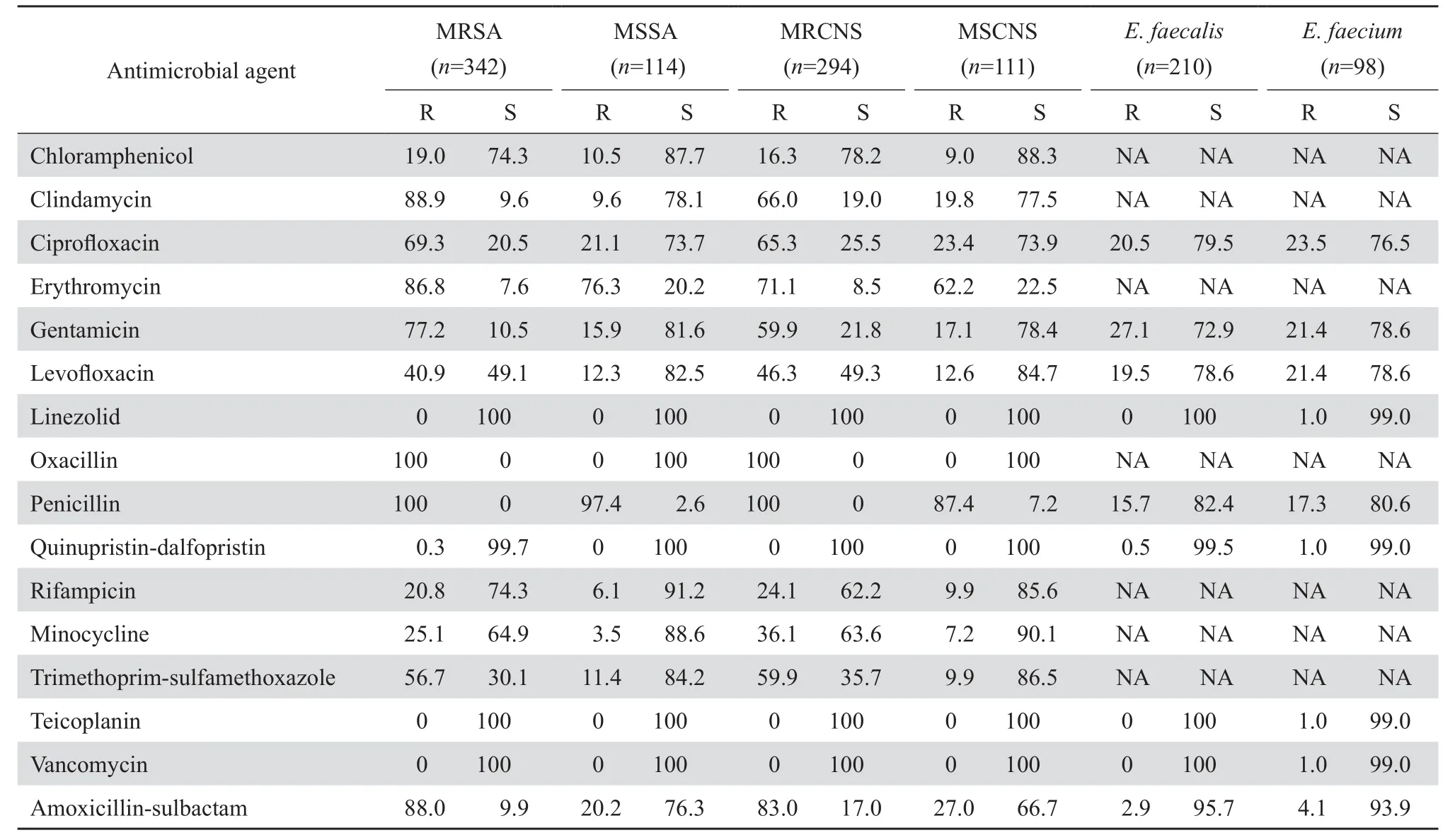
表 2 葡萄球菌属和肠球菌属细菌对抗菌药物的耐药率和敏感率Table 2 Susceptibility of Staphylococcus and Enterococcus to antimicrobial agents(%)

表 3 肠杆菌科细菌对抗菌药物的耐药率和敏感率Table 3 Susceptibility of Enterobacteriaceae species to antimicrobial agents(%)
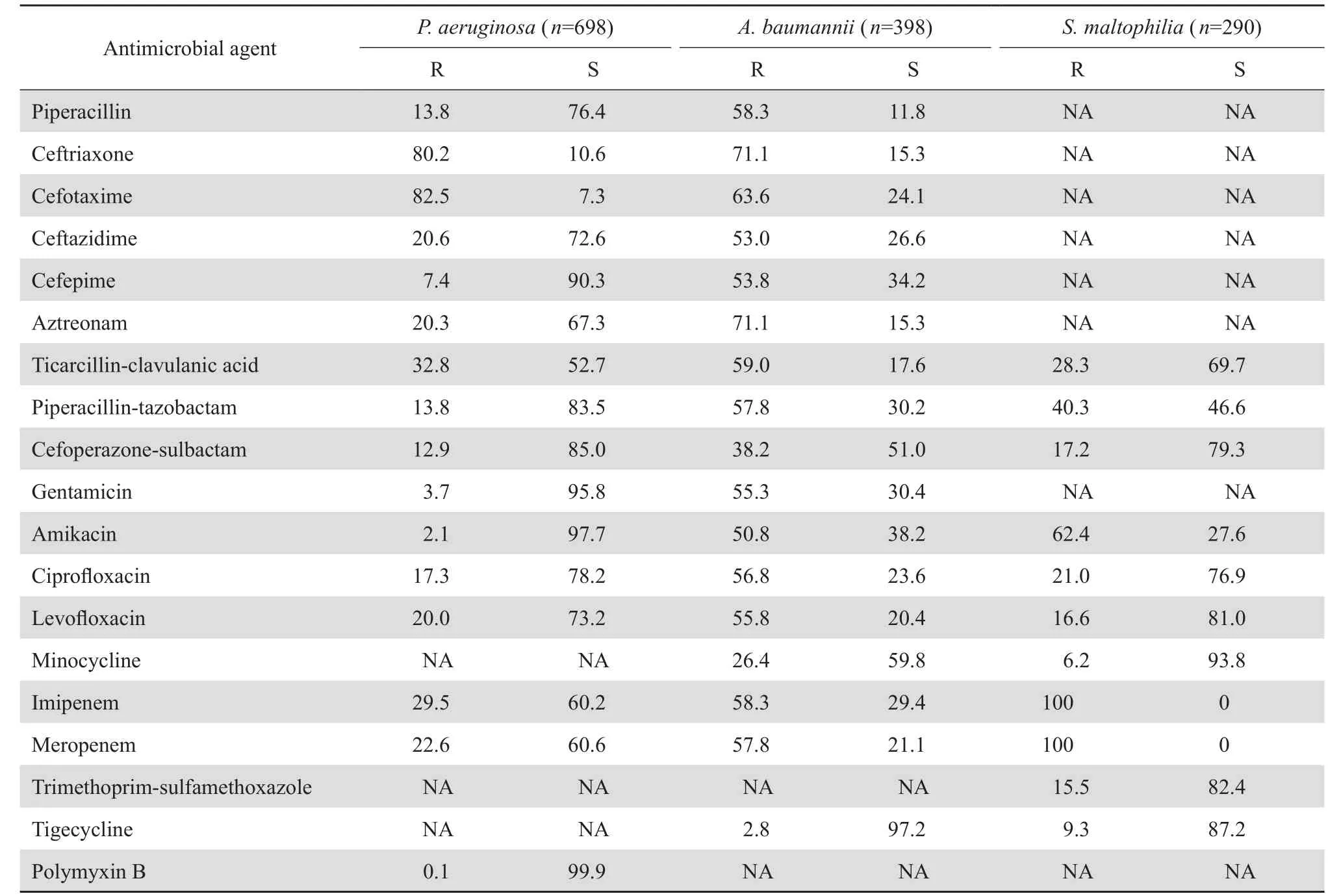
表 4 不发酵糖革兰阴性杆菌对抗菌药物的耐药率和敏感率Table 4 Susceptibility of non-fermentative gram negative bacilli to antimicrobial agents(%)
3 讨论
随着抗菌药物在临床上广泛应用,细菌也产生不同程度耐药。下呼吸道感染患者不论门诊或住院均占较大的比率, 临床上迫切需要及时了解本地区细菌分布及对抗菌药物敏感性,为及时有效药物治疗提供依据。我们分析了2012-2015年厦门地区3所综合性医院下呼吸道标本分离的细菌发现,分布以革兰阴性菌为主,而革兰阴性菌中以肺炎克雷伯菌、铜绿假单胞菌及大肠埃希菌占前3位;在革兰阳性菌中仍以金葡菌占首位;此与我们在2009年报道[2]及国内学者报道的类似[3]。
MRSA因其对多种广谱抗菌药物呈现多重耐药而备受关注[4]。本研究未发现对万古霉素耐药的MRSA和MRCNS。万古霉素仍是MRSA和MRCNS感染的首选用药以及其他革兰阳性球菌感染的最后防线。已有国内外学者发现耐万古霉素的金葡菌(VRSA),提示应严密监测万古霉素对MRSA的MIC的漂移情况。
革兰阴性菌中,肺炎克雷伯菌及大肠埃希菌分别占本次分离菌的第1及第3位,产ESBL菌株分别占39.3 %和42.9 %。ESBL可水解抗菌药物的β内酰胺环,产生对β内酰胺类药物耐药。与2009年我们报道不同的是,本研究发现此2种菌及肠杆菌属对亚胺培南耐药率上升,达4.3 %,提示应严密监测ESBL,同时严格掌握碳青霉烯类使用的适应证。针对ESBL重症感染碳青霉烯类仍是首选用药,我们对亚胺培南耐药者再做替加环素药敏测试,结果仍可达到50 %敏感率。在不发酵糖革兰阴性杆菌中,铜绿假单胞菌及不动杆菌感染在本研究中占22.0 %,其耐药机制复杂,除对多种药物天然耐药外,也易在使用抗菌药物后发生获得性耐药[5]。2009年我们报道对铜绿假单胞菌抗菌活性强的头孢他啶、碳青霉烯类抗生素在本次研究中细菌对其耐药率增高,但对氨基糖苷类及多黏菌素仍保持97.7 %以上的敏感,提示严重的多重耐药铜绿假单胞菌感染,在其他抗菌药物无效的情况下,多黏菌素B可作为经验用药的很好选择。因目前该药来源困难,本研究治疗上未应用过,多黏菌素B临床实际疗效如何,有待今后进一步观察。鲍曼不动杆菌则对抗菌药物呈现了高度而广泛的耐药性,包括对碳青霉烯类的耐药率也保持在50 %以上,本研究鲍曼不动杆菌对头孢哌酮-舒巴坦敏感率高,考虑到价格因素,可作为首选,无效者可选择替加环素联合其他药治疗[6]。嗜麦芽窄食单胞菌对米诺环素敏感率高达93.8 %,与既往我们报道不同;对左氧氟沙星、甲氧苄啶-磺胺甲唑也保持较高敏感率,与既往报道类似[2]。
本研究同时发现标本培养阳性率偏低,仅26.4 %。革兰阴性菌对碳青霉烯类耐药率上升,此对目前抗菌药物使用提出了严重挑战,呼吁应加强对抗菌药物的宏观控制及管理,注意医务人员手卫生,避免交叉感染,依药敏结果优化选择抗菌药物。
[1] Clinical and Laboratory Standards Institute.Performance standards for antimicrobial susceptibility testing;twenty-second information supplement[S]. 2012,M100-S22.
[2] 曾惠清,姚艺辉,吕智,等. 厦门地区下呼吸道感染常见病原菌的分布与耐药现状[J].中华医院感染学杂志, 2009,19(7):826-828.
[3] 朱德妹,汪复,郭燕,等. 2012年上海地区细菌耐药监测[J].中国感染与化疗杂志,2013,13(6):409-419.
[4] 杨清宇, 刘荣森. 耐甲氧西林金黄色葡萄球菌的研究[J].中华医院感染学杂志, 2004,14(4) :478-480.
[5] 魏光,叶英,郑美娟,等. 碳青霉烯类耐药铜绿假单胞菌外排泵MexAB-OprM的研究 [J]. 中国感染与化疗杂志,2015, 15(3):193-197.
[6] 曾惠清,彭丽红,蔡雪莹,等. 慢性阻塞性肺疾病患者呼吸机相关肺炎的病原菌分布与临床分析[J].中国呼吸与危重监护杂志,2015,14(3):135-138.
Distribution and antimicrobial susceptibility of the microorganisms isolated from lower respiratory tract in Xiamen during 2012-2015
CAI Xueying, ZENG Huiqing, ZHANG Xiaobin, HUANG Maohong, YAO Yihui, LIAN Jiongbin, CHEN Guishan. (Department of Respiratory Medicine, Zhongshan Hospital Affi liated to Xiamen University, Teaching Hospital of Fujian Medical University, Xiamen Fujian 361004, China)
Objective To investigate the distribution and antimicrobial susceptibility of the bacterial strains isolated from lower respiratory tract in 3 general hospitals of Xiamen for improving antibiotic use. Methods Pathogens isolated from lower respiratory tract during 2012-2015 were analyzed. Antimicrobial susceptibility testing was performed according to CLSI document. Results Of the 4 981 clinical isolates, gram-positive bacteria and gram-negative bacteria accounted for 31.5 % (1 568/4 981) and 68.5 % (3 413/4 981), respectively. The prevalence of methicillin-resistant strains is 75.0 % (342/456) in Staphylococcus aureus strains and 72.6 % (294/405) in coagulase negative Staphylococcus. No vancomycin-resistant staphylococcal strains were identified. ESBLs were produced in 39.3 % (316/805) of Klebsiella isolates and 42.9 % (210/489) of E. coli isolates, respectively. The ESBLs-producing strains were signifi cantly more resistant to most of the antibiotics than the corresponding non-ESBLs-producing strains. More than 50.0 % of the Acinetobacter baumannii strains were resistant to carbapenems. Pseudomonas aeruginosa strains were relatively susceptible to cefepime, aminoglycosides and polymyxin B. Conclusions Gram-negative bacilli are the main pathogens in lower respiratory tract infections in Xiamen. Antibiotic resistance is increasing in the gram-negative strains isolated from lower respiratory tract.
low respiratory tract infection; bacterium; antimicrobial susceptibility testing
R378
A
1009-7708 ( 2016 ) 06-0774-05
10.16718/j.1009-7708.2016.06.017
1. 厦门大学附属中山医院,福建医科大学教学医院呼
吸科,福建厦门 361004;
2. 厦门市临床检验中心细菌室;
3. 厦门市中医院呼吸科;
4. 厦门市第五医院呼吸科。
蔡雪莹(1978—),女,学士,主治医师,主要从事呼吸系统感染性疾病的基础和临床研究。
曾惠清,E-mail:13606080893@139.com。
2016-01-25
2016-04-21
