不同手术方式对高血压脑出血患者术后并发症及疗效的影响
2016-11-29李林山夏小辉
李林山 夏小辉
1)重庆市双桥经济技术开发区人民医院 重庆 400100 2)重庆医科大学附属永川医院神经外科 重庆 400100
不同手术方式对高血压脑出血患者术后并发症及疗效的影响
李林山1)夏小辉2)△
1)重庆市双桥经济技术开发区人民医院 重庆 400100 2)重庆医科大学附属永川医院神经外科 重庆 400100
目的 探讨不同手术方式对高血压脑出血患者术后并发症及临床疗效的影响。方法 选取186例高血压脑出血患者为研究对象,随机分为大骨瓣组、小骨窗组、钻孔组各62例。大骨瓣组采用大骨瓣开颅术治疗,小骨窗组采用小骨窗开颅术治疗,钻孔组采用钻孔血肿抽吸引流术治疗。观察3组患者手术前与术后(2周)GCS评分和NIHSS评分及术后并发症和临床疗效。结果 大骨瓣组术后GCS评分均低于其余2组(P<0.05),大骨瓣组术后NIHSS评分均高于其余2组(P<0.05);而小骨窗组与钻孔组术后GCS评分、NIHSS评分差异无统计学意义(P>0.05)。3组术后再出血差异无统计学意义(P>0.05),但大骨瓣组感染、应激性溃疡、肾衰竭发生率均高于其余2组(P<0.05);同时,小骨窗组与钻孔组感染、肾衰竭发生率差异无统计学意义(P>0.05),而小骨窗组应激性溃疡发生率高于钻孔组(P<0.05)。大骨瓣组良好率为20.9%,小骨组窗48.4%,钻孔组50.0%,大骨瓣组与其余2组比较差异有统计学意义(χ2=13.779,P=0.001);大骨瓣组病死率为25.8%,小骨窗组20.9%,钻孔组19.4%,大骨瓣组与其余2组比较差异无统计学意义(χ2=0.687,P=0.709)。结论 综合高血压脑出血患者不同手术术后并发症及临床疗效,钻孔血肿抽吸引流术优于小骨窗开颅术,小骨窗开颅术优于大骨瓣开颅术;但3种不同手术方式在病死率上无明显差异。
高血压脑出血;大骨瓣开颅术;小骨窗开颅术;钻孔血肿抽吸引流术;并发症
约60%高血压脑出血患者病因为高血压合并小动脉硬化[1]。患者由于长期高血压,导致颅内小血管发生病理性改变,当血压异常增高时容易导致血管破裂而出血,同时由于其起病急、病势危、预后不良,病死率可达38%~43%[2],严重威胁患者的生命健康。目前,针对高血压脑出血主要采用大骨瓣开颅术、小骨窗开颅术、钻孔血肿抽吸引流术,但不同手术方式在其术后并发症及临床疗效仍存在一定争议。本研究通过对3种手术方式进行对比,旨在探讨不同手术方式对术后并发症及临床疗效的影响。现报道如下。
1 资料与方法
1.1 一般资料 根据中国医师协会急诊医师分会制定的高血压脑出血诊断标准[3],选取2012-03—2014-12在我院经颅脑CT或MRI检查示脑出血的186例高血压患者为研究对象,采用数字随机法分为大骨瓣组、小骨窗组、钻孔组各62例。大骨瓣组男37例,女25例;年龄36~70岁,平均(57.43±5.42)岁;高血压病程1~17 a,平均(6.61±2.15)a;术前格拉斯哥昏迷(GCS)评分(9.64±1.71)分;术前神经功能缺损(NIHSS)评分(34.14±4.37)分。小骨窗组男38例,女24例;年龄35~71岁,平均(58.18±5.69)岁;高血压病程1~18 a,平均(6.52±2.36)a;术前GCS评分(9.48±1.69)分;术前NIHSS评分(33.96±4.41)分。钻孔组男37例,女25例;年龄38~73岁,平均(59.11±5.67)岁;高血压病程1~18 a,平均(6.28±2.47)a;术前GCS评分(9.54±1.72)分;术前NIHSS评分(34.62±4.54)分。3组患者一般资料差异无统计学意义(P>0.05),具有可比性。
1.2 纳入标准 (1)符合高血压脑出血诊断标准的患者;(2)年龄35~75岁;(3)知情并签知情同意书。
1.3 排除标准 (1)手术禁忌证者;(2)合并严重心、肝、肾功能不全者;(3)本次发病前有脑血管病史者;(4)合并严重精神障碍性疾病者;(5)依从性差者。
1.4 手术方法
1.4.1 基础治疗:①术前,完成所有必需检查,对患者病情进行评估,制定相应手术方案。②术中行持续心电监护、血氧饱和度监测、给氧等护理措施。③术后,予控制血压、脱水降颅内压、护胃、营养神经、营养支持、补液维持电解质平衡、给氧等治疗,继续行心电监护、血氧饱和度监测、吸痰、口腔、会阴、防止压疮、手术伤口等护理。
1.4.2 分组治疗:①大骨瓣组:行气管插管下全麻成功后,患者仰卧位,头偏向健侧约40°,行头部CT定位血肿并标记手术切口中心位置。以标记点为中心在头皮行“T”形切口,切口长10~15 cm,逐层分离组织,减压窗约为10 cm×14 cm,然后取出骨瓣开颅;切开硬膜,暴露颅窝底,使充分外减压,切开硬脑膜,用脑穿针缓慢抽出血肿液态部分并用生理盐水冲洗,术毕在血肿腔内置引流管并对硬脑膜及手术切口缝合,7 d后复查CT。②小骨窗组:患者仰卧位,头偏向健侧约40°,行头部CT定位血肿并标记手术切口中心位置。然后进行局部麻醉,以标记点为中心在头皮行长约4 cm的切口。逐层分离组织,与颅骨上钻孔形成骨窗,直径约3 cm,以“十”字形剪开硬膜并悬吊,然后脑穿针缓慢抽出血肿液态部分并用生理盐水冲洗;根据患者情况,有出血者予电灼止血。清除血肿后贴上明胶海绵,最后置14 号引流管并对手术切口进行缝合,7 d后复查CT。③钻孔组:患者仰卧位,头偏向健侧约40°,行头部CT三维立体定位血肿并标记穿刺点,同时确定进针的角度与深度,尽量避开主要脑血管走形区及重要脑功能区。然后进行局部麻醉,驱动电钻,直接穿透颅骨进入血肿腔并自锁固定。缓慢抽吸血肿液,当血肿液剩余约40%,以生理盐水进行置换,防止出血;术毕予生理盐水及约3万U尿激酶注入血肿腔并夹闭引流管。以后每天可打开引流管2~4次进行引流。7 d后复查CT。
1.5 观察指标 观察3组患者手术前与术后(2周)GCS评分与NIHSS评分,以及术后并发症和临床疗效。GCS评分与NIHSS评分由专门主治医师负责评分,术后并发症以临床记录为准,临床疗效根据疗效标准评定。
1.6 疗效标准 2周后,对3组患者进行评分,参照GCS及神经功能缺损程度评分[4]:良好:GCS评分5级,成人患者术后能工作及学习;中残:GCS评分4级,患者术后生活能自理;重残:GCS评分3级,患者术后需他人照顾;植物生存:GCS评分2级,患者术后呈持续植物状态;死亡:GCS评分1级。
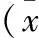
2 结果
2.1 3组手术前后GCS评分与NIHSS评分比较 大骨瓣组术后GCS评分均低于其余2组,差异有统计学意义(P<0.05);大骨瓣组术后NIHSS评分均高于其余2组,差异有统计学意义(P<0.05)。同时小骨组与钻孔组术后GCS评分、NIHSS评分差异无统计学意义(P>0.05)。见表1。
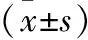
表1 3组手术前后GCS评分与NIHSS评分比较
注:与其余2组比,△P>0.05,*P<0.05;与钻孔组比,▲P>0.05
2.2 3组术后并发症比较 3组术后再出血差异无统计学意义(P>0.05),但大骨瓣组在感染、应激性溃疡、肾衰竭发生率均高于其余2组,差异有统计学意义(P<0.05);同时,小骨窗组与钻孔组感染、肾衰竭发生率差异无统计学意义(P>0.05),而小骨窗组应激性溃疡发生率高于钻孔组,差异有统计学意义(P<0.05)。见表2。
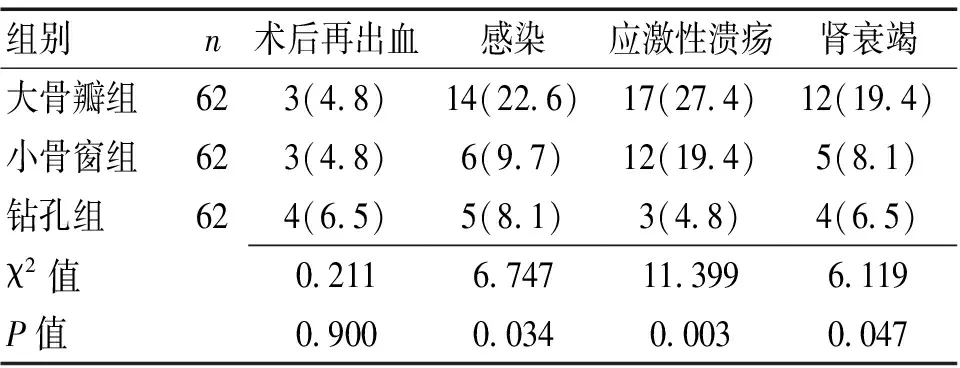
表2 3组术后并发症比较 [n(%)]
注:小骨窗组与钻孔组应激性胃溃疡比较,χ2=6.143,P=0.013;感染比较,χ2=0.100,P=0.752;肾衰竭比较,χ2=0.120,P=0.729
2.3 3组疗效比较 大骨瓣组良好率为20.9%,小骨窗组48.4%,钻孔组50.0%,大骨瓣组与其余2组比较差异有统计学意义(P<0.05);大骨瓣组病死率为25.8%,小骨窗组20.9%,钻孔组19.4%,大骨组与其余2组比较差异无统计学意义(P>0.05)。见表3。
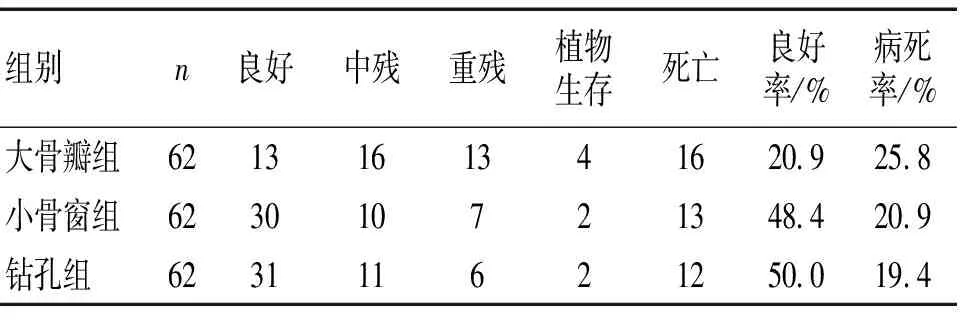
表3 3组疗效比较 (n)
3 讨论
高血压脑出血发病机制主要为颅内动脉外弹力层缺失,长时间高血压导致颅内小血管玻璃样变性、纤维素样坏死,甚至形成动脉瘤。当血压异常波动,可导致血管破裂出血,尤其是称之为“出血动脉”的豆纹动脉类深穿支动脉。由于这些容易出血动脉支配重要脑功能,患者一旦发生脑出血,其血肿压迫脑组织,致使相应脑组织缺血缺氧而出现脑水肿、脑组织坏死等病理改变,严重影响患者的生命及脑神经功能。相关研究表明,对于高血压脑出血患者,其手术疗效值得肯定,不但能及时清除血肿,而且通过开颅能进一步缓解颅内压;特别是在时间窗(6 h)内通过手术干预,能有效改善脑组织缺血缺氧状态,促使脑神经功能得到可逆性改善,从而降低致残率及病死率[5]。
本研究结果显示,钻孔血肿抽吸引流术优于小骨窗开颅术,小骨窗开颅术优于大骨瓣开颅术;但3种不同手术方式在病死率上无差异。其原因可能为:(1)大骨瓣开颅术为传统颅内血肿清除术,其主要优点在于充分将病灶暴露于视野下,对血肿清除较为彻底,也相对安全,脑神经功也容易恢复[6,7]。但其缺点亦是因手术创口大,在全身麻醉下进行,失血较多,加之手术时间较长,不少患者术中可能需要输血以维持正常生命体征;同时手术对患者颅内脑组织的损伤亦较大,可能增加术后患者脑组织水肿的几率,从而影响脑组织功能的恢复[8]。(2)小骨窗开颅术,与大骨瓣开颅术相对,目前广泛运用于神经外科颅内血肿清除术,主要优势有[9]创伤小,减少术中血量,且能减少脑组织的损伤,迅速降低颅内压,术后恢复快;手术时间短,可降低患者的应激水平;操作简单临床医生容易掌握,避免技术问题导致手术失败;局部麻醉下进行,可减少全麻对机体的影响。但仍存在一定缺陷,其颅内减压效果不如大骨瓣开颅术[5]。(3)钻孔血肿抽吸引流术,通过三维立体定向技术,在局部麻醉下,对患者血肿进行精确定位后置于血肿内,然后对血肿进行抽吸、引流。其主要优势[5,10-11]:创伤小,对脑组织损伤小,能快速对清除血肿,降低颅内压;使用人群广,尤其适用于身体基础条件差、不能承受大型手术的患者;定位准确,直达病灶。其缺点亦不容忽视,要求操作技术水平高,容易导致硬膜下血肿等并发症,值得重视[12]。
以上3种不同手术病死率均较高,且病死率间差异无统计学意义(P>0.05),可能与高血压脑出血患者本身病死率高相关,或提示相关手术方法仍需改进,值得继续探讨。故针对高血压脑出血患者,临证时应综合患者的病情,选择合适的手术方案,使患者获益最大。
[1] 贾建平.神经病学[M].北京:人民卫生出版社,2010:167.
[2] Hu X,Zhang JH,Qin X.Risk factors of early death in patients with hypertensive intracerebral hemorrhage during hospitalization[J].Acta Neurochir Suppl,2011,111:387-391.
[3] 中国医师协会急诊医师分会.中国急诊高血压管理专家共识[S].北京:2010北京协和急诊医学国际高峰论坛生,2010.
[4] 中华神经科学会,中华神经外科学会.全国第四届脑血管病学术会议:脑卒中患者临床神经功能缺损程度评分标准(1995)[J].中华神经科志,1996,29(6):381-383.
[5] 邵鸿飞,杨维明,曹英肖,等.不同手术方式治疗高血压脑出血的临床对比[J].中国老年学杂志,2015,35(1):41-43.
[6] 陈祎招,徐如祥,赛力克,等.高血压脑出血神经内镜微创手术与开颅血肿清除术的临床比较分析[J].中国神经精神疾病杂志,2010,10(5):616-619.
[7] 陈天宝,古磊,甄云,等.大骨瓣开颅血肿清除术与颅骨钻孔血肿抽吸引流术治疗高血压脑出血的临床观察[J].中国实用神经病学杂志,2013,16(13):29-30.
[8] 熊志云,艾文兵.大骨瓣开颅血肿清除术与颅骨钻孔血肿抽吸引流术治疗高血压脑出血的效果分析[J].中国实用神经病学杂志,2013,16(24):70-71.
[9] 胡礼虹.小骨窗开颅术与大骨瓣开颅术对高血压脑出血的临床疗效分析[J].中国当代医药,2012,19(26):28-29.
[10] 陈现红,邓伟民,邹立,等.血型与高血压脑出血关系分析[J].南方医科大学学报,2010,11(15):2 521-2 522;2 525.
[11] 杨明,杜林.早期积极降压治疗高血压脑出血的疗效及近期预后观察[J].实用临床医药杂志,2012,3(1):23-25.
[12] 高新疆,赵军,任传斌.微创颅骨钻孔血肿抽吸引流术治疗高血压性脑出血1055例[J].人民军医,2014,57(10):1 113-1 114.
(收稿2015-11-06)
The influences of different surgical methods on postoperative complications and clinical efficacy in patients with hypertensive cerebral hemorrhage
Li Linshan*,Xia Xiaohui
*DepartmentofNeurosurgery,thePeople'sHospitalofShuangqiaoEconomicandTechnologicalDevelopmentDistrict,Chongqing400100,China
Objective To explore the influences of different surgical methods on postoperative complications and clinical efficacy in patients with hypertensive cerebral hemorrhage(HCH).Methods All 186 cases with HCH were selected as research subjects,who were randomly divided into 3 groups,62 cases in each group.Group A conducted large trauma craniotomy,group B employed small bone window craniotomy and group C received trepanation and hematoma aspiration.After two weeks we assessed the GCS and NIHSS scores,postoperative complications and clinical curative efficacy between three groups.Results The group A showed less GCS scores and higher NIHSS scores than the other two groups(allP<0.05),however no statistical differences were found between group B and group C as for GCS and NIHSS scores(P>0.05).Although the three groups indicated no significant differences in terms of re-bleeding(P>0.05),the group A presented higher incidences of infection,stress ulcer and renal failure than others(P<0.05),and except for the incidence of stress ulcer when compared group B and group C(P<0.05),others did not showed statistical differences(P>0.05).The good rate was 20.9% in group A,48.4% in group B and 50.0% in group C which showed that group A held lower rate than others(P<0.05).Mortality rate in three groups presented no difference that group A got 25.8%,group B got 20.9% and group C got 19.4%(P>0.05).Conclusion On the basis of the postoperative complications and clinical efficacy of different surgical methods,we draw conclusions that trepanation and hematoma aspiration may be superior to small bone window craniotomy,which takes an advantage over large trauma craniotomy but the mortality rate of the three methods may be not different.
Hypertensive cerebral hemorrhage;Large trauma craniotomy;Small bone window craniotomy;Trepanation and hematome aspiration;Complication
R65.1+1
A
1673-5110(2016)21-0010-03
△通讯作者:夏小辉,主治医师,E-mail:xiaxiaohui2010@126.com
