不同单肺通气模式对胸科手术患者血流动力学的影响
2016-11-06刘衬云黄德辉陈惠英何炳华熊炳贤郭庆聪东莞市人民医院麻醉科广东东莞523000
刘衬云,黄德辉,陈惠英,何炳华,熊炳贤,郭庆聪(东莞市人民医院麻醉科,广东东莞523000)
·临床经验·
不同单肺通气模式对胸科手术患者血流动力学的影响
刘衬云,黄德辉,陈惠英,何炳华,熊炳贤,郭庆聪
(东莞市人民医院麻醉科,广东东莞523000)
目的评价不同单肺通气模式对胸科手术患者血流动力学的影响。方法选择2014年1~7月我院胸外科收治并拟行胸科手术的患者120例,采用随机、单盲法将其分为两组,其中对照组60例采用双腔支气管导管,观察组60例采取Coopdech封堵支气管导管。对比两组患者行双肺通气(TLV)时、单肺通气30min(OLV30)、单肺通气60min (OLV60)的平均动脉压(MAP)、心率(HR)、动脉血氧分压(PaO2)、血氧饱和度(SaO2)、心排出量(CO)、全身血管阻力指数(SVRI)、左心作功指数(LCWI)变化及患者术中肺萎陷、术后咽喉疼痛发生情况和插管时间、定位时间差异。结果观察组和对照组术中肺萎陷率分别为95.00%(57/60)、96.67%(58/60),两组比较差异均无统计学意义(P>0.05);观察组患者的插管时间和定位时间分别为(1.21±0.14)min和(1.27±0.32)min,较对照组的(2.43±0.34)min和(3.54±0.42)min明显减少,差异均有统计学意义(P<0.05);观察组患者术后咽喉疼痛发生率为30.00%(18/60),明显低于对照组的58.33%(35/60),差异有统计学意义(P<0.05);两组患者OLV30和OLV60的HR、MAP、SaO2、CO、SVRI、LCW I分别与TLV时比较差异均无统计学意义(P>0.05);对照组和观察组患者OLV30和OLV60的PaO2均较对照组和观察组TLV时的PaO2明显减少,差异均具有统计学意义(P<0.05)。结论两种单肺通气模式对胸科手术患者血流动力学影响较小,但Coopdech封堵支气管导管具有插管和定位方便、对双肺分离完全的优势,值得临床推广应用。
单肺通气模式;胸科手术;血流动力学
胸科手术常采用双腔支气管插管行单肺通气(OLV)以保证手术患者双肺良好隔离、提供清晰的手术视野、确保健侧肺的充分通气[1]。OLV是气管插管全身麻醉不可缺少的通气手段之一,可为手术患者提供有效的呼吸支持,但也容易导致患者急性肺损伤、复张性肺水肿等,而选择合适的通气模式对改善患者预后有重要临床意义,是目前临床研究的重点课题之一[2-3]。本文重点探索不同单肺通气模式对胸科手术患者血流动力学的影响,以期为临床应用提供参考。
1 资料与方法
1.1 一般资料选择2014年1~7月我院收治并拟行胸科手术患者120例,其中男性66例,女性54例;年龄22~68岁,平均(54.34±4.32)岁;美国麻醉医师学会ASA分级Ⅰ级68例,Ⅱ级52例;肺癌62例,食道癌41例,其他17例。患者术前均无心血管疾病,且排除心肺功能明显异常者、凝血功能异常者、呼吸系统慢性病史者、自身免疫性疾病者、具有手术禁忌证者。采用随机、单盲法将入选患者分为两组,每组各60例,其性别构成、平均年龄、ASA分级及原发疾病等临床资料经统计学分析差异均无统计学意义(P>0.05),具有可比性。本研究符合医院伦理委员会要求,且患者或家属均对研究内容知情并签署书面协议书,具体资料见表1。
表1 临床资料分析(±s,例)
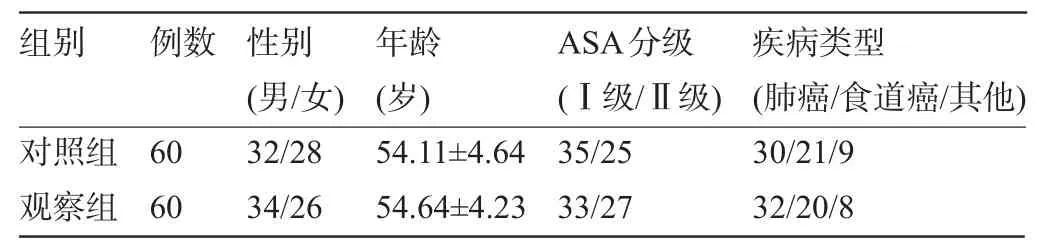
表1 临床资料分析(±s,例)
组别例数对照组观察组60 60性别(男/女) 32/28 34/26年龄(岁) 54.11±4.64 54.64±4.23 ASA分级(Ⅰ级/Ⅱ级) 35/25 33/27疾病类型(肺癌/食道癌/其他) 30/21/9 32/20/8
1.2 方法患者入室后均行常规监测并建立静脉通道,注入咪唑安定(3mg/kg)+丙泊酚(2mg/kg)+芬太尼(4μg/kg)+罗库溴铵(0.6mg/kg)进行麻醉诱导。其中对照组患者经口插入双腔支气管导管(F35~F37),而观察组患者经口插入普通气管导管后将石蜡油充分润滑后的Coopdech支气管封堵导管。均经支气管镜确定导管位置,调节呼吸参数:呼吸频率(RR)12~15次/min,潮气量(VT)8~10 m L/kg,维持呼气末二氧化碳分压(PetCO2)30~35mmHg(1mmHg=0.133 kPa)。
1.3 观察指标记录患者插管时间、定位时间及术中肺萎陷、术后咽喉疼痛发生情况并进行组间比较。于患者行双肺通气(TLV)时、单肺通气30 min (OLV30)、单肺通气60m in(OLV60)时检测平均动脉压(MAP)、心率(HR)、动脉血氧分压(PaO2)、血氧饱和度(SaO2)、心排出量(CO)、全身血管阻力指数(SVRI)、左心作功指数(LCW I)。
1.4 统计学方法应用SPSS19.0版统计软件包进行数据分析,计量资料以均数±标准差(±s)表示,组间比较采用t检验,计数资料以百分率(%)表示,组间比较采用χ2检验,以P<0.05为差异具有统计学意义。
2 结果
2.1 两组患者插管时间、定位时间及术中肺萎陷、术后咽喉疼痛比较两组患者术中肺萎陷率比较差异均无统计学意义(P>0.05);观察组患者插管时间和定位时间较对照组明显减少,术后咽喉疼痛发生率较对照组明显降低,差异均有统计学意义(P<0.05),见表2。
表2 两组患者插管时间、定位时间及术中肺萎陷、术后咽喉疼痛发生情况比较(±s)
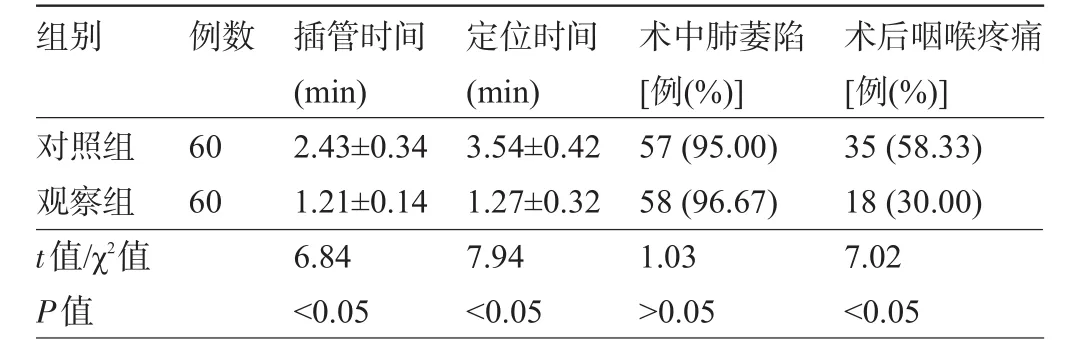
表2 两组患者插管时间、定位时间及术中肺萎陷、术后咽喉疼痛发生情况比较(±s)
组别例数对照组观察组t值/χ2值P值60 60插管时间(m in) 2.43±0.34 1.21±0.14 6.84 <0.05定位时间(m in) 3.54±0.42 1.27±0.32 7.94 <0.05术中肺萎陷[例(%)] 57(95.00) 58(96.67) 1.03 >0.05术后咽喉疼痛[例(%)] 35(58.33) 18(30.00) 7.02 <0.05
2.2 两组患者术中不同时间血流动力学指标变化比较两组患者OLV30和OLV60的HR、MAP、SaO2、CO、SVRI、LCW I分别与TLV时比较差异均无统计学意义(P>0.05);对照组和观察组患者OLV3和OLV60的PaO2分别比对照组和观察组TLV时的PaO2明显减少,差异均具有统计学意义(P<0.05),见表3。
表3 两组患者术中不同时间血流动力学指标变化比较(±s)

表3 两组患者术中不同时间血流动力学指标变化比较(±s)
注:与TLV时比较,a P<0.05,观察组与对照组其余各项指标比较,P>0.05。
项目HR(次/min) t值P值MAP(mmHg) t值P值PaO2(mmHg) t值P值SaO2(%) t值P值SVRI(dyn·s-1·cm-5·m-2) t值P值LC t值P值CO(L/m in) t值P值对照组TLV时78.77±5.84观察组TLV时80.03±5.48 85.74±8.65 84.30±6.34 484.54±22.34 477.86±22.06 99.82±1.04 99.73±1.00 2334.54±120.704 2294.65±154.89 3.65±0.44 3.81±0.45 4.92±0.74 OLV30时75.67±5.43 0.98 >0.05 86.03±7.78 1.27 >0.05 265.93±21.10a 8.67 <0.05 99.57±0.87 0.93 >0.05 2256.34±129.45 1.06 >0.05 3.47±0.30 1.76 >0.05 5.65±0.80 2.43 >0.05 OLV60时74.34±4.87 1.45 >0.05 85.10±7.32 1 >0.05 260.53±18.54a 9.33 <0.05 99.45±0.83 1.1 >0.05 2361.02±200.45 0.95 >0.05 3.60±0.22 0.94 >0.05 6.00±0.89 2.65 >0.05 4.83±0.80 OLV30时77.54±6.06 1.62 >0.05 85.20±7.23 1.34 >0.05 287.69±20.38a 8.48 <0.05 99.64±0.76 0.85 >0.05 2195.54±130.88 1.18 >0.05 3.59±0.44 1.96 >0.05 5.51±0.84 2.55 >0.05 OLV60时76.04±6.76 2.01 >0.05 85.02±6.33 1.3 >0.05 283.04±19.55a 8.83 <0.05 99.60±0.79 0.99 >0.05 2250.90±132.89 1 >0.05 3.73±0.34 1.07 >0.05 5.90±0.89 2.96 >0.05
3 讨论
随着胸科手术技术的不断提高,其临床治疗范围也不断扩展,而手术麻醉的核心问题在于如何能更好的暴露手术视野及维持氧合[5]。实施单肺通气在胸科手术麻醉中发挥重要作用,也是重要的通气措施,需要将患者手术侧肺部塌陷以暴露手术视野,但常引起严重气道压力及肺内血流氧合失常[6]。因此,采用适当的通气模式是保证患者生命安全,减少术后并发症的关键[7]。
目前临床最常应用双腔支气管导管,其能更好的实现双肺分离,预防血、脓、痰等分泌物进入健侧肺而造成肺阻塞或污染。但插管技术及术中管理较为复杂,导致患者易出现低氧血症,且导管外径较粗,容易引发呼吸道损伤等,在临床应用中受到一定限制[8-9]。Coopdech支气管封堵器已广泛应用于临床,其具有直径小、操作简便、插管成功率高等优势,可降低对患者呼吸道和咽喉的损伤[10-11]。本研究对比双腔支气管导管和Coopdech封堵支气管导管两种单肺通气模式对胸科手术患者血流动力学的影响,结果显示,两组术中肺萎陷率比较差异无统计学意义;观察组插管时间和定位时间较对照组明显减少,术后咽喉疼痛发生率较对照组明显降低,说明两种通气模式均能取得较好的手术视野,可满足手术需求,而Coopdech封堵支气管导管操作简便,对患者损伤小。此外,TLV时、OLV30、OLV60的HR、MAP、SaO2、CO、SVRI、LCW I两组间比较差异均无统计学意义;PaO2均较TLV时明显减少。结果说明双腔支气管导管和Coopdech封堵支气管导管对胸科手术患者血流动力学均不会产生较大影响,可维持机体的正常氧供。心排血量是心脏每分钟摄入动脉血量,麻醉操作或手术疼痛等应激反应会对心排血量产生影响,本研究显示,患者手术过程中不同单肺通气模式各时间点心排血量均有小幅度增加,但无较显著变化。
综上所述,两种单肺通气模式对胸科手术患者血流动力学影响较小,但Coopdech封堵支气管导管具有插管和定位方便、对双肺分离完全的优势,值得临床推广应用。
[1]杨韩,项明方,黄绍农,等.不同机械通气模式对老年腹部手术患者呼吸力学及血流动力学的影响[J].中国医药导报,2013,10(28)∶43-46.
[2]田珺.单肺通气对开胸手术中血液动力学改变的影响研究[J].中国医学工程,2015,23(7)∶128.
[3]张杰.不同通气模式在单肺通气中对呼吸力学与动脉血气的影响[J].中国医疗前沿,2013,8(14)∶39-40.
[4]张援,廖婧华.不同单肺通气方式在胸科手术中的分析[J].世界最新医学信息文摘,2015,15(59)∶39-40.
[5]高元丽,代志刚,张印龙.不同单肺通气模式对胸科手术患者血浆炎性介质水平的影响[J].中国医药指南,2012,10(10)∶624-626.
[6]马宏伟,丁丽景,李凤茹.两种通气模式在同期双侧开胸手术中的应用观察[J].临床肺科杂志,2011,16(1)∶103-104.
[7]庞义娟,冯艳华,李艳辉,等.不同压力呼吸末正压通气对开胸手术单肺通气期间肺内分流及氧合的影响[J].吉林大学学报(医学版), 2012,38(5)∶977-980.
[8]张文婷,黄冰,黎阳,等.单肺通气下肺癌根治术患者血流动力学和血管外肺水的变化[J].临床麻醉学杂志,2011,27(6)∶532-534.
[9]蓝岚,张朝群,古妙宁,等.单肺通气时程对胸科手术患者肺泡灌洗液肿瘤坏死因子-α及白细胞介素-8的影响[J].广东医学,2013,34 (8)∶1197-1200.
[10]穆哈塔尔·热西提,努尔买买提江·买合木提,肖何提.不同单肺通气模式对肺癌手术病人氧合和肺内分流的影响分析[J].临床肺科杂志,2013,18(10)∶1895-1896.
[11]李季,陈萍,高进,等.不同单肺通气模式对开胸手术患者血流动力学的影响[J].中华麻醉学杂志,2012,32(7)∶849-852.
R656
B
1003—6350(2016)16—2698—03
2016-02-25)
doi∶10.3969/j.issn.1003-6350.2016.16.042
广东省东莞市2015年度市医疗卫生科技计划项目(编号:2015105101189)
刘衬云。E-mail:19731669@qq.com
