甲状腺功能亢进症初诊患者的肝功能检验项目评价
2016-11-04杨艳艳李治锋
杨艳艳,李治锋,王 静
(江苏省泗洪县人民医院检验科 223900)
·临床研究·
甲状腺功能亢进症初诊患者的肝功能检验项目评价
杨艳艳,李治锋△,王静
(江苏省泗洪县人民医院检验科223900)
目的探讨甲状腺功能亢进(简称甲亢)初诊患者肝功能检验项目的临床应用价值。方法收集352例甲亢患者和434例健康体检者血清,同时检测常规普及的肝功能检验项目和6项尚未广泛普及的肝功能检查项目[5′-核苷酸酶(5′-NT)、α-岩藻糖苷酶(AFU)、单胺氧化酶(MAO)、亮氨酸氨基肽酶(LAP)、天门冬氨酸氨基转移酶同工酶(m-AST)、谷氨酸脱氢酶(GLDH)]并进行结果比较。结果甲亢组与健康对照组的血清总胆红素(TB)、直接胆红素(DB)、血清总蛋白 (TP)、清蛋白与球蛋白比值(A/G)、清蛋白(ALB)、丙氨酸氨基转移酶(ALT)、天门冬氨酸氨基转移酶(AST)、谷氨酰转肽酶(GGT)、血清总胆汁酸(TBA)、碱性磷酸酶(ALP)比较,差异有统计学意义(P<0.05);5′-NT、LAP、m-AST、AFU比较差异有统计学意义(P<0.05),其余2项差异无统计学意义(P>0.05)。与GLDH相关系数最高的常规项目是AST(r=0.436,P<0.01);与m-AST是AST(r=0.742,P<0.01);与LAP是ALP(r=0.497,P<0.01);与MAO是GGT(r=0.245,P<0.01);与AFU是ALP(r=0.221,P<0.01);与5′-NT是GGT(r=0.537,P<0.01);甲亢患者肝功能常规项目异常率为65.32%,最高为ALP,其次为ALT和AST,但未普及项目的异常率较低。结论甲亢患者肝功能变化对了解其代谢紊乱程度、估计病情、判定肝损害原因、指导药物治疗具有重要意义。
甲状腺功能亢进;初诊;肝功能
甲状腺功能亢进症(简称甲亢)是常见的内分泌疾病,严重者可出现肝脏局灶或弥漫性坏死,出现黄疸与肝硬化等重症化表现[1]。目前认为,甲亢时呈现高代谢状态,肝细胞耗氧量增加而肝血流却未相应增加,从而导致肝细胞缺氧,引起肝损害,另外高甲状腺激素对肝细胞有直接的毒性作用,自身免疫反应也可引起肝细胞损害[1-2]。
甲亢是一种常见病,比较容易诊断,临床常因患者甲亢症状较重而忽视肝损害,或者肝脏损害症状较重而导致甲亢漏诊[3]。现探讨临床常规及尚未广泛普及的肝功能检验项目,分析其对临床的指导意义。
1 资料与方法
1.1一般资料(1)甲亢组:收集2013年1月至2015年8月该院初发初诊的住院及门诊甲亢患者血清472例。所有患者均符合《实用诊断学(第5版)》诊断标准,均无肝炎病毒感染,无急性肝损害(如休克、败血症、中毒等),无慢性肝病,无胆道疾病,无使用已知肝毒性药物,并排除甲亢并发症(如甲亢性心脏病等)。男114例,女358例,男、女性比例1∶3.2,平均年龄(41.54±13.41)岁。(2)健康对照组:选取同期健康体者血清580例,男1 451例,女425例,男、女性比例为1∶3.2,平均年龄(42.68±11.86)岁。2组研究对象的年龄、性别等一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2检验项目(1)肝功能常规检测项目,即血清总胆红素(TB)、直接胆红素(DB)、血清总蛋白(TP)、清蛋白与球蛋白比值(A/G)、清蛋白(ALB)、丙氨酸氨基转移酶(ALT)、天门冬氨酸氨基转移酶(AST)、谷氨酰转肽酶(GGT)、血清总胆汁酸(TBA)、碱性磷酸酶(ALP)。(2)通过文献和市场调查,选择临床意义较好且检验试剂已推向市场,但临床尚未普及的项目,5′-核苷酸酶(5′-NT),α-岩藻糖苷酶(AFU),单胺氧化酶(MAO),亮氨酸氨基肽酶(LAP),天门冬氨酸氨基转移酶同工酶(m-AST),谷氨酸脱氢酶(GLDH)。
1.3仪器与试剂日立7600-020全自动生化分析仪;山东潍坊三维提供的试剂盒。
1.4统计学处理采用SPSS20.0统计软件进行数据分析,计量资料以均值±标准差表示,组间比较使用t检验。应用Person进行相关性分析。P<0.05为差异有统计学意义。
2 结 果
2.12组研究对象肝功能常规检测结果比较2组肝功能常规项目TB、DB、TP、A/G、ALB、ALT、AST、GGT、TBA、ALP比较,差异有统计学意义(P<0.05);其他项目2组比较,差异无统计学意义(P>0.5)。见表1。
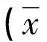
表1 2组研究对象肝功能常规检测结果比较±s)
2.22组研究对象未普及项目检测结果比较2组5′-NT、LAP、m-AST、AFU比较,差异有统计学意义(P<0.05);其他项目比较,差异无统计学意义(P>0.05)。见表2。
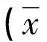
表2 2组研究对象未普及项目检测结果比较±s)
2.36项未普及项目和常规项目的相关性与GLDH相关系数最高的肝功能常规项目是AST(r=0.436,P<0.01);与m-AST是AST(r=0.742,P<0.01);与LAP是ALP(r=0.497,P<0.01);与MAO是GGT(r=0.245,P<0.01);与AFU是ALP(r=0.221,P<0.01);与5′-NT是GGT(r=0.537,P<0.01)。其中相关系数最大的是AST和m-AST,相关系数为0.742,且可能是2种检测方法所致。m-AST应用免疫抑制法,如果加入的抗体特异性差或者抗体量不足,实际检测的也是总的AST活性。见表3。
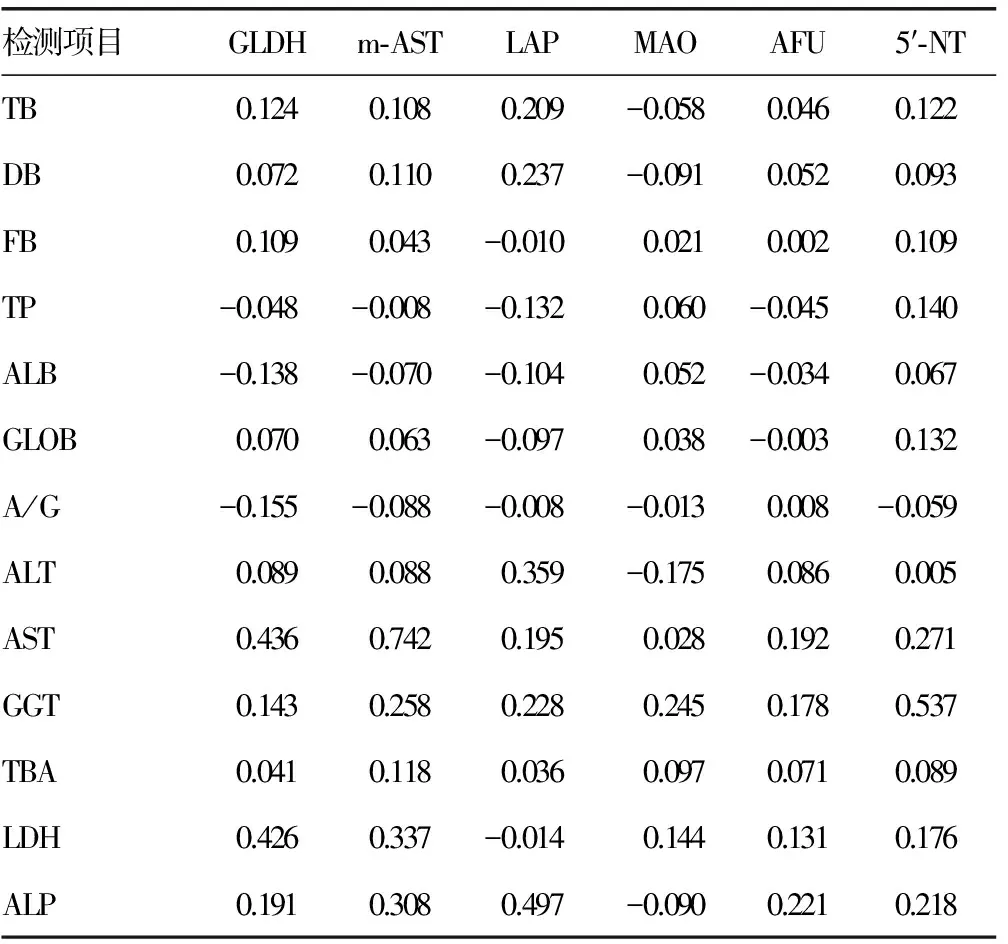
表3 6项未普及项目和常规项目的相关性(r)
2.4甲亢组患者常规肝功能项目异常率分析患者组治疗前有 284 例(65.32%) 患者至少有1项肝功能指标异常,174 例 (40.2%) 有2项以上异常。 常规肝功能检验项目中以 ALP 异常为主(60.2%),其次为 ALT(38.5%)及AST(35.2%) ,与其他指标比较,差异有统计学意义(P<0.05)。6项未普及肝功能项目则异常率较低,多见于常规项目的多个异常结果。
3 讨 论
甲亢是内分泌系统的常见疾病,任何年龄都可发病,且女性高于男性。近年来甲亢发病率逐年上升,已经引起国内外临床的广泛关注[4-5]。肝脏作为人体重要的脏器, 参与机体多种物质代谢,同时也被多种疾病所累。甲亢可对全身多个器官产生影响,当其累及肝脏时可引起肝脏功能异常和形态结构改变,称为“甲亢性肝损害”[4,6-7]。
甲亢和肝功能生化指标的变化密切相关,体检时发现肝区叩击痛或压痛,症状严重者可出现肉眼可见的黄疸(尿液变黄、眼睛球结膜及全身皮肤黄染)、肝脾肿大、瘙痒、肝功能明显异常[8-9]。甲亢初诊患者的常规肝功能项目研究较多[10-12]。本研究结果与其他研究报道基本一致。本组6项未普及项目中,MAO、LAP、m-AST、AFU与健康者比较,差异有统计学意义(P<0.05),GLDH和5′-NT差异无统计学意义(P>0.05)。
本试验甲亢组患者常规肝功能项目异常率最高是ALP,但有研究报道,ALP升高并不全是甲亢引起。甲亢性肝功能损害时ALP的升高不仅来自肝脏,也来自骨骼,一定程度上减弱其评价肝功能异常的可靠性[13-14]。ALT是反映肝功能损害最敏感指标,本组ALT显著升高,可能为甲亢致Kuffer细胞增生,多形核白细胞浸润,肝实质细胞活性氧化产物增加,造成巨噬细胞呼吸爆发活动加强,导致 ALT、TB、AST 增加,可见部分血清肉眼黄疸,GGT和TBA升高提示甲亢患者多表现为淤胆型肝炎。甲亢是一种自身免疫性疾病,可合并原发性胆汁性肝硬化,肝内细小胆管的慢性非化脓性炎性,形成持续性胆汁淤积[15-16]。临床可根据各种肝功能检验项目的异常对初诊甲亢患者进行基本预判,对后续治疗及肝损害预防有一定的指导意义。
目前肝功能检测项目越来越多,如何正确、合理地应用,既能快速准确监测或诊断疾病又能减少患者负担,在国外已有一些尝试。美国已经对肝功能实验进行综述评价后,形成指导性方案,用于指导实验室和临床合理应用肝功能检查[17]。
综上所述,以循证医学为基础,将临床检测项目系统合理地结合,提高其对疾病的诊断和监测能力,是未来检验医学发展的方向之一。本研究虽然进行尝试和探讨,但由于时间和检测标本量的局限,还需进一步的完善。
[1]Youssef WI,Mullen KD.The liver in other(nondiabetic) endocrine disorders[J].Clin Liver Dis,2002,6(4):879-889.
[2]圈启芳.102例肝肾疾病患者垂体-甲状腺轴激素测定的临床分析[J].青海医药,2002,32(5):10-11.
[3]叶晶珠.甲亢性肝损害的127例临床分析[J].江西医药,2012,47(12):1083-1085.
[4]Khemichians C,Fongit G.Hepatic Dysfunction in hyperthyroidism[J].Gastroenterol Hepatol,2011,7(5):337-339.
[5]张梅.甲亢合并肝损害的诊断与治疗[J].甘肃医药,2014,3(4):263-265.
[6]李敬彦,蒋宁一.放射性碘[131 I]治疗Graves甲亢合并重症肝损害1例[J].新医学,2013,44(12):866-868.
[7]尹亮,谭建,王任飞.I 131 治疗合并肝损害 Graves 甲亢 840 例疗效分析[J].标记免疫分析与临床,2010,17(8):219-321.
[8]周颖,曾林波,李喆.甲状腺功能亢进症患者肝功能生化指标的测定及其临床意义[J].标记免疫分析与临床,2010,17(2):115-116.
[9]Antón-Aranda E.Intrahepatic cholestasis in untreated hyperthyroidism[J].Sociedad Espan Digestiva,2000,92(1):49-50.
[10]热娜古丽·斯迪克,阿西彦·麦合木提,阿布力克木·吐尔地.甲亢性肝损害141例临床分析[J].中外医学研究,1994,9(5):51-52.
[11]徐硕琦,王玉梅.甲亢患者检测肝功能的意义及分析[J].中国地方病防治杂志,2006,21(2):126-126.
[12]朱永华,姜庆波,史伟峰.甲状腺功能亢进患者肝功能生化指标变化及其相关性分析[J].检验医学与临床,2012,9(22):2822-2823.
[13]易智慧,王娟,黄慧.118例甲亢性肝损害的临床特点分析[J].西部医学,2012,24(1):68-70.
[14]Azizi F.Gamma-Glutamyl transpeptidase levels in thyroid disease[J].Arch Intern Med,1982,1(42):79-81.
[15]朱莉,闵晓俊,陈如泉.甲亢合并肝损害流行病学特征及病理机制认识[J].湖北中医学院学报,2008,10(1):27-28.
[16]王英,何启蓉.甲亢性肝损害108例临床分析[J].中华实用西医杂志,2005,18(21):1451-1452.
[17]Green RM,Flamm S.Aga technical review on the evaluation of liver chemistry tests[J].Gastroenterology,2002,123(4):1367-1384.
,E-mail:lizhifeng07@sina.com。
10.3969/j.issn.1673-4130.2016.19.055
A
1673-4130(2016)19-2779-03
2016-02-24
2016-04-19)
