阴式子宫肌瘤剔除术与腹腔镜子宫肌瘤剔除术应用效果比较
2016-10-21单梅
单梅
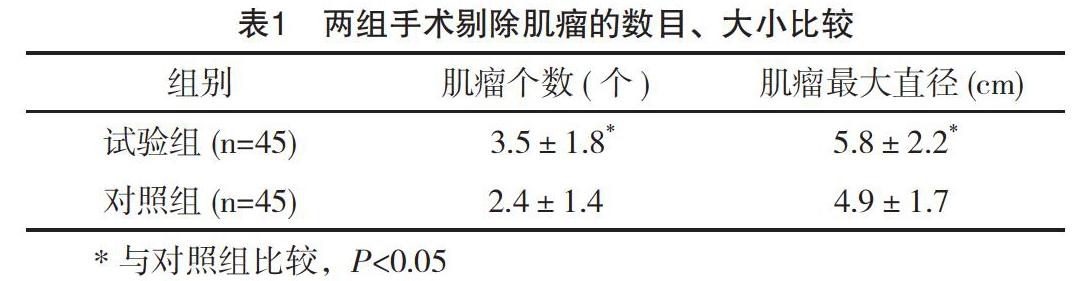

【摘要】 目的:比较阴式子宫肌瘤剔除术与腹腔镜子宫肌瘤剔除术在治疗子宫肌瘤中的应用效果。方法:选取2013年3月-2014年3月笔者所在医院妇产科门诊收治的90例子宫肌瘤患者,随机分为对照组与试验组,每组45例。对照组接受经阴式子宫肌瘤剔除术,试验组采取经腹腔镜子宫肌瘤剔除术,对比两组手术剔除肌瘤的数目、大小及手术各观察指标的差异。结果:试验组患者手术所剔除的肌瘤数目、大小分别为(3.5±1.8)個、(5.8±2.2)cm,相较于对照组的(2.4±1.4)个、(4.9±1.7)cm,差异均有统计学意义(P<0.05);试验组患者的手术时间、术中出血量、术后肛门排气时间、住院时间分别为(85.3±19.4)min、(105.8±35.7)ml、(20.7±7.7)h及(5.6±2.5)d,均明显少于对照组的(108.5±28.4)min、(166.3±49.8)ml、(30.4±10.3)h及(7.6±3.6)d,而试验组的住院费用(5226.3±944.4)元则明显高于对照组的(3104.5±630.6)元,差异均有统计学意义(P<0.05)。结论:两种术式在剔除子宫肌瘤方面效果均十分显著,但两种术式有各自的优缺点,临床应根据患者的自身情况,按照手术适应证为患者选择最为理想的术式,以达到最为理想的治疗效果。
【关键词】 阴式子宫肌瘤剔除术; 腹腔镜子宫肌瘤剔除术; 子宫肌瘤
中图分类号 R737.33 文献标识码 B 文章编号 1674-6805(2016)5-0142-02
doi:10.14033/j.cnki.cfmr.2016.5.078
子宫肌瘤是育龄女性较为常见的生殖系统良性肿瘤,其发病率占育龄妇女的25%~40%,本病的恶变率较低,但肌瘤所导致的月经异常、出血、腹痛、压迫症状、不孕或流产等仍对女性患者的身心造成严重影响[1-3]。子宫肌瘤剔除术因能较好地保留患者的生殖器官结构功能与生育能力,成为当前治疗本病最常用的微创术式。阴式子宫肌瘤剔除术与腹腔镜子宫肌瘤剔除术均属于微创术式,这两种术式凭借创伤小、恢复快等优势在临床得到广泛应用[4]。本次研究旨在观察比较阴式子宫肌瘤剔除术与腹腔镜子宫肌瘤剔除术在治疗子宫肌瘤中的应用效果,成果满意,现报告如下。
1 资料与方法
1.1 一般资料
选取2013年3月-2014年3月笔者所在医院妇产科门诊收治的90例子宫肌瘤患者,所有患者均符合《妇产科学》(第七版)的相关诊断标准[5],且经B超、妇科检查等确诊。排除标准:排除经宫颈细胞学检查确诊为恶性病变者;明显子宫脱垂或盆腔粘连者;严重心、肝、肾功能障碍者;无法配合完成调查者[6]。年龄35~60岁,平均(45.5±5.4)岁;病程1~7年,平均(4.1±1.3)年;肌瘤部位:肌壁间肌瘤63例,浆膜下肌瘤27例;肌瘤直径为3~8 cm,平均(5.4±1.5)cm;肌瘤个数为1~4个,平均(2.1±0.5)个。参照随机分配的原则将患者分为对照组与试验组,各45例。两组患者的性别、年龄、病程及肌瘤情况等一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 方法
对照组接受阴式子宫肌瘤剔除术,患者取膀胱截石位,保持头低臀高,并将臀部移出手术台边缘约5 cm,使用宫颈钳将宫颈夹住并向下牵引,在阴道黏膜下与宫颈两侧黏膜注入稀释1∶20 万肾上腺素液,随后将阴道黏膜切开,提取阴道前后壁黏膜边缘,将宫颈筋膜向上推并在子宫前后腹膜的位置反折,然后将腹膜切开翻出子宫以使肌瘤暴露在术野内。在子宫肌瘤周围的宫体部位注射缩宫素,然后将肌瘤表面的包膜切开,将瘤体分离剥离,最后常规止血、缝合。
试验组采取腹腔镜子宫肌瘤剔除术,患者取膀胱截石位,保持头低臀高,放置举宫器。建立CO2气腹并置入穿刺套管进行穿刺,于脐部置镜对患者盆腹腔情况进行探查,于子宫肌瘤周围的宫体部位注射稀释缩宫素液,根据肌瘤的体积、位置等明确切口的位置与大小。然后使用单极电钩将瘤体表面包膜切开,分离剥离瘤体,最后使用电凝止血并缝合关闭。术后留置腹腔引流管。两组术后均常规使用抗生素预防感染。
1.3 观察指标
对比两组手术剔除肌瘤的数目、大小及手术各观察指标的差异,手术各观察指标包括手术时间、术中出血量、术后肛门排气时间、术后住院时间与住院费用。
1.4 统计学处理
采用SPSS 21.0软件对所得数据进行统计分析,计量资料用均数±标准差(x±s)表示,比较采用t检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组手术剔除肌瘤的数目、大小比较
试验组患者手术所剔除的肌瘤数目、大小与对照组比较,差异均有统计学意义(P<0.05),详见表1。
2.2 两组各手术观察指标比较
试验组患者的手术时间、术中出血量、术后肛门排气时间、住院时间均明显少于对照组,而试验组的住院费用则明显高于对照组,差异均有统计学意义(P<0.05),详见表2。
3 讨论
子宫肌瘤在育龄女性中是一种较为常见的良性病变,临床治疗方法包括药物治疗与手术治疗,药物治疗虽能在短期内帮助患者缓解症状但无法根治,子宫肌瘤剔除术凭借其微创优势在临床得到广泛应用[7-8]。子宫肌瘤剔除术不仅创伤小、恢复快,且较好的维持了盆底解剖结构的完整性,保护患者的生育能力,故深受广大医生与患者的欢迎。
阴式子宫肌瘤剔除术与腹腔镜手术治疗相当,且手术费用相对更低,但前者术野小,且当患者有严重的盆腔粘连时,应列为该手术禁忌证[9-10]。腹腔镜子宫肌瘤剔除术术野清晰,手术过程中能不仅能剔除肌瘤,还不受盆腔粘连、附件肿物等的影响;而且手术还能有效避免对患者输尿管、膀胱、直肠等造成损伤,保持机体内环境的稳定[11-13]。但腹腔镜手术因仪器设备昂贵,手术费用则远远高于阴式子宫肌瘤剔除术。本次研究通过对比显示,两组手术效果相当,但试验组的手术时间、术中出血量、术后肛门排气时间及住院时间均明显少于对照组,而对照组的住院费用则明显少于试验组,差异均有统计学意义(P<0.05),提示与临床研究成果相一致。故笔者总结认为,临床在选择时应严格按照手术适应证与患者的情况为其选择合适的手术方式,比如经济条件较差的患者优先选择阴式手术,有明显盆腔粘连患者则优先选择腹腔镜手术[14]。
综上所述,两种术式在剔除子宫肌瘤方面效果均十分显著,但两种术式有各自的优缺点,临床应根据患者的自身情况,按照手术适应证为患者选择最为理想的术式,以达到最为理想的治疗效果。
参考文献
[1]林雪珊,吴艳,陈秀清.阴式子宫肌瘤剔除术与腹腔镜下子宫肌瘤剔除术的临床疗效对比观察[J].临床医学工程,2014,21(10):1262-1263,1266.
[2]李雪,蔡健.比较研究经腹腔镜和经阴式子宫肌瘤剔除术的疗效[J].中国医药指南,2014,12(8):28-29.
[3]高维萍,刘琼娜,刘婷婷.阴式子宫肌瘤剔除术与腹腔镜下子宫肌瘤剔除术的临床疗效对比分析[J].中华妇幼临床医学杂志,2013,9(6):809-811.
[4]郭凤琴,游颜杰.阴式子宫肌瘤剔除术与腹腔镜子宫肌瘤剔除术的应用分析[J].当代医学,2013,19(9):42-43.
[5]杨红伟,陶桂娥,李晓娟.经阴道子宫肌瘤剔除与腹腔镜子宫肌瘤剔除的临床对比分析[J].中国实用医刊,2015,42(2):64-65.
[6]郭萍,李玲.子宫肌瘤剔除术的不同手术方法临床效果比较[J].中国医学创新,2015,12(1):73-75,76.
[7]李东伟.腹部小切口手术治疗子宫肌瘤59例临床效果观察[J].中国医学创新,2013,10(7):101-102.
[8]彭刿.腹腔镜子宫肌瘤剔除术治疗前后的子宫动脉血流变化研究[J].中国医学创新,2013,10(9):103.
[9]李秀兰,董海琦,隋晓宇,等.阴式子宫肌瘤剔除术409例临床分析[J].中国医学创新,2012,9(23):11-13.
[10]韩燕,秦风.腹腔镜下子宫肌瘤剔除术52例临床分析[J].中国医学创新,2012,9(19):33-34.
[11]羅晓华,杨立.开腹手术与腹腔镜下子宫肌瘤剔除术的疗效比较[J].中国医学创新,2012,9(12):99-100.
[12]骈改英.开腹手术与腹腔镜手术子宫肌瘤剔除术的疗效研究[J].中国医学创新,2011,8(25):58-59.
[13]陈慧平,余晓茹,郑飞云.经阴道与腹腔镜下子宫肌瘤剥除术的临床效果比较[J].中国医学创新,2011,8(9):29-31.
[14]周杨,彭云霞,李传棠,等.阴式子宫肌瘤剔除术的临床应用分析[J].中国医学创新,2011,8(9):15-16.
(收稿日期:2015-10-08)
