MRI与CT在诊断强直性脊柱炎骶髂关节病变中价值对比分析
2016-09-11骆玉辉滕录霞张远鸿黄祥辉冯兆章陈雄钊
骆玉辉 滕录霞 张远鸿 黄祥辉 冯兆章 陈雄钊
MRI与CT在诊断强直性脊柱炎骶髂关节病变中价值对比分析
骆玉辉 滕录霞 张远鸿 黄祥辉 冯兆章 陈雄钊
目的 探讨MRI及CT在诊断强直性脊柱炎骶髂关节病变中的价值。方法 强直性脊柱炎患者40例,行CT检查的患者为观察组,行MRI检查的患者为对照组,比较两组检查分级情况及骨质异常检出率。结果 对照组IV级、III级、II级、I级、0级检查结果分别为1例、10例、15例、13例、1例;而观察组分别为1例、12例、17例、5例、5例。两组在IV级、III级、II级、0级检查结果差异无统计学意义(P>0.05),而在I级检查结果观察组明显少于对照组(P<0.05)。观察组有31例患者检查出骨质硬化、24例患者为骨质侵蚀;而对照组分别为22例、15例,观察组骨质硬化及骨质侵蚀的检出率明显高于对照组(P<0.05)。结论 MRI及CT在检查强直性脊柱炎上具有各自的优点,应将二者结合应用于临床诊断,提高诊断率,便于早期治疗,改善预后。
MRI与CT 强直性脊柱炎骶髂关节病变 价值
强直性脊柱炎是一种慢性自身免疫性疾病,早期主要累及骶髂关节、脊柱椎体间等中轴关节。研究显示,我国发病率约0.26%,且男性明显高于女性,近年来青少年发病逐渐上升[1,2]。该病具有明显的家族遗传性倾向,严重影响患者的身体健康。本文探讨MRI与CT在诊断强直性脊柱炎骶髂关节病变中的价值,报道如下。
1 临床资料
1.1一般资料 选择 2015年 4月至 2015年10月本院强直性脊柱炎患者 40例,其中男18例,女22例;平均年龄(28.04±1.64)岁。平均病程(2.00±0.99)年。均行CT及MRI检查。所有患者均符合世界卫生组织(WTO)制定的强直性脊柱炎诊断标准。排除:心、肝、肾等严重疾病;精神疾病;风湿及类风湿、外周性关节炎等。随机分为2组,行CT检查的患者为观察组,行MRI检查的患者为对照组。
1.2方法 观察组:采用ACTVION16排螺旋CT扫描仪。患者保持仰卧位,调整扫描仪,方式定为各向同性扫描。观察所得图像需进行后处理。层厚定为6mm,重组间隔为50%,采用多种方法进行观察(观察过程可根据需要调整窗宽、窗位):软组织算法、骨算法斜轴位、斜冠状位多平面重建法。对照组:采用德国西门子AVANTO1.5T超导磁共振扫描仪。患者仰卧位,矩阵选取256×256,检查方法同CT扫描仪。参数选取:SE脂肪抑制序列T1W1,TE=11~18ms,TR=450~550ms;梯度回波(GRE)3DFLASH序列为TR=500ms、TE=10ms,翻转角度设定为30°。在扫描过程中,可根据需要变换扫描方式。
1.3观察指标 分级判断标准:参照1984年强直性脊柱炎诊断标准:(1)0级:未见任何异常。(2)I级:骨性关节面毛糙,骨囊变区及骨小梁紊乱、增粗现象。(3)II级:双侧骶髂关节面出现对称性或不对称性的虫蚀样骨质破坏,骨质出现不同程度的增生硬化,关节出现间隙状况。(4)III级:双侧骶髂关节面出现对称性或不对称性的虫蚀样骨质破坏,骨质增生,且出现不同程度的硬化,关节间隙存在增宽或狭窄现象,部分关节发生融合强直。(5)IV级:双侧骶髂关节面出现对称性或不对称性的虫蚀样骨质破坏,表现为不同程度的骨质增生硬化,关节间隙不正常,关节发生完全融合强直状况。比较两组骨质异常检出率,包括骨质硬化、骨质侵蚀。
1.4统计学方法 采用SPSS17.0统计软件。计量资料用(±s)表示,用t检验,计数资料用%表示,用卡方检验。P<0.05为差异有统计学意义。
2 结果
2.1两组检查分级情况比较 对照组IV级、III级、II级、I级、0级检查结果分别为1例、10例、15例、13例、1例;观察组分别为1例、12例、17例、5例、5例。两组在IV级、III级、II级、0级检查结果比较,差异无统计学意义(P>0.05),而I级检查结果观察组明显少于对照组(P<0.05)见表1。

表1 两组检查结果情况比较[n(%)]
2.2两组骨质异常检出率比较 见表2。
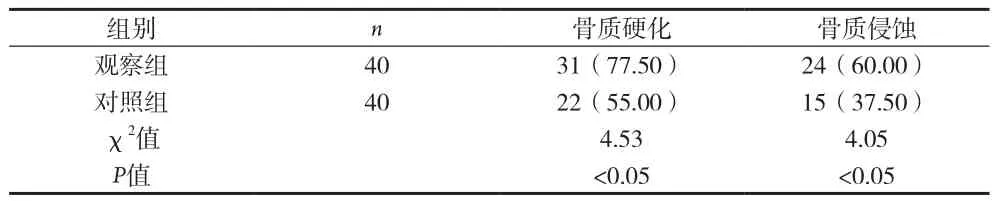
表2 两组骨质异常检出率比较[n(%)]
3 讨论
目前,强直性脊柱炎的发病机制尚未明确,临床研究表明,全身及局部炎性反应及免疫反应是导致此病的危险因素,该病在早期主要表现为骶髂关节病变,传统诊断方法通过观察临床表现及血液学检查对诊断该疾病准确性较低。随着医疗技术的发展,螺旋CT、MRI等影像学检查方法逐渐被用于强直性脊柱炎的诊断,临床效果显著[3,4]。
强直性脊柱炎的病变首先始于骨关节,在早期,该病主要累及患者的关节前下部滑膜组织,引起滑膜炎症反应,破坏关节软骨,进而引发水肿等[5]。随着病情的发展,病变部位逐渐扩散,在关节的两侧会进一步出现骨髓水肿现象,小囊变区及骨小梁紊乱及增粗,骨性关节面毛糙,双侧骶髂关节面出现对称性或不对称性的虫蚀样骨质破坏,进而滑膜增生、关节腔积液后,导致关节间隙异常,骨质增生、形成骨桥,进而发生强直[6]。本资料中,对照组I级检查结果观察组明显少于对照组,差异有统计学意义(P<0.05);而在骨质异常率检查方面,观察组骨质硬化及骨质侵蚀的检出率明显高于对照组,差异有统计学意义(P<0.05)。在临床中CT扫描具有较高的密度发病率及空间发病率,能清晰地呈现关节面上各种骨质结构病变,便于对关节面边缘是否毛糙及毛糙程度、骨小梁是否改变、小囊变区、关节面下虫蚀样骨质破坏程度、骨质是否出现增生、硬化以及变化程度,骨桥是否形成等情况进行准确判断,该检查方法能敏感地检查关节间隙改变,对疾病进展程度检查更准确。临床上早期CT检查可见骶髂关节关节面硬化、毛糙,骨质破坏表现为出现虫蚀状骨质、皮质白线中断甚至消失,骶髂关节前2/3位置尤其是髂骨侧关节面受累形态改变[7]。而当CT检查示明显软骨下骨质侵蚀、硬化、稀疏及囊变,关节边缘出现锯齿状、关节间隙增宽或变窄,软骨骨化,均提示强直性脊柱炎进入中期。CT显示双侧骶髂关节融合、骨性强直、关节间隙消失,还存在硬化,骨突关节囊、黄韧带、棘间及棘上韧带出现骨化等现象,提示进入晚期[8]。
而MRI也是一种用于检查强直性脊柱炎的重要手段,其对软组织及骨髓改变非常敏感,且不存在电离辐射,安全性高,对诊断早期病变具有重要作用[9]。较多研究显示,MRI对软组织及骨髓改变的敏感性明显高于CT。这主要是MRI的图像软组织分辨率很高。在MRI图像上,会呈现略长T1、长T2信号,组织增厚,滑膜出现炎症,若变换GD-DTPA扫描会发现有中度至明显的强化[10]。在梯度回波(GRE)序列中,关节软骨形态及信号改变情况均能明显显示,可见小的不规则形缺损,显著反映关节软骨边缘毛糙。此外,MRI还有一个重要特点,其能清晰显示骨髓病变改变,病变区与正常骨髓可见显著不同,表现为T1W1低信号及T2W1显著高信号。临床认为,I级、II级为早期病变阶段,通过MRI可清楚显示脂肪沉积、软骨异常及炎症过程中引起的附着点周围骨髓水肿[11]。
综上所述,MRI上骨皮质呈不明显的低信号,空间分辨力明显低于CT,因此,在骨质侵蚀、骨质硬化的敏感度上比CT弱。二者虽然均能较清晰地反映分级状况,但MRI能反映关节旁骨髓脂肪沉积和骨髓水肿情况,这点强于CT[12]。因此,二者在检查强直性脊柱炎上具有各自的优点,建议在临床诊断中应将二者有机结合,做到准确诊断,早期干预,改善预后。
1 俞咏梅,徐亮,张锡龙,等.X线CT和MRI在强直性脊柱炎骶髂关节病变中的诊断价值. 皖南医学院学报,2013,5(18):404~407.
2 尹成俊,鲁国卫,章宏,等.CT与MRI对强直性脊柱炎骶髂关节病变的诊断价值分析. 现代诊断与治疗,2014,3(16):485~486.
3 吴成文,庄志雄.分析探讨X线、CT、MRI在强直性脊柱炎骶髂关节病变诊断中的应用. 中国医药指南,2014,6(22):106~107.
4 董光佐,舒仁义.早期强直性脊柱炎骶髂关节病变的X线、CT和MRI的诊断价值比较. 中国地方病防治杂志,2014,21(9):109.
5 梁佐堂,李继峰,董乐,等.对比分析X线、CT和MRI在早期强直性脊柱炎骶髂关节病变诊断中应用的价值.中国CT和MRI杂志,2015,2(10):84~87.
6 雷扬. 强直性脊柱炎骶髂关节病变应用MRI与CT诊断价值研究. 中国CT和MRI杂志,2015,4(6):111~113.
7 张凌志,杨勇,董晓强,等.MRI与螺旋CT诊断强直性脊柱炎患者骶髂关节病变比较. 中国临床研究,2015,6(8):793~795.
8 查广盛. 强直性脊柱炎骶髂关节病变的低场MRI诊断价值分析. 中国全科医学,2011,29(12):3398~3401.
9 蔡磊,谢安明.螺旋CT与MRI在强直性脊柱炎骶髂关节病变诊断中的对照研究. 中国现代医生,2011,30(8):89~90,144.
10 陈超,徐凯,郑燕,尹燕,等.强直性脊柱炎骶髂关节病变CT与MRI诊断比较. CT理论与应用研究,2012,3(7):557~562.
11 俞志中,何亚群,刘茂林.MRI在强直性脊柱炎骶髂关节病变中的应用价值探讨. 现代诊断与治疗,2013,1(8):27~28.
12 甘伟,马坚. CT、X线、MRI诊断骶髂关节强直性脊柱炎早期病变临床分析. 河南中医,2014,5(5):873~874.
Objective To explore MRI and CT in the diagnosis of ankylosing spondylitis value of sacroiliac joint lesions. Methods Seleted 40 cases of ankylosing spondylitis patients from 2015 in our hospital as the research object,took the CT and MRI examination,CT detection of detection data set as observation group,took the MRI test result as control group, the grading and bone anomaly detection rate were compared between the two groups. Results In the control group, cases for IV level,level III,grade II and grade I,level 0 test were 1 case 10 cases,15 cases,13 cases,1 case respectively, And in observation group 1 cases,12 cases,17 cases respectively,5 cases,5 cases,two groups in the level IV,level III,grade II and grade 0 on test Results had no signifi cant difference (P>0.05),and class I detection was obviously lower in observation group than control group (P<0.05). In observation group , 31 patients were detected of bone sclerosis,24 patients of bone erosion;And the control group were 22 cases,15 cases respectively/ The sclerosis of bone and bone erosion detection rate of observation group was obviously higher than that of control group (P<0.05). Conclusion MRI and CT in detecting the mandatory spondylitis have their respective advantages,should be used for clinical diagnosis on the basis of the organic combination of both,to improve the diagnostic rate,which will facilitate early intervention and improve the prognosis.
MRI and CT Ankylosing spondylitis sacroiliac joint lesions Value contrast
·基础研究·
529700 广东省鹤山市人民医院 影像中心
