乳腺癌合并糖尿病患者术后皮下积液的风险因素与护理浅析
2016-07-10郑威刘井艳张卓丁秀荣
郑威 刘井艳 张卓 丁秀荣
[摘要] 目的 分析乳腺癌合并糖尿病的患者术后出现皮下积液的风险因素,探讨其护理措施。方法 对2015年1—12月间在该院进行手术治疗的396例乳腺癌患者根据是否合并糖尿病将其分为糖尿病组97例与非糖尿病组299例,对比两组患者皮下积液的发生率,总结患者出现皮下积液的原因,探讨其护理措施以及预防措施。结果 糖尿病组患者皮下积液的发生率为34.02%,明显高于非糖尿病组的7.02%。结论 糖尿病患者伤口愈合较慢,术后发生感染的几率高,乳腺癌术后皮下积液的发生率较高,监测患者的血糖水平并及时进行调整可以促进患者的预后。
[关键词] 乳腺癌;糖尿病;皮下积液;护理
[中图分类号] R473.7 [文献标识码] A [文章编号] 1672-4062(2016)03(a)-0163-02
Breast Cancer Patients with Diabetes Mellitus Risk Factors and Nursing Care of Postoperative Subcutaneous Effusion in the Multiple-choice
ZHENG Wei,LIU Jing-yan,ZHANG Zhuo,DING Xiu-rong
Tumor Hospital of Jilin Province,Changchun,Jilin Province, 130012 China
[Abstract] Objective To analyze postoperative breast cancer patients with diabetes mellitus in subcutaneous effusion of risk factors, to explore the nursing measures. Methods On January, 2015 to 2015 on December in our hospital for surgical treatment of 396 cases of patients with breast cancer, according to whether the diabetes mellitus divided into group, 97 cases of diabetes and non-diabetic group 299 examples, compared two groups of patients the incidence of subcutaneous effusion, sum up the cause of the patients with subcutaneous effusion, explore the nursing measures and preventive measures. Results Incidence of subcutaneous effusion in patients with diabetes mellitus group was 34.02%, significantly higher than the 7.02% of diabetes groups. Conclusion Diabetic wound healing slowly, the higher the chance of infection, the incidence of subcutaneous fluid after breast cancer is higher, and structure were adjusted timely by means of monitoring the patient's blood sugar level and can promote the prognosis of patients.
[Key words] Breast cancer; Diabetes; Subcutaneous effusion;Nursing
皮下积液是乳腺癌术后常见的并发症,会导致患者的手术切口经久不愈,增加患者感染的风险,延长患者的住院时间,影响患者的身体健康的同时也增加了患者的经济负担,患者住院时间的延长也会对患者的心理造成严重的影响,不利于患者的预后。合并糖尿病的乳腺癌患者由于受到糖尿病的影响,患者感染的并发率有所增加,同时,在糖尿病的影响下,患者的血液循环功能也出现一定的障碍,患者患肢的血液回流也会较未合并糖尿病的患者缓慢,这也是合并糖尿病的乳腺癌患者并发皮下积液的几率增加的原因之一,除此之外,合并糖尿病的乳腺癌患者术后并发皮下积液还有其他风险因素,现报道如下。
1 资料与方法
1.1 一般资料
糖尿病组患者97例,平均年龄(42.38±5.26)岁,其中导管浸润癌39例,原位性癌17例,混合粘液腺癌10例,浸润性小叶31例,合并有1型糖尿病的患者13例,2型糖尿病的患者84例,患者入院之前已确诊为糖尿病的患者有66例,最短病程6个月,最长病程17年,平均病程(3.27±1.59)年,入院后诊断为糖尿病的患者33例;非糖尿病组患者299例,平均年龄(45.29±6.37)岁,其中导管浸润癌102例,原位性癌72例,混合粘液腺癌48例,浸润性小叶77例。
1.2 病例入选标准
该研究所入选的病例中乳腺癌的诊断符合中国抗癌协会乳腺癌诊治指南与规范(2011版)中乳腺癌的诊断标准,结合患者的临床症状、体格检查、影像学检查、组织病理学检查对乳腺癌进行诊断以及鉴别诊断。糖尿病的诊断标准按照中华医学学会2011年12月1日启用的新标准执行,即糖耐量实验时空腹血糖>5.1 mmol/L,服用后1 h血糖>10 mmol/L,服用后2 h血糖>8.5 mmol/L,3次血糖值中等的任何一次血糖异常均可以诊断为糖尿病[1]。
1.3 研究方法
对2015年1—12月间在该院进行手术治疗的396例乳腺癌患者根据是否合并糖尿病将其分为糖尿病组97例与非糖尿病组299例,对比两组患者皮下积液的发生率,总结患者出现皮下积液的原因,探讨其护理措施以及预防措施。
1.4 观察指标及评价标准
皮下积液的诊断:术后第三天打开手术切口敷料,局部皮瓣隆起、处之有漂浮感,穿刺或切开可见液体,其中积液<10 mL为少量积液,积液在10~30 mL之间为中量积液,积液>30 mL为大量积液[2]。
1.5 统计方法
两组患者的在年龄、体重、身高等自然条件上的差异采用统计学数据分析软件SPSS17.0进行数据分析,并采用差方评价的方式对分析结果进行评价,评价结果以P<0.05为差异有统计学意义,反之差异无统计学意义。
2 结果
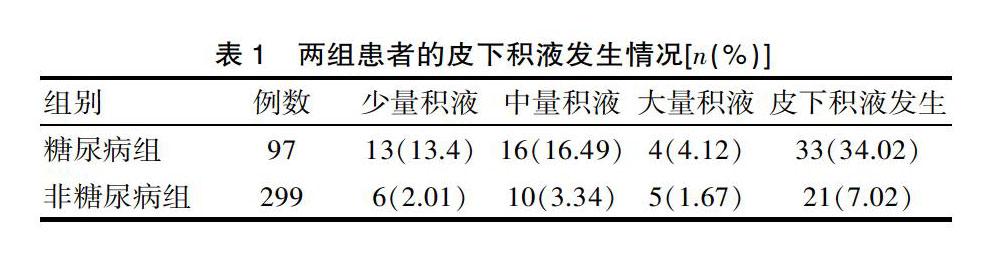
糖尿病组患者皮下积液的发生率为34.02%,明显高于非糖尿病组的7.02%,两组患者的皮下积液发生程度详见表1。
表1 两组患者的皮下积液发生情况[n(%)]
3 讨论
乳腺部位的血液、神经、淋巴组织比较丰富,患者的而进行手术治疗后,会在手术部位形成一个腔隙,患者手术过程中血管结扎不完全、淋巴管损伤、组织液渗出等会在手术形成的腔隙中集聚,进而导致患者在术后出现皮下积液。合并糖尿病的患者本身血液循环功能具有不同程度的障碍,患肢血液以及淋巴液的回流受阻,进而增加乳腺癌术后皮下积液的发生率[3]。在手术之后对患者的手术部位进行加压包扎减小手术形成的非自然腔隙,会使皮下积液量减少,从而有效的预防皮下积液的发生率,但是,如果加压包扎的压力过大会使患者手术部位的血液循环出现障碍,影响患者的预后,严重者甚至导致患者手术切口两侧的皮瓣坏死。因此,在合并糖尿病的乳腺癌患者的围手术期应对患者的血糖水平进行监测,并根据检测结果调整患者的饮食、运动以及降糖药物或是胰岛素的使用。在手术的过程中要仔细寻找出血点,并止血、冲洗干净,防止手术后皮下积液量增加。术后注意观察患者的引流液的颜色、量,如有异常及时通知医生立即处理,同时,在手术后,注意观察患者患侧肢体的血运情况,手术切口包扎的敷料要松紧适宜,防止过松或过紧影响手术切口愈合[4]。此外,对患者进行心理护理以及健康教育,缓解患者紧张焦虑的情绪,提高患者的自我护理能力。
[参考文献]
[1] 王金梅,左淑波,刘晓波等.乳腺癌合并高血压糖尿病术后皮下积液的预防措施与护理对策[J].糖尿病新世界,2014(17):56.
[2] 李立科,田志刚,张慧,等.乳腺癌改良根治术后皮下积液的预防和处理136例分析[J].中国医学创新,2011,8(6):84-85.
[3] 甫拉提·吾瓦力汉,杨亮,李涌涛,等.乳腺癌术后皮下积液的多因素分析及治疗体会[J].新疆医科大学学报,2011,34(10):1118-1120,1124.
[4] 张辉辉.乳腺癌合并糖尿病28例围术期护理[J].中国保健营养,2014,24(3中旬刊):1465.
(收稿日期:2016-01-07)
