奈达铂联合紫杉醇同步放疗治疗中晚期宫颈癌的疗效及不良反应观察
2016-06-27龙婷婷
龙婷婷
(安徽医科大学附属安庆医院肿瘤内科,安徽 安庆 246000)
◇药物与临床◇
奈达铂联合紫杉醇同步放疗治疗中晚期宫颈癌的疗效及不良反应观察
龙婷婷
(安徽医科大学附属安庆医院肿瘤内科,安徽 安庆246000)
摘要:目的观察紫杉醇结合奈达铂同时予以调强放疗治疗中晚期宫颈癌的治疗效果和不良反应。方法选择ⅡB~ⅣA期宫颈癌60例,分为 A、 B组,每组30例,两组均予以调强放疗,放疗分次量每次2 Gy,每周5次,总剂量50 Gy,体外照射开始后第2周,采用192Ir高剂量率子宫腔内后装照射腔内照射每周1次,A点剂量每次5 Gy,共6次。放疗期间 A组采用紫杉醇联合奈达铂方案化疗, B组采用紫杉醇联合顺铂方案,两组均每周1次,共4~6周期。观察近、远期治疗效果和副反应。结果A组近期有效率93.3%,B组为90.0%,差异无统计学意义(P=0.500);A组1、2、3年生存率为90.0%、72.8%、56.6%, B组1、2、3年生存率为83.3%、65.3%、49.0%,两组总生存率差异无统计学意义(P=0.413);A组中位无进展生存时间为28个月,B组为22个月,差异无统计学意义(P=0.352)。A组发生Ⅰ~Ⅳ度骨髓抑制者为26例,B组为21例,差异无统计学意义(P=0.117);A组发生Ⅰ~Ⅳ度胃肠道反应者为21例,B组为28例,差异有统计学意义(P=0.020)。结论紫杉醇联合奈达铂同步调强放疗治疗中晚期宫颈癌患者可获得较高生存率,并且在不良反应方面较轻,患者依从性好。
关键词:宫颈肿瘤;紫杉酚;顺铂;化放疗
宫颈癌是常见的妇科恶性肿瘤之一,2002 年国际癌症研究所统计数据显示全球每年约有49.15 万的宫颈癌新发病例[1],在全球女性恶性肿瘤中其发病率位居第二。治疗宫颈癌的主要方式为手术和放疗。即便随着科技发展,手术和放疗的各方面均有所改进,但对宫颈癌的疗效的根本提高均无明显贡献。针对肉眼可见的宫颈癌局部病灶的治疗,并不能很好的控制微小转移灶及可能存在的亚临床转移。近些年来,世界各国学者的研究发现化疗药物可在放疗的过程中起增敏作用,从而引出了同步放化疗的观点。随着大规模随机对照研究结果的报道及化疗药物在临床的应用,同步放化疗逐步应用于宫颈癌的治疗。现对2009年3月至2011年3月行紫杉醇联合奈达铂或顺铂方案同步放化疗的ⅡB- ⅣA期宫颈癌60例患者的近、远期疗效以及不良反应进行观察。现报道如下。
1 资料与方法
1.1一般资料
1.1.1入选标准(1)入选病例诊断为宫颈癌(病理或细胞学检查结果明确);(2)临床FIGO分期ⅡB-ⅣA期;(3)所有入选患者既往未接受过其他任何抗肿瘤治疗;(4)治疗前明确无化疗禁忌证。预计生存时间大于6个月。
1.1.2临床资料60例患者年龄为35~70岁。中位年龄为54岁。其中鳞癌54例,腺癌6例。临床分期分别为ⅡB期23例,ⅢA期18例,ⅢB期11例,ⅣA期8例。60例患者分为 A组和 B组,每组均30例患者, A组予以奈达铂联合紫杉醇同步调强放疗,B组予以顺铂联合紫杉醇同步调强放疗。A、B组患者在年龄、病理分型及FIGO 分期等临床资料方面差异无统计学意义(P均>0.05) ,能够进行比较。
1.2治疗方法
1.2.1放疗患者定位前排空小便后,将泛影葡胺15.2 mg溶于250 mL生理盐水中服下,再喝250 mL水,适当充盈膀胱。仰卧于体膜架上,双手交叉握肘上举置于额前,平静呼吸下 CT增强扫描,层厚为5 mm,扫描范围剑突至坐骨结节下缘下5 cm,扫描后将图像传至放疗计划系统工作站。完成靶区和危及器官的勾画,设立7~9个非共面照射野。计划完成后与物理师共同评价DVH及等剂量曲线。要求:95%以上PTV被处方剂量覆盖,CTV内尤其是GTV 内无冷点,PTV外无热点,直肠前壁及膀胱后壁无剂量热点。放疗采取6 MV 直线加速器。处方剂量50 Gy,每天一次,每次2 Gy,每周5次。192Ir腔内治疗从第2周开始,每周1次,A点剂量每次5 Gy,共6次,腔内治疗和外照射不在同一天实行,腔内照射时,在阴道内塞入纱布,充分扩张引道,使膀胱、直肠、尿道的尽可能小的受到放射损伤。
1.2.2化疗放疗第1天开始化疗, A组采用紫杉醇30 mg·m-2联合奈达铂20 mg·m-2方案化疗, B组采取紫杉醇30 mg·m-2加顺铂20 mg·m-2方案;紫杉醇前12 h及6 h前分别口服地塞米松20 mg,30 min前肌内注射异丙嗪,静脉滴注西咪替丁,化疗期间加用止吐、护胃等处理。两组均每周1次,共4~6周期。
1.2.3辅助检查及对症支持治疗每周复查血常规、肝肾功能、心电图,必要时给予升高白细胞、止吐、保肝、护肾等对症处理。
1.3疗效评价根据肿瘤治疗前后缩小的体积比来评价疗效。完全缓解(CR):肿瘤完全消失并维持4周以上无新病灶者;部分缓解(PR):肿瘤体积缩小了原体积一半及以上,且保持在4周以上不出现新发病灶;稳定(SD):肿瘤体积缩小小于一半或体积增大小于四分之一;进展(PD):肿瘤增大大于四分之一 或有新病灶出现;(CR+PR)为有效率[2]。根据RTOG急性放射损伤分级标准评价正常组织急性期放射反应,分为0~Ⅳ级。根据WHO抗肿瘤药物急性和亚急性不良反应评价标准划定化疗不良反应等级,分为0~Ⅳ级。
1.4随访随访采用门诊和电话随访。治疗结束后第1、2 年每 3 个月随诊 1 次,第 3 、4年每6个月随诊 1 次。随访截止于 2015年 3月,随访6~40个月。总生存时间( OS) 定义为治疗开始至患者死亡的时间,无进展生存时间( PFS) 定义为治疗开始至肿瘤复发或患者死亡的时间。
1.5统计学方法数据均用 SPSS18.0版本进行处理,等级资料采用秩和检验,计数资料采用 χ2检验进行比较, Log- rank法比较生存率, Kaplan- Meier法描绘生存曲线,P<0.05为差异有统计学意义。
2结果
2.1近期疗效A组有效率93.3%, B组有效率为90%,两者差异无统计学意义(P=0.423)。见表1。
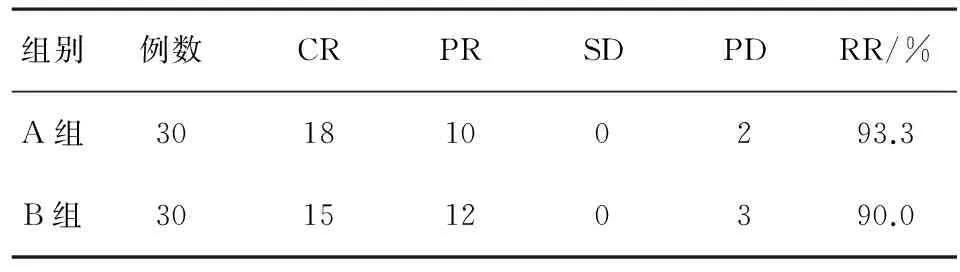
表1 两组患者近期疗效比较/例
2.2远期疗效随访截止时间为2015年3月。A组1、2、3年生存率为90.0%、72.8%、56.6%,B组1、2、3年生存率为83.3%、65.3%、49.0%,绘制两者总体生存率曲线(图1),两者差异无统计学意义(P=0.413); A组中位无进展生存时间为28个月, B组无进展生存时间为22个月,绘制两组无进展生存期曲线(图2),两者差异无统计学意义(P=0.352)。
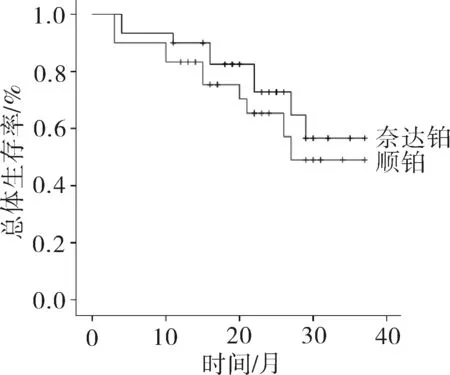
图1 总体生存率曲线
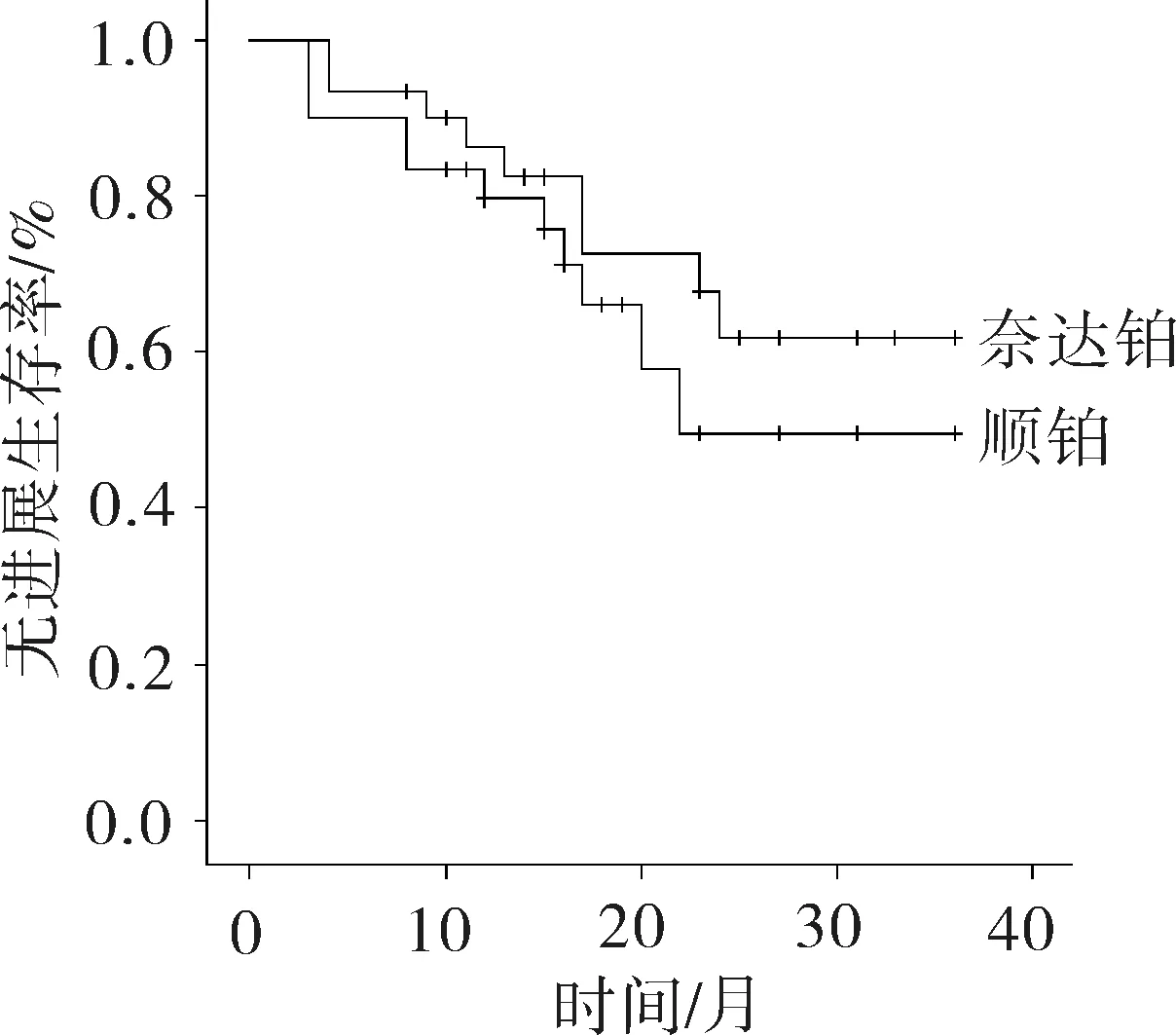
图2 无进展生存率曲线
2.3不良反应不良反应主要为骨髓抑制、胃肠道反应, A组发生 I~Ⅳ度骨髓抑制者为26例, B组发生 I~Ⅳ度骨髓抑制者为21例,两者差异无统计学意义(P=0.117);A组发生 I~Ⅳ度胃肠道反应者为21例, B组发生 I~Ⅳ度胃肠反应者为28例,两者差异有统计学意义(P=0.020)。其他不良反应(如肝肾功能损害、放射性直肠炎及放射性膀胱炎)两组差异均无统计学意义。见表2。
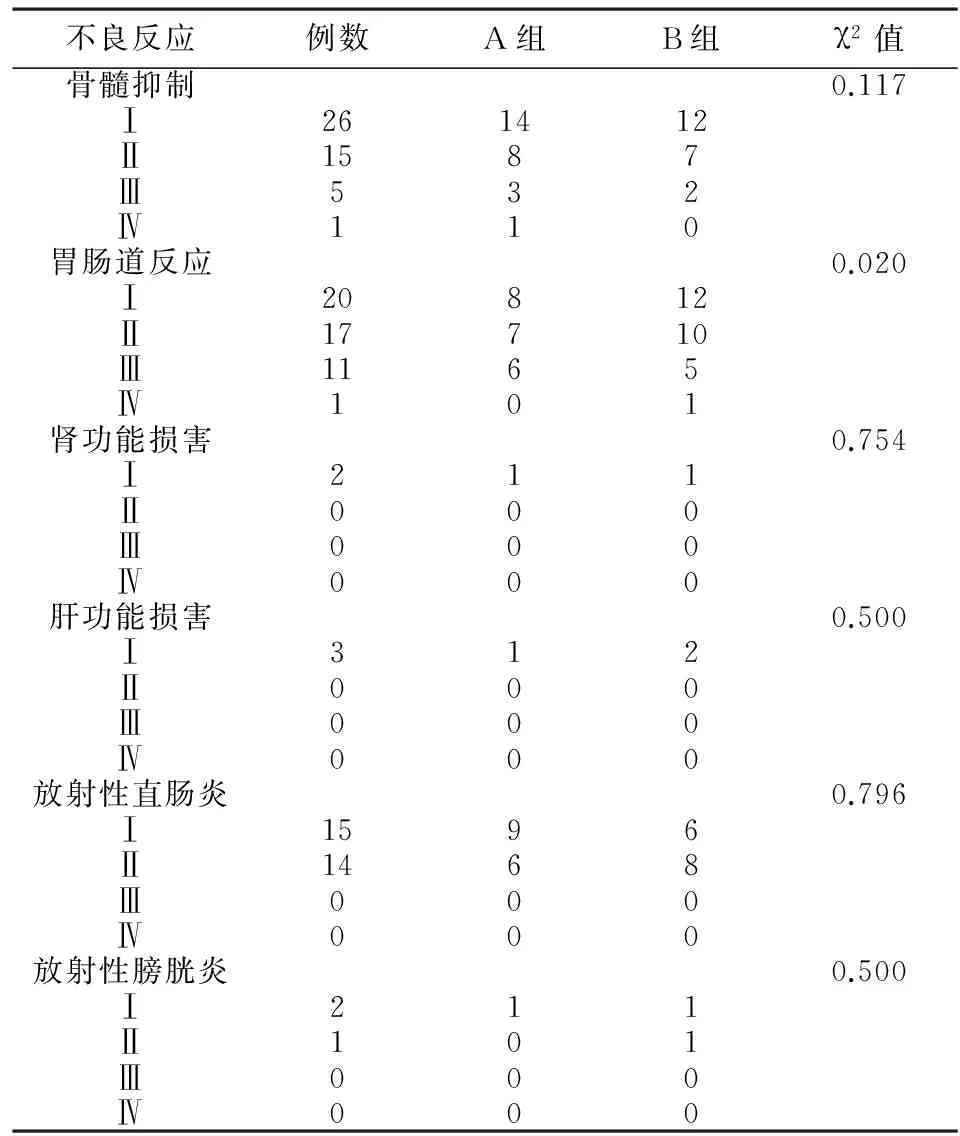
表2 两组患者不良反应的比较/例
3讨论
Ⅰ期至IIa期宫颈癌的标准治疗方式为手术或单纯放疗,但对于IIB期及以上的患者,单纯放疗的疗效不尽如人意。近年来,同步放化疗渐渐应用于中晚期宫颈癌的治疗中。单纯放疗与化疗对于宫颈癌均有一定的疗效,那同步放化疗即化疗和放疗的简单相加吗?其实不然。同步放化疗是指在不间断放疗的同时进行化疗,使化疗药物对放疗起增敏作用,从而达到提高放疗疗效的目的[3]。同步放化疗的理论基础是化疗药物的细胞毒作用可使(1) 肿瘤缩小,改善血供及肿瘤缺氧情况;(2) 使肿瘤细胞同步化,起放射增敏作用;(3) 干扰或抑制肿瘤放疗后亚致死性损伤及潜在致死性损伤的修复,与放射治疗起协同作用;(4) 有消灭亚临床转移灶的潜在优势[4]。崔洁等[5]的研究指出,化疗与放疗能够作用于肿瘤细胞的不同亚群,化疗药物使用细胞增殖受到抑制,有利于放疗灭杀肿瘤细胞,二者有协同作用和增敏效果。
常规放疗副反应较重, IMRT具有靶区内剂量均匀和凹形剂量曲线等临床优势,薛冬等[6]对两组主动脉转移的宫颈癌患者分别行 IMRT和3 D- CRT治疗,结果显示 IMRT组淋巴结平均剂量高于3 D- CRT组,但急慢性放射损伤发生率却低于3 D- CRT组,证实了 IMRT能够在局部形成较高剂量而避免损伤重要器官。故在此研究中运用IMRT。
铂类及紫杉类药物是临床常用的放射增敏药物。放疗对肿瘤细胞产生的可逆性 DNA 损伤尚不足以引起细胞凋亡,但顺铂可引起肿瘤细胞发生亚致死性 DNA 损伤,两种作用叠加可使肿瘤细胞加速凋亡[7]。紫杉醇即泰素,提取于红豆杉代谢物,接触癌细胞后,可抑制细胞功能,阻止细胞增生,紫杉醇类药物本属于细胞周期特异性药物,细胞接触紫杉醇后产生的微管,可以阻断细胞分裂,同时,紫杉醇能使对放疗敏感的 G/ Z期延长,以此来增强放疗疗效,这种增敏效应在药物较低毒性浓度时即可发生,此时还未达到细胞毒性浓度,故对正常组织的伤害较小[8-9]。但单药同步放化疗的疗效仍不能达到人们的期望值。故大量研究者致力于最佳方案的研究,其中,Martínez-Monge等[10]在一项Ⅱ期临床试验中对29例局部晚期宫颈癌患者行 TP方案化疗,局部控制率达95.7%。 Zeng等[11]将患者随机分为单纯放疗组、博来霉素顺铂同步放化疗组、紫杉醇顺铂同步放化疗组、5-氟尿嘧啶顺铂同步放化疗组,发现三年生存率同步放化疗组显着高于单纯放疗组,紫杉醇顺铂方案优于其他两种化疗方案,不良反应三组均在可耐受范围内。中晚期宫颈癌患者进行同步放化疗具有改善预后的临床价值,目前,同步放化疗已经成为中晚期宫颈癌的标准治疗模式[12]。但运用顺铂化疗过程中,患者可出现较重的胃肠道反应,导致依从性差,从而影响总疗效。近年来,一种新型铂类药物即奈达铂广泛应用于临床。奈达铂作为新一代铂类抗癌药被临床研究证实对多种实体瘤有用,其抗癌作用机制类似于顺铂,但其肾毒性和胃肠道毒性较低,不需水化[13]。而叶伟军等[14]的研究指出同期放化疗治疗的宫颈癌患者奈达铂连用6周后不良反应可以耐受,且与单纯放疗者比较,患者中位生存时间延长了 31 个月。因此,特设置奈达铂联合紫杉醇组,观察其疗效及不良反应。
此项研究中,60例患者分为 A组和 B组,每组均30例患者, A组予以奈达铂联合紫杉醇同步调强放疗,B组予以顺铂联合紫杉醇同步调强放疗,两组患者均完成4~6周期的化疗,分别观察两组近远期疗效及不良反应。其中A组近期有效率为93.3% ,B组近期有效率为90 %,两者差异无统计学意义(P=0.423)。A组1、2、3年生存率分别为90.0%、72.8%、56.6%,B组1、2、3年生存率分别为83.3%、65.3%、49.0%,两者差异无统计学意义(P=0.413);A、B两组中位无进展生存时间分别为28个月和22个月,两者差异无统计学意义(P=0.352)。不良反应为骨髓抑制、胃肠道反应、肝功能损害、肾功能损害、放射性直肠炎及放射性膀胱炎等,其中 A组发生 Ⅰ~Ⅳ度骨髓抑制者为26例, B组发生Ⅰ~Ⅳ度骨髓抑制者为21例,两者差异无统计学意义(P=0.117);A组发生Ⅰ~Ⅳ度胃肠道反应者为21例, B组发生 Ⅰ~Ⅳ度胃肠反应者为28例,两者差异有统计学意义(P=0.020);A、B组发生肾功能损害者均为1例,差异无统计学意义(P=0.754);A组发生肝功能损害者为1例,B组为2例,两者差异无统计学意义(P=0.500);A组发生放射性直肠炎者为15例,B组为14例,其中无III度以上者,两组差异无统计学意义(P=0.796);A组放射性膀胱炎者为1例,B组为2例,两组差异无统计学意义(P=0.500)。
从以上研究结果可见:紫杉醇联合奈达铂同步调强放疗治疗中晚期宫颈癌患者可获得较高生存率,并且在胃肠道副反应方面,明显较顺铂组轻,在放射性副反应方面,未见严重副反应,可明显改善患者依从性。但本研究样本含量不大,有待扩大样本量后继续进一步研究。
参考文献
[1]林高娟.宫颈癌的放射治疗进展[J].现代肿瘤医学,2011,19(1):183-185.
[2]Jang HJ,Kim BC,Kim HS,et al.Comparison of RECIST 1.0 and RECIST 1.1 on computed tomography in patients with metastatic colorectal cancer[J].Oncology,2014,86(2):117-121.
[3]范志刚,崔祥滨.中晚期宫颈癌同步放化疗临床研究进展[J].实用癌症杂志,2012,27(3):309-310.
[4]徐志渊,林连兴,颜明明.低剂量铂类化疗同步放射治疗治疗宫颈癌的临床疗效[J].中国肿瘤临床与康复,2014,21(12):1439-1442.
[5]崔洁,宋丽萍,赵红,等,周剂量顺铂和奈达铂同步放疗治疗中晚期宫颈癌72例临床分析[J].北华大学学报( 自然科学版),2014,15(3):358-361.
[6]薛冬,刘媛媛.宫颈癌术后三维适形放疗与调强放疗疗效及毒副反应分析[J].疾病监测与控制,2013,7(6):382-383.
[7]刘美琴,王崇.多西紫杉醇或紫杉醇联合顺铂同步放化疗治疗晚期宫颈癌疗效比较[J].安徽医药,2015,19(5):992-994.
[8]Zeng SY,Li L,Zhong ML,et al.A randomized controlled trial of two chemotherapy regimens-paclitaxel liposome combined with platinum and paclitaxel combined with platinum in concurrent chemoradiotherapy for cervical carcinoma[J].Zhonghua Zhong Liu Za Zhi,2011,33(7):517-519.
[9]王文翔,范文强,董学彩,等.小剂量紫杉醇联合顺铂在宫颈癌根治性放疗中的应用[J].中国医药导报,2012:9(9):85-86.
[10] Martínez-Monge R,Gaztaaga M,Aramendía JM,et al.A phase II trial of less than 7 weeks of concomitant cisplatin-paclitaxel chemoradiation in locally advanced cervical cancer[J].Int J Gynecol Cancer,2010,20(1):133-140.
[11] Zeng SY,Li LY,Shu KY,et al.Concurrent chemoradiotherapy versus radiotherapy in advanced cervical Carcinomal[J].Ai Zheng,2008,27(9):942-946.
[12] 成浩,唐世强.中晚期宫颈癌三维适形放疗联合同步化疗的临床观察[J].肿瘤防治研究,2011,38(2):192-194.
[13] 江素华,黄慧,蔡燕燕,等.培美曲塞联合奈达铂治疗晚期复治乳腺癌的疗效观察[J].临床肿瘤学杂志,2010,15(5):432-434.
[14] 叶伟军,曹新平,刘宏英,等.奈达铂与顺铂同期放化疗治疗中晚期宫颈癌的疗效观察[J].广东医学,2013,34( 21):3323-3325.
Efficacy and adverse reactions of nedaplatin combined with paclitaxel plus intensity-modulated radiotherapy on advanced cervix cancer
LONG Ting-ting
(AnqingHospitalAffiliatedtoAnhuiMedicalUniversity,Anqing,Anhui246000,China)
Abstract:ObjectiveTo observe the efficacy and toxicity of nedaplatin combined with paclitaxel plus radiotherapy in treatment of advanced cervix cancer.Methods Sixty cases of cervical cancer in IIB to IVA stage were randomized into group A and group B,with 30 cases in each group.The external irradiation dose of radiotherapy was2 Gy per time,5 d/w, with a total dose of 50 Gy;192Ir high-dose-rate after loading unit was adopted for branchytherapy one week after external radiotherapy,at a dose of 5 Gy per time in A point for 6 times.During radiotherapy group A adopted paclitaxel combined with nedaplatin chemotherapy,while group B adopted paclitaxel combined with cisplatin.Treatment in both groups were once a week with a total of 4 ~ 6 cycles.The clinical effects and adverse reactions were compared.Results The short-term effective rates of group A and group B were 93.3% and 90%,respectively.The difference was not statistically significant (P=0.500).One-,two-,three-year survival rates were 90.0%,72.8%,56.6% in group A and 83.3%,65.3%,49.0% in group B.There was no statistically significant difference (P=0.413).Median progression-free survival time was 28 months in group A and 22 months in group B with no statistically significant difference (P=0.352).The major adverse reactions were bone marrow suppression, gastrointestinal tract reaction.I - IV degree bone marrow suppression occurred in 26 cases of group A and 21 cases of group B with no statistically significant difference (P=0.117).I - IV degree gastrointestinal reaction occurred in 21 cases of group A and 28 cases of group B with statistically significant difference (P=0.020).Conclusions Nedaplatin combined with paclitaxel plus intensity-modulated radiation therapy in patients with locally advanced cervical cancer can obtain higher survival rate,lighter adverse reactions and good patient compliance.
Key words:Uterine Cervical Neoplasms;Paclitaxel;Cisplatin;Chemoradiotherapy
doi:10.3969/j.issn.1009-6469.2016.05.047
(收稿日期:2015-11-17,修回日期:2016-01-20)
