慢性酒精中毒后胼胝体变性、华勒变性一例
2016-06-23钟洪智王乾成钱德才徐严明
钟洪智 王乾成 钱德才 徐严明
慢性酒精中毒后胼胝体变性、华勒变性一例
钟洪智王乾成钱德才徐严明
618400 什邡市人民医院神经内科(钟洪智、王乾成、钱德才); 四川大学华西医院神经内科(徐严明)
关键词:酒精中毒;胼胝体变性;华勒变性;威涅克-柯萨柯夫综合征
1病例报告患者男,57岁,因“记忆力下降4个月”入院。4个月前无明显诱因出现记忆力下降,表现为远、近记忆力均下降,有时有虚构、错构,但无地点定向障碍,伴步态不稳,时有足踏棉花感,四肢无抖动,并出现性格改变,脾气暴躁、易怒,但无幻觉、幻听、被害妄想,被洞悉感。患者无畏寒、发热、头痛、耳鸣、复视、黑曚、抽搐、肢体活动障碍、饮水呛咳、大小便失禁及随地大小便,无四肢麻木、乏力等异常症状。曾就诊于外院,并口服药物治疗(具体不详)但效果不明显,遂于2012-04-04就诊于作者医院。发病后,患者症状无明显反复及波动。有高血压病史7年余,收缩压最高达200 mmHg(1 mmHg=0.133 kPa)以上,现一直坚持口服尼群地平片(10 mg,1次/d)和卡托普利片(25 mg,1次/d)治疗,血压控制尚可。饮白酒40年,6~7两/d,1个月前开始控制酒量,现2~3两/d,近半个月停止饮酒。否认肝炎、结核等染病史。否认其他毒物及放射物接触病史。否认糖尿病、高脂血症病史。无手术史。无食物及药物过敏史。无输血史。家族中无类似疾病及遗传病史。入院查体:血压 125/80 mmHg。意识清楚,语言清晰,查体合作,思维逻辑可,表情自然,仪表整洁。无幻听、幻视、被害妄想,回答切题,但有内容错误。远近记忆力均下降,计算力较差,93-7=?不能计算出。地点、时间定向力尚可。双侧眼睑无下垂,两侧瞳孔等大等圆,直径3 mm,对光反射灵敏,眼球运动各向到位,面部痛觉对称存在,额纹对称存在,鼻唇沟无变浅,皱眉、鼓腮、吹气可,粗测两耳听力正常,声音无嘶哑,无饮水呛咳,无吞咽困难,悬雍垂居中,咽反射存在,耸肩,转颈有力,伸舌居中。指间关节未见肌挛缩。四肢肌肉无萎缩,未见震颤。四肢肌力、肌张力正常,两侧痛觉对称引出。指鼻试验尚稳、准。睁闭目难立征阳性。左侧Barbinski征阳性,脑膜刺激征(-),无大小便失禁。血常规检查结果:中性粒细胞79.9%,余指标未见异常。血生化检查:肝功能及肾功指标正常,血脂正常,空腹血糖6.24 mmol/L(正常值3.9~6.1 mmol/L),糖耐量试验餐后2 h血糖10.83 mmol/L,提示糖耐量异常,糖化血红蛋白6.2%,血钾3.38 mmol/L(正常值3.5~5.5 mmol/L)。腰穿脑脊液检查:无色、透明,细胞总数2×106/L,有核细胞计数1×106/L,糖5.24 mmol/L,氯125 mmol/L,脑脊液总蛋白0.42 g/L,脑脊液细菌培养阴性,真菌涂片、墨汁染色和抗酸杆菌染色均阴性。肝、胆、胰、脾彩色多普勒超声检查未见明显异常;颈动脉、椎动脉彩色多普勒超声检查未见明显异常;经颅多普勒超声检查未见明显异常;脑电图检查结果示正常范围脑电图。行头CT及MRI检查,具体结果见图1。入院后诊断为慢性酒精中毒威涅克-柯萨柯夫综合征(Wernicke-Korsakoff综合征)、慢性酒精中毒胼胝体变性(Marchiafava Bignami disease,MBD)、华勒变性(Wallerian degeneration,MD)、高血压病3级。入院后给予维生素B1 100 mg(肌肉注射,1次/d)、维生素B12 0.5 mg(肌肉注射,1次/d)及静滴维生素B6 200 mg(1次/d)和口服尼群地平片10 mg(2次/d,患者拒绝换用长效钙拮抗剂)、卡托普利片25 mg(3次/d)治疗。请内分泌科会诊,暂不考虑糖尿病诊断。经治疗6 d后,患者临床症状明显好转出院。出院时意识清楚,语言清晰,回答切题,内容正常,远近记忆力、计算力明显改善。定向力、自知力正常,四肢肌力、肌张力正常。指鼻试验稳、准。睁、闭目难立征阴性。双侧病理征(-),脑膜刺激征(-)。出院后门诊随诊。
2讨论胼胝体变性是一种脱髓鞘病变,轴索改变较轻。胼胝体变性是慢性酒精中毒罕见并发症之一[1-2]。胼胝体变性依据发病形式可分为急性、亚急性和慢性3型。(1)急性发病表现为突然发病,意识障碍、癫痫发作和严重的神经功能缺损,多短时间内死亡;(2)亚急性期多表现构音障碍、肌张力增高、快速进展的痴呆并可迁延至慢性形式;(3)慢性期主要特点为大脑半球间失联系——失用症及进行性痴呆是临床的主要类型。Heinrich等[3]认为,以意识障碍或昏迷起病的患者一般预后差,死亡率较高;而以认知功能下降、运动障碍起病的患者预后较好。本例患者处于亚急性期,预后良好。
本例患者临床上不考虑胼胝体梗死。胼胝体梗死病灶主要分布在胼胝体体部前4/5大部分区域,单侧分布并累及同侧大脑实质,或胼胝体单侧局限性病灶,这与其血流动力特点有关。结合本例患者的影像学资料等,不支持胼胝体梗死诊断。酒精中毒性小脑变性主要表现为小脑蚓部萎缩,而本例患者影像学检查未见明显小脑蚓部萎缩,结合本例患者入院时睁闭目难立征阳性,头颅CT和MRI检查可见双侧小脑中脚受累,故可排除慢性酒精中毒小脑变性,而考虑为胼胝体变性致小脑中脚华勒氏变性。
有研究指出,脑损伤后皮质脊髓束发生的继发性改变与脑损伤的原发性改变病变方式不同。继发性改变是一种以脑细胞凋亡为主的改变,不同于原发灶以细胞坏死为主的改变[4]。原发病变的位置、大小及发病时间与出现华勒变性的可能性及严重程度有明确的关系,病变部位越靠近皮层锥体细胞,其变性越严重,越远离皮层锥体细胞,其变性程度越轻;原发病变范围越大,出现华勒变性的可能性越大,变性越明显,距原发病变的时间越长,越容易出现华勒变性[5-6]。慢性酒精中毒胼胝体变性导致华勒氏变性在临床上极为罕见,容易误诊。小脑中脚侧支循环丰富,小脑中脚脑梗死发生率仅占全部急性脑卒中的0.12%。本例患者仅有高血压病史,无其他脑梗死危险因素,且为缓慢发病,故可排除双侧小脑中脚脑梗死。2003年Okanmoto等回顾性研究了27例双侧小脑中脚对称性T2高信号的MRI表现发现,神经变性疾病最多,共11例,其中多系统萎缩9例,脊髓小脑共济失调2例,其次为代谢性疾病、脑血管性疾病、脱髓鞘性和炎症性疾病及肿瘤[7]。该患者腰穿脑脊液检查结果正常,故不支持脱髓鞘性及炎症性疾病。结合病史特征及实验室检查,可排除橄榄脑桥小脑萎缩、脊髓小脑共济失调、肾上腺脑白质营养不良、肝豆状核变性、低血糖昏迷等。另外,在临床中还要注意排除肥大性下橄榄核变性,它是小脑齿状核、中脑红核和延髓下橄榄核神经元之间连接受损后的结局,由于这种神经元变性引起下橄榄核肥大而非萎缩[8-9]。
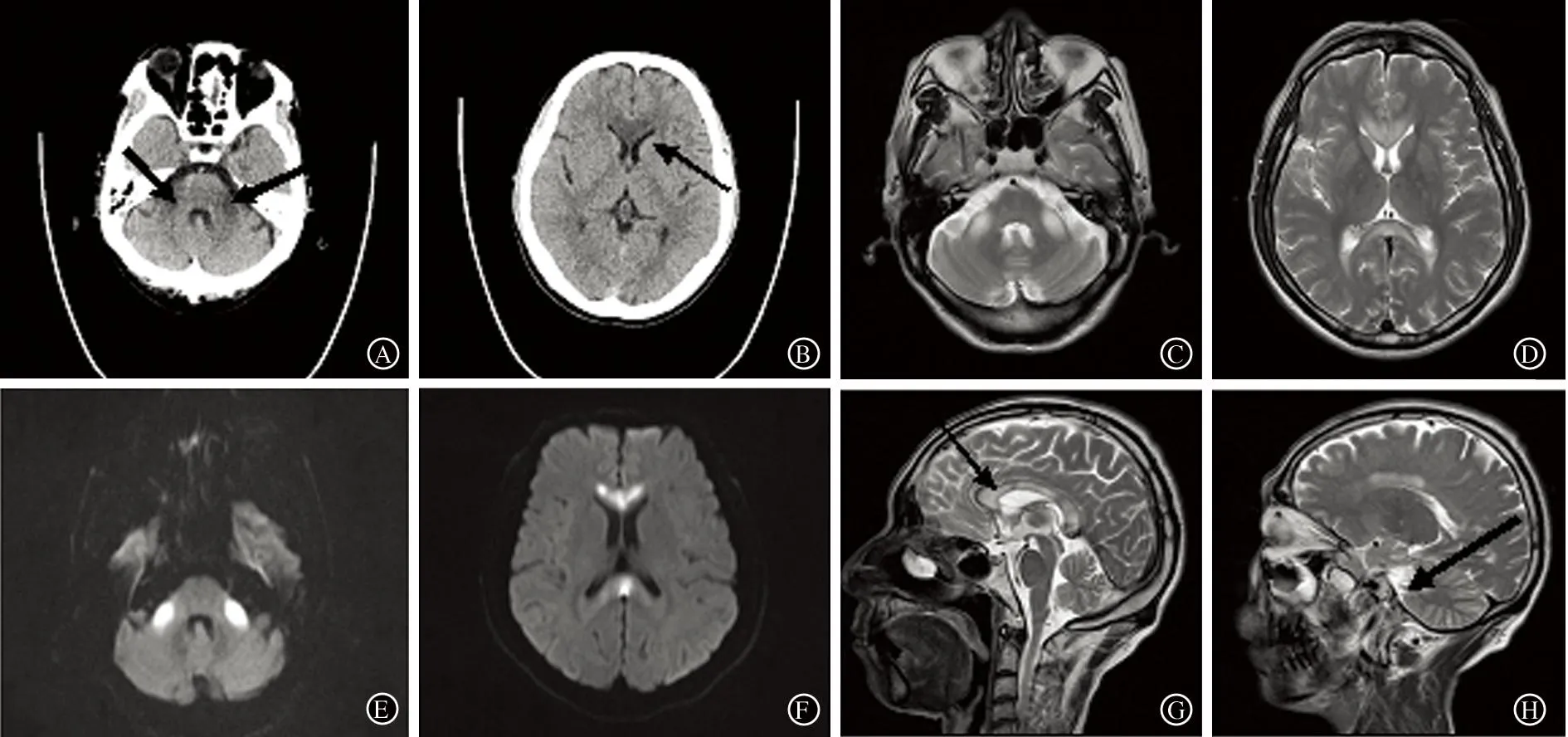
A、B:CT检查示双侧小脑中脚(A)和胼胝体膝部(B)呈低密度影(箭头所示);C、D:MRI T2加权像检查示双侧小脑中脚(C)及胼胝体膝部、压部呈高信号(D);E、F:DWI检查显示双侧小脑中脚(E)及胼胝体膝部、压部(F)呈高信号;G、H:T2加权像矢状位显示整个胼胝体(G)及双侧小脑中脚(H)呈高信号(箭头所示)
图1患者头颅影像学检查结果
慢性酒精中毒胼胝体变性、华勒变性的治疗主要是戒酒、提倡健康的生活方式,及早期大剂量使用B簇维生素等。有报道显示[10]急性期使用糖皮质激素药物治疗有效,可能与激素减轻水肿、炎症反应,抑制髓鞘脱失及保护血-脑脊液屏障有关。
参考文献:
[1]宛四海,是德海,傅森林.胼胝体变性2例报告并文献复习[J].医学影像学杂志,2003,13(5):361-362.
[2]高勇安,张念察,李坤成,等.胼胝体变性的CT和MRI分析[J].临床放射学杂志,1999,18(8):453-455.
[3]Heinrich A,Runge U,Khaw AV.Clinicoradiologic subtypes of Marchiafava-Bignami disease[J].J Neurol,2004,251(9):1050-1059.
[4]刘继华.锥体束Wallerians变性的CT及MRI诊断[J].中国城乡企业卫生,2O13,4(2):57-59.
[5]顾志强,李楠.脑损害后锥体束Wallerians变性的磁共振诊断分析[J].中国实用神经疾病杂志,2010,13(3):66-67.
[6]郝冬琳,王利惠,张金.脑卒中后继发Wallerians变性的临床观察[J].南京医科大学学报:自然科学版,2010,30(6):880.
[7]Okamoto K,Tokiguchi S,Furusawa T,et al.MR features of diseases involving bilateral middle cerebellar peduncle[J].AJNR Am J Neuroradiol,2003,24:1946-1954.
[8]Salamon-Murayama N, Russell EJ, Rabin BM. Diagnosis please Case 17: hypertrophic olivary degeneration secondary to pontine hemorrhage[J]. Radiology,1999,213(3):814-817.
[9]林良毅,王萍,刘玉波,等.锥体束华勒氏变性的MRI诊断[J].中国中西医结合影像学杂志,2009,7(5):327-328,354.
[10]Ihn YK,Hwang SS,Park YH.Acute Marchiafava-Bignami disease:diffusion-weighted MRI in cortical and callosal involvement[J].Yonsei Med J,2007,48(2):321-324.
(本文编辑:时秋宽)
doi:10.3969/j.issn.1006-2963.2016.01.020
通讯作者:徐严明,Email:neuroxym@163.com
中图分类号:R747.9
文献标识码:D
文章编号:1006-2963 (2016)01-0073-02
(收稿日期:2015-11-18)
