复发性多软骨炎合并边缘叶脑炎一例
2016-06-23林佳才伍思婷石强
林佳才 伍思婷 石强
复发性多软骨炎合并边缘叶脑炎一例
林佳才伍思婷石强
572013 中国人民解放军总医院海南分院神经内科
关键词:多软骨炎,复发性;边缘叶脑炎
1病例报告患者男性,59岁,主因“发热10 d,反应迟钝、乱语7 d”于2013-11-09入作者医院,患者于入院前10 d无明显诱因出现发热,体温最高达39.1℃,于外院行头MRI平扫提示双侧海马、基底节区及右侧丘脑片状缺血灶,之后于当地医院行抗生素治疗,未见好转,并逐渐出现反应迟钝,表情淡漠。入院前7 d开始出现不认识家人,记忆力、计算力下降,并出现随地小便等症状。为进一步治疗来院就诊。查体:双眼结膜充血、水肿、表面血管迂曲。双耳略有增厚,轻度肿胀,无红肿、压痛等,双手及双足部远端可见轻度关节变形。神经系统检查:意识模糊,脑神经检查未见明显异常。四肢肌力Ⅴ级。共济运动及深浅感觉未见异常。左侧Babinski征阳性。颈抵抗,颈胸四横指,Kernig征(+),Brudzinski征(+)。简易智能精神状态检查量表(MMSE)评分20分。入院当天急行腰穿查脑脊液示脑脊液压力200 mmH2O(1 mmH2O=9.8×10-3kPa),脑脊液常规、生化未见明确异常,细菌、结核杆菌、隐球菌涂片检查阴性,抗Hu、抗Yo、抗Ri均为阴性;血常规示白细胞12×109/L,血生化检查未见明显异常,C反应蛋白1.9 mg/dL、降钙素原0.06 ng/mL,红细胞沉降率(ESR)67 mm/h,结合外院影像学结果,入院后初步诊断为颅内感染,遂予抗生素及抗病毒治疗(治疗同时进行,抗生素治疗持续11 d,抗病毒治疗持续13 d)。2013-11-12查脑MRI增强扫描及脑MRA检查,提示双侧基底节区、颞叶多发异常信号(图1A、1B),头MRA检查结果正常。2013-11-16行PET-CT检查,提示左侧海马、右侧大脑脚、右侧枕叶多发放射性增高影;左侧基底节区片状高密度影。患者双眼结膜充血、水肿、表面血管迂曲,结合眼科会诊意见,考虑可能存在炎性受累;双耳有增厚,轻度肿胀,结合耳鼻喉科会诊意见,考虑同样存在炎性改变。但抗感染及抗病毒治疗后患者临床症状仍呈逐渐加重趋势。2013-11-19再次复查脑MRI增强扫描,提示脑部病灶较前明显增大(图1C、1D)。鉴于该患者经过系统的抗感染及抗病毒治疗后病情及影像学检查仍提示持续加重,且该患者存在比较特殊的眼部及耳部改变,故考虑该患者可能并非单纯的颅内感染,可能为复发性多软骨炎(RP)合并边缘叶脑炎。2013-11-20再次复查脑脊液显示脑脊液压力210 mmH2O,脑脊液常规、脑脊液生化检查仍未见明确异常,脑脊液细菌、结核杆菌、隐球菌涂片检查阴性,脑脊液浆细胞阳性;血Ⅱ型胶原抗体、血及脑脊液谷氨酸受体2B(NR2B)抗体均阳性,N-甲基-天冬氨酸受体、接触相关蛋白(CASPR2)、γ-氨基丁酸B型受体等结果均提示阴性。复查血常规、炎性指标等结果均在正常范围内,ESR 55 mm/h。2013-11-21行耳部软骨组织病理检查,提示炎性浸润的中性粒细胞及淋巴细胞(图2)。结合上述化验结果及病理学证据,确诊为RP合并边缘叶脑炎,予免疫球蛋白冲击治疗(按体重0.4 g/kg,治疗7 d)和大剂量糖皮质激素冲击治疗(泼尼松静脉点滴1000 mg/d× 3 d,500 mg/d× 3 d,250 mg/d× 3 d,125 mg/d × 3 d),之后改口服泼尼松片60 mg/d,口服剂量每应用1周减5 mg/d,12周减量至5 mg/d,并长期应用该剂量口服。治疗后患者病情好转并出院,随访1年,病情未再次发作。
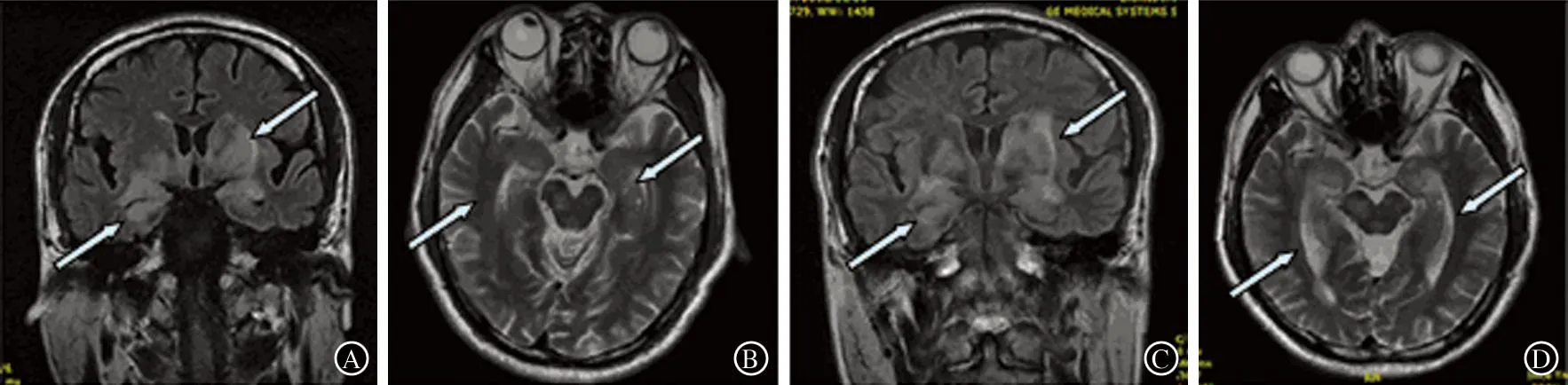
A: Flair像(2013-11-12)显示双侧基底节区、颞叶、丘脑可见多发片状异常信号(箭头所示);B:T2加权像检查(2013-11-12)显示双侧颞叶、海马、右侧脑桥存在点、片状异常高信号(箭头所示);C:复查 Flair像(2013-11-19)显示异常信号较图A范围明显扩大(箭头所示);D:T2加权像检查(2013-11-19)显示异常高信号累及范围较图B明显扩大(箭头所示)
图1患者脑MRI检查表现

图2患者左耳部软骨组织病理检查显示软骨变形伴炎性浸润(HE×400)
2讨论RP是临床上一种相对罕见的自身免疫系统疾病,典型表现为多发软骨炎性破坏,可累及耳软骨、鼻部、呼吸道、关节软骨、眼部等[1]。该病诊断标准由Mcadam等[2]制定,其临床诊断标准为需符合(1)耳廓软骨炎,(2)鼻软骨炎,(3)呼吸道软骨炎,(4)非侵蚀性、血清阴性、炎性多关节炎,(5)眼部炎性反应,(6)耳蜗或前庭损害中的3个表现。RP发病高峰年龄为60岁,男女比例无明显差别[1-3]。结合眼科、耳鼻喉科及风湿免疫科会诊意见,本例患者临床表现主要为耳部炎性改变、双眼炎性受累、双手及双足部关节受累,符合Mcadam诊断标准。
RP患者临床表现多样,除典型表现外,患者常合并出现呼吸系统、皮肤症状,仅有极少数RP患者合并出现神经系统症状[3]。既往的个案报道显示,RP患者出现神经系统症状通常以头痛、周围性多神经炎、肌炎、脑梗死、痴呆、偏瘫、小脑症状为主[4-6]。而本例RP合并边缘叶脑炎患者呈急性起病,首发症状并非为RP典型的关节炎性改变,而是以发热、情感障碍、认知障碍为表现的脑内感染症状,在临床上易与颅内感染相混淆,出现误诊情况。虽然RP合并边缘叶脑炎在临床上十分罕见,但通过该病例的诊治过程仍提示神经科医生在以脑内感染症状为首发表现的疾病诊断中,需要考虑到RP合并边缘叶脑炎可能。
Massry等[4]曾报道RP合并边缘叶脑炎的病例,其颅脑MRI检查提示T2加权成像呈高信号,且上述信号随着临床病情的加重愈发明显,症状好转后上述异常信号消失。该患者随着病情加重,其MRI病灶愈发明显、扩大,提示病变处炎性改变逐渐加重。有文献报道边缘叶脑炎或副肿瘤综合征等疾病累及双侧颞叶区域可导致严重的精神行为异常、记忆力减退、痴呆、癫痫[7],而该患者脑脊液Hu-Yo-Ri抗体均为阴性,故诊断考虑为RP合并边缘叶脑炎。上述判断在PET-CT检查方面得到了验证,典型RP患者行PET-CT检查能发现病灶处的造影剂聚集[8],结合该患者主要临床表现,考虑主要病灶应位于脑内边缘叶结构,而PET-CT同样提示了左侧海马、右侧大脑脚、右侧枕叶多发放射性增高影、左侧基底节区片状高密度影,与RP合并边缘叶脑炎的影像学特征相符。目前研究发现NR2B抗体常见于边缘叶脑炎患者,而该患者血及脑脊液中均检测出NR2B抗体。神经元的破坏可使神经系统功能紊乱,导致GluR肽的释放,继而产生NR2B抗体。因此NR2B抗体临床上常可在边缘叶脑炎、局灶性癫痫、急性缺血性脑卒中、系统性红斑狼疮等疾病时检测得到阳性结果[9]。有研究者在RP合并边缘叶脑炎患者的尸检中发现其病理改变主要以弥散性的血管炎性改变,其中既包括中小动脉,亦累及小静脉[5]。综合该病例的实验室检查及影像学结果,推测其病因可能与小血管炎性改变密切相关。
RP非常少见且临床表现多样,因此该病目前仍然缺乏标准的治疗方案。目前所制定的治疗方案主要通过回顾性研究分析以及个案报道总结而得。该病例为RP合并边缘叶脑炎,临床症状重,遂予大剂量糖皮质激素冲击治疗及免疫球蛋白强化冲击治疗,治疗后该患者病情呈逐渐好转趋势,出院后仍长期口服低剂量糖皮质激素治疗。
综上,RP临床表现多样,早期诊断的确存在一定难度。对于疑诊为RP的病例,检测RP相关抗体(如Ⅱ型胶原抗体、NR2B抗体等),并行MRI或PET-CT有助于该病的早期诊断。
参考文献:
[1]Michet CJ, McKenna CH, Luthra HS. Relapsing polychondritis.Survival and predictive role of early disease manifestations[J]. Ann Intern Med, 1986, 104(1): 74-78.
[2]McAdam LP, O’Hanlan MA, Bluestone R. Relapsing polychondritis: prospective study of 23 patients and a review of the literature[J]. Medicine(Baltimore), 1976, 55(3): 193-215.
[3]Trentham DE,Le CH. Relapsing polychondritis[J]. Ann Intern Med, 1998,129 (2):114-122.
[4]Massry GG,Chung SM,Selhorst JB.Optic neuropathy,headache, and diplopia with MRI suggestive of cerebral arteritis in relapsing polychondritis[J]. J Neuroophthalmol,1995,15(3):171-175.
[5]Fujiki F,Tsuboi Y,Hashimoto K. Non-herpetic limbic encephalitis associated with relapsing polychondritis[J]. J Neurol Neurosurg Psychiatry, 2004,75(11): 1646-1647.
[6]Erten-Lyons D,Oken B,Woltjer RL. Relapsing polychondritis: an uncommon cause of dementia[J]. J Neurol Neurosurg Psychiatry,2008,79(5):609-610.
[7]Porto FH, Coutinho AM, Lucato LT. Paraneoplastic limbic encephalitis with prominent neuropsychiatric apathy[J]. J Neurol Sci, 2014, 337(1-2):224-227.
[8]Deng H,Chen P,Wang L. Relapsing polychondritis on PET/CT[J]. Clin Nucl Med,2012,37(7):712-715.
[9]Pleasure D. Diagnostic and pathogenic significance of glutamate receptor autoantibodies[J]. Arch Neurol, 2008, 65(5): 589-592.
(本文编辑:邹晨双)
doi:10.3969/j.issn.1006-2963.2016.01.019
通讯作者:石强,Email:shiq301@yeah.net
中图分类号:R681.3;R512.39
文献标识码:D
文章编号:1006-2963 (2016)01-0071-02
(收稿日期:2015-02-12)
