急性脑梗死与年龄、白细胞计数的相关性研究
2016-06-15闫少净朴翔宇
闫少净 朴翔宇
急性脑梗死与年龄、白细胞计数的相关性研究
闫少净 朴翔宇
目的 观察急性脑梗死患者的梗死灶面积与发病年龄及白细胞(WBC)计数的相关性,并探讨其临床价值及意义。方法 比较126例急性缺血性脑卒中患者及96例健康体检患者血清WBC水平,并记录急性脑梗死患者的发病年龄,按梗死面积不同分为腔隙性脑梗死组(74例)和大面积脑梗死组(52例)。结果 大面积脑梗死组发病平均年龄(78.75±6.97)岁,明显高于腔隙性脑梗死组(68.34±9.72)岁,差异有统计学意义(t=6.614,P<0.01);大面积脑梗死组血清WBC计数(11.85±2.41)×109/L,明显高于腔隙性脑梗死组(6.56±2.51)×109/L及对照组的(6.49±2.27)×109/L,差异均有统计学意义(P<0.01),腔隙性脑梗死组血清WBC计数与对照组差异无统计学意义。结论 高龄患者更容易发生大 面积脑梗死;WBC计数在临床上可作为急性缺血性脑卒中患者病情评估、治疗疗效及判断预后的生化指标。
急性脑梗死;年龄;白细胞
随着我国人口结构老龄化日益加剧,脑血管病患病率逐年上升。目前脑血管病是危害人类最大的疾病之一,脑梗死占全部脑血管疾病的70%左右[1],除其死亡率高[2]之外,由此引起的瘫痪、失语、痴呆等脑梗死后遗症更是给社会和家庭带来沉重的负担。本研究探讨不同面积的急性脑梗死与发病年龄及早期白细胞(WBC)计数的相关性,为临床工作提供一定的参考依据,现报道如下。
1 资料与方法
1.1 一般资料 选择2013年7月~2015年2月于大连大学附属中山医院神经内科住院的126例急性缺血性脑卒中患者作为研究组,其中腔隙性脑梗死患者74例,大面积脑梗死患者
52例,发病时间均≤72h,均符合中华医学会神经病
学分会《中国急性缺血性脑卒中诊治指南2010》诊断标准[3],并经头颅CT或MRI检查证实。排除发病时间超过72h、发病前有感染性疾病、合并严重心肺肝肾功能不全或发病前服用影响外周血细胞药物的患者。
1.2 方法
1.2.1 检测方法 受检者均于入院后次日清晨空腹静脉采血,本院检验科检测WBC计数、中性粒细胞(NEU)及其百分比。
1.2.2 脑梗死分组标准 脑梗死灶直径<1.5~2.0cm定义为腔隙性脑梗死,目前国内外对于大面积脑梗死无统一的定义标准,大多数文献根据以下3种表述作为诊断依据:(1)梗死灶大于同侧半球2/3面积;(2)梗死面积波及两个脑叶或以上[4];(3)近年提出的计算公式[5],病灶体积=长×宽×MRI扫描病灶层数/2,病灶体积>10cm3。本研究采用前两种为入选病例标准。
1.3 统计学方法 采用SPSS17.0软件对数据进行统计和处理。计量资料以“x±s”表示,两组间均数比较采用t检验,多组间均数比较采用方差分析。P<0.05为差异有统计学意义。
2 结果
大面积脑梗死组发病平均年龄(78.75±6.97)岁,明显高于腔隙性脑梗死组(68.34±9.72)岁,差异有统计学意义(t=6.614,P<0.01)。
大面积脑梗死组血清WBC计数明显高于腔隙性脑梗死组及对照组,差异有统计学意义(P<0.01),而腔隙性脑梗死组血清WBC计数与对照组比较,差异无统计学意义。见表1。
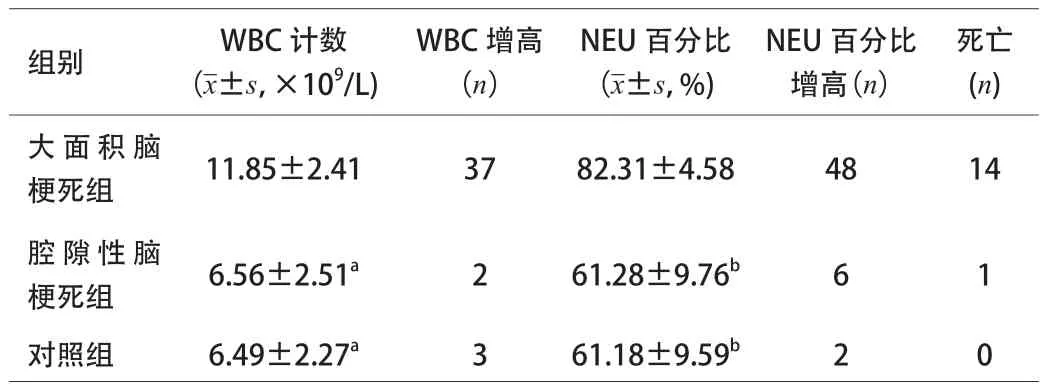
表1 大面积脑梗死组、腔隙性脑梗死组及对照组血清WBC比较
3 讨论
年龄是脑血管疾病的一个不可控制的独立危险因素,在该研究中,大面积脑梗死组平均发病年龄明显高于腔隙性脑梗死组,差异有统计学意义(P<0.01),表明年龄越大发生大面积脑梗死的概率越高,且其病情严重,预后差,病死率也高。大面积脑梗死多数是由大血管梗死引起,提示老年患者更易 发生大血管动脉粥样硬化。研究表明,颅内、外动脉狭窄发病率和严重程度均随年龄增长而增高,可能的原因有:随着年龄的增加,血管内皮平滑肌细胞减少[6],脂质斑块容易在血管内皮形成;血管生理性退变(如血管弹性下降,脆性增加)和传统因素(如高血压、糖尿病、高脂血症等)的暴露逐渐增加;各种器官逐渐退化,全血黏度增高,血小板黏附性增加,动脉内壁负荷加重,进而造成血管内膜损伤和动脉壁内脂质沉积,最终导致动脉内膜增厚和动脉硬化斑块形成[7]。同时,随着年龄增加,心房颤动发生率也增高,心房颤动患者发生大面积脑梗死的风险上升,且病死率明显上升,为死亡的独立危险因素[8-9]。老年患者自身调节能力减弱,内环境不稳定,同时伴有多脏器生理功能减弱,机体的应激反应能力降低,且其伴有其他的急慢性疾病,易继发多脏器功能损害,而不同器官的功能异常反过来加重脑损伤,最终导致患者各脏器功能衰竭而死亡。因此,高龄患者应警惕大面积脑梗死,重视超早期及急性期处理。
本研究结果显示,大面积脑梗死组血清WBC计数明显高于腔隙性脑梗死组及对照组(P<0.01),而腔隙性脑梗死组血清WBC水平与对照组比较差异无统计学意义,说明脑梗死病灶范围越大,病情越重,WBC计数增高则越明显。WBC升高可能的机制是[10]:(1)脑梗死早期人体内的儿茶酚胺和类固醇分泌增多;(2)血液对脑膜产生刺激,导致血液中的WBC反应性增加;(3)梗死灶面积越大,周围的脑组织水肿越重,使大脑局部静脉回流受阻,颅内压增高,下丘脑受压,引起自主神经功能失调,交感神经兴奋,促进骨髓池的释放,导致血液中WBC数增加。部分大面积脑梗死患者WBC数未见明显增高,而NEU百分比增高,说明WBC增高是以NEU增加为主,NEU百分比较WBC计数更能反映病情严重程度,敏感性更高。有研究提示,入院WBC计数水平和NEU百分比水平可能与急性脑梗死患者的短期预后相关[11],脑卒中急性期白细胞计数越高,近期神经功能预后越差[12]。WBC是体积最大的血细胞,具有高黏附性,宋嘉等[13]研究发现,急性脑梗死患者白细胞的活化及其黏附分子的表达明显升高,直接加重了患者脑组织缺血缺氧,进一步激活白细胞并促进白细胞在微血管内的聚集,从而形成恶性循环。WBC黏附于血管内皮细胞而形成小栓子,引起血管阻塞,导致微循环功能障碍。同时,黏附于血管内皮细胞表面的WBC及浸润于脑组织的WBC相互激活,产生和释放氧自由基及血管活性物质,对神经细胞造成损害,加重脑损伤。在发生缺血性脑血病的高危人群中,WBC数升高为急性期发生脑梗死的独立预测指标[14-15]。本研究在大面积脑梗死组中也发现,WBC升高患者住院期间病死率明显高于非WBC升高患者。因此,本研究表明脑梗死患者急性期外周血WBC及NEU百分比增高是急性脑梗死患者近期预后不良的预测指标。临床监测WBC及NEU百分比可以帮助了解脑血管病的病情和预后,且简单、经济、无创伤,可作为监测病情、判断预后的一项辅助指标。
[1] 罗清艳,罗永坚.急性缺血性脑血管病的治疗现状和进展[J].中国临床新医学,2012,5(12):1187-1190.
[2] Liu M,Wang WZ.Stroke in china:Epidemiology,prevention,and management strategies[J].Lancet Neurol,2007,6(5):456-464.
[3] 中华医学会神经病学分会.中国急性缺血性脑卒中诊治指南2010[J].中国临床医生,2011,39(3):67-73.
[4] 黄如训,郭玉璞.2000年广州全国脑血管病专题研讨会脑卒中的分型分期治疗(建议草案)[J].中国神经精神疾病杂志,2001,27(1):73-75.
[5] 王静,陈怀红,闻树群,等.急性脑梗死患者血清L-1β、CRP含量动态变化研究[J].心脑血管病防治,2007,7(4):222-223.
[6] van Oostrom O,Velema E,Schoneveld AH,et al.Age-related changes in plaque composition:a study in patients suffering from carotid artery stenosis[J].Cardiovasc Pathol,2005,14:126-134.
[7] Van Lanlmeren GW,Reiehmann BL,Moll FL,et al.Atherosclerotic plaque vulnerability as all explanation for the increased risk of stroke in elderly undergoing carotid artery stenting[J].stroke,2011,42(9):2550-2555.
[8] 洪亚军,夏辉,袁作文.影响大面积脑梗死患者死亡率的有关因素分析[J].临床神经病学杂志,2013,26(3):216-218.
[9] 顾爱华,张松礼.心源性脑栓塞临床治疗分析[J].实用心脑肺血管病杂志,2012,20:10.
[10] 姜云,那开宪.脑卒中病人外周白细胞与临床相关性分析[J].中国医刊,2001,36(6):18-19.
[11] 龙海泳,汲晶.脑梗死患者急性期白细胞计数、中性粒细胞比率、红细胞沉降率的临床研究[J].中国神经免疫学和神经病学杂志,2015,22(2):143-146.
[12] 邓晓玲,赵斌,汪健,等.C反应蛋白、白细胞计数与脑梗死体积及近期预后的关系[J].现代生物医学进展,2012,12:591-593.
[13] 宋嘉,张荣莉.急性脑梗死患者白细胞活化及黏附分子表达的变化[J].天津医科大学学报,2004,10(3):394-395.
[14] Grau AG.Leukocyte count as an independent predictor of recurrent ischemic events[J].Stroke,2004,35:1147.
[15] 高景良.外伤后大面积脑梗死血白细胞计数及血浆D-二聚体的检测及临床意义[J].实用心脑肺血管病杂志,2010,18(9):1208.
Objective To observe the age of diagnosis and the level of leukocyte at the early stage of acute ischemic stroke, and investigate the clinical signifi cance. Methods The early leukocyte was determined in 126 patients with acute ischemic stroke and 96 healthy examines, and the patients’ age was recorded. According to the size of infarction, the patients were divided into lacunar infarction(LI)group and massive cerebral infarction (MCI) group. Results The average age of MCI group was signifi cantly higher than LI group [age: (78.75±6.97) years, (68.34±9.72) years] (P<0.01); the level of leukocyte in MCI group was apparently higher than LI group and the control group [WBC: (11.85±2.41)×109/L, (6.56±2.51)×109/L, (6.49±2.27)×109/L] (P<0.01), there was no statistical signifi cance between LI group and the control group. Conclusion The elderly patients are more likely to happen massive cerebral infarction; the early leukocyte with acute ischemic stroke may be as index in judging the patients’ condition and therapeutic effect, and predicting prognosis.
Acute ischemic stroke; Age; Leukocyte
10.3969/j.issn.1009-4393.2016.11.009
辽宁 116600 大连大学附属中山医院神经内科 (闫少净朴翔宇)
朴翔宇 E-mail:piao_2288@163.com.
