47例烟雾病患者的临床分析
2016-05-26屈媛张兆辉余樱陈阳石昭坤陈钜涛李婷婷谷艳霞张峥王超刘欢张兰余和心
屈媛 张兆辉 余樱 陈阳 石昭坤 陈钜涛 李婷婷 谷艳霞 张峥 王超 刘欢 张兰 余和心
430000 武汉大学人民医院神经内科[屈媛 张兆辉(通信作者) 余樱 陈阳 石昭坤 陈钜涛 李婷婷 谷艳霞 张峥 王超 刘欢 张兰 余和心]
47例烟雾病患者的临床分析
屈媛张兆辉余樱陈阳石昭坤陈钜涛李婷婷谷艳霞张峥王超刘欢张兰余和心
430000武汉大学人民医院神经内科[屈媛张兆辉(通信作者)余樱陈阳石昭坤陈钜涛李婷婷谷艳霞张峥王超刘欢张兰余和心]
【摘要】目的探讨47例烟雾病的患者的临床表现、影像学特征及治疗效果。方法对2013年10月到2015年5月武汉大学人民医院神经内科2638名住院患者行经颅多普勒超声(TCD)筛查,对检出的51例怀疑烟雾病患者行进一步的影像学检查,对确诊的烟雾病患者进行临床分析。结果47例确诊患者主要表现为TIA 21例(45%)、脑梗死14例(30%)、癫痫发作8例(18%)、头痛9例(20%)、认知功能障碍3例(6%)、脑出血5例(11%)。TCD测得同一水平深度测得多条速度不同、频谱形态不同的血流信号,28例(59.6%)为大脑中动脉,9例(19.1%)为大脑前动脉,10例(21.3%)为大脑后动脉。治疗上41例给与药物对症治疗,6例症状发作较频繁且药物不能控制者给与手术治疗,出院时症状均有所缓解。结论烟雾病患者的临床表现多样。TCD对烟雾病的诊断具有一定的帮助,可作为其筛查和复查的手段。怀疑烟雾病者应行血管造影,确诊患者应行积极治疗和长期随访。
【关键词】烟雾病临床诊疗经颅多普勒超声
【DOI】10.3969/j.issn.1007-0478.2016.02.014
烟雾病(moyamoya disease,MMD)是一种由多种病因引起的慢性进行性脑血管病,特点是颈内动脉虹吸段或其大的分支狭窄、闭塞引起代偿性的颅底异常血管网形成。最早是由日本人报道命名,并认为与家族遗传性相关[1]。烟雾病的临床表现多种多样,随发病年龄不同而不同,儿童常表现为头痛、癫痫、TIA、缺血性脑卒中、认知功能减退等,而脑出血则在成人烟雾病较常见。血管造影被认为是诊断烟雾病的“金标准”,目前头部CTA、MRA作为非侵入性手段诊断此病。TCD是通过血流速度异常升高或降低和异常声频的血管杂音来间接诊断早期颅内大动脉狭窄,因其价格低廉、操作方便可作为烟雾病患者的首选筛查手段。现为提高对烟雾病的认识,对本院神经内科确诊的47例烟雾病患者的临床特点和影像学检查进行分析。
1资料与方法
1.1一般资料收集2013年10月~2015年5月武汉大学人民医院神经内科住院患者2638例,排除(1)颞窗穿透不良者;(2)严重心肺功能不全者或不能配合者;(3)有明确病因者,如脑炎、肿瘤、Down综合征、神经纤维瘤、外伤、胶原病[2]等可能引起血管病变的疾病。
1.2TCD检查2638例被检者在安静状态下进行TCD检查。研究采用深圳德力凯公司生产的EMS-9EB彩色多普勒血流显象仪,被检者采取仰卧姿势。2MHz的脉冲探头用于检测颅内大血管,经颞窗在45~55 mm深度探测大脑中动脉(MCA)血流信号,在60~80 mm深度向前下方探测大脑前动脉(ACA)血流信号,在60~80mm深度向后下方探测大脑后动脉(PCA)血流信号;经眶窗探测眼动脉(OA)和颈内动脉虹吸段(CS)血流信号。4MHz的脉冲探头用于检测颈部大血管颈总动脉(CCA)、颈内动脉(ICA)、颈外动脉(ECA)血流信号。对同一水平深度测得多条速度不同、频谱形态不同的血流信号(图1)的51例 TCD阳性患者行CTA或DSA检查。1.3诊断标准据日本烟雾病研究会1997年制定的标准,即脑动脉造影:(1)颈内动脉虹吸段或其大的分支MCA和/或ACA严重狭窄、闭塞(2)动脉期颅底异常血管网形成。如果头部CTA或MRA显示TICA、ACA起始段和MCA起始段严重狭窄或闭塞且脑底部异常血管网(图2),或在头颅MRI上看到2个以上明显的血管流空影也可认为异常血管网。前循环(MCA、ACA)病变根据烟雾状血管分为5个等级(Ⅰ期~Ⅴ期),后循环血管(PCA)异常分为3个等级,即(1)轻度:PCA分支轻微狭窄和脑底血管网轻度异常;(2)中度:异常血管网扩大了且有丘脑或基底节病变;(3)重度:涉及基底动脉和椎动脉且异常血管减少[3]。
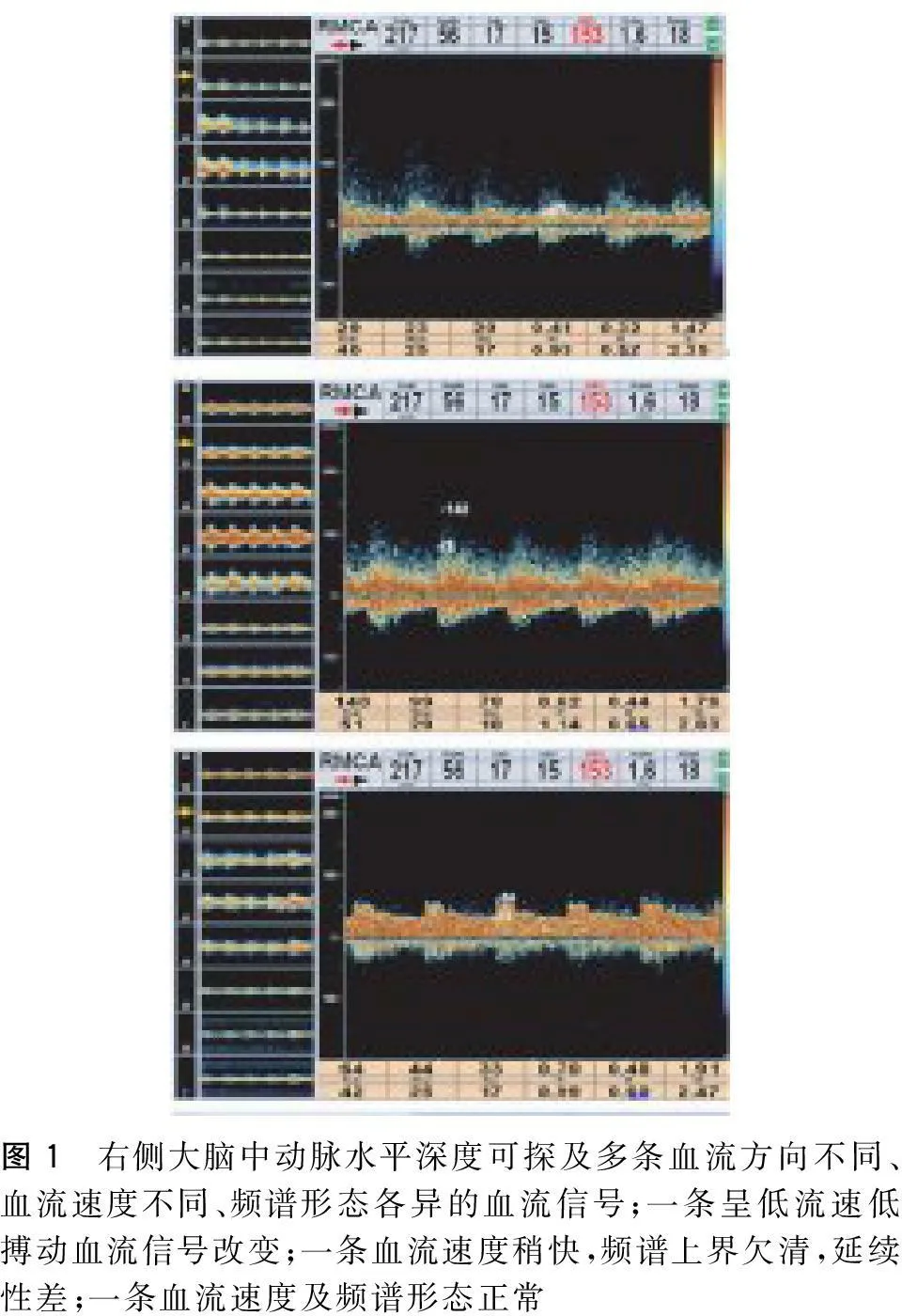
图1 右侧大脑中动脉水平深度可探及多条血流方向不同、血流速度不同、频谱形态各异的血流信号;一条呈低流速低搏动血流信号改变;一条血流速度稍快,频谱上界欠清,延续性差;一条血流速度及频谱形态正常
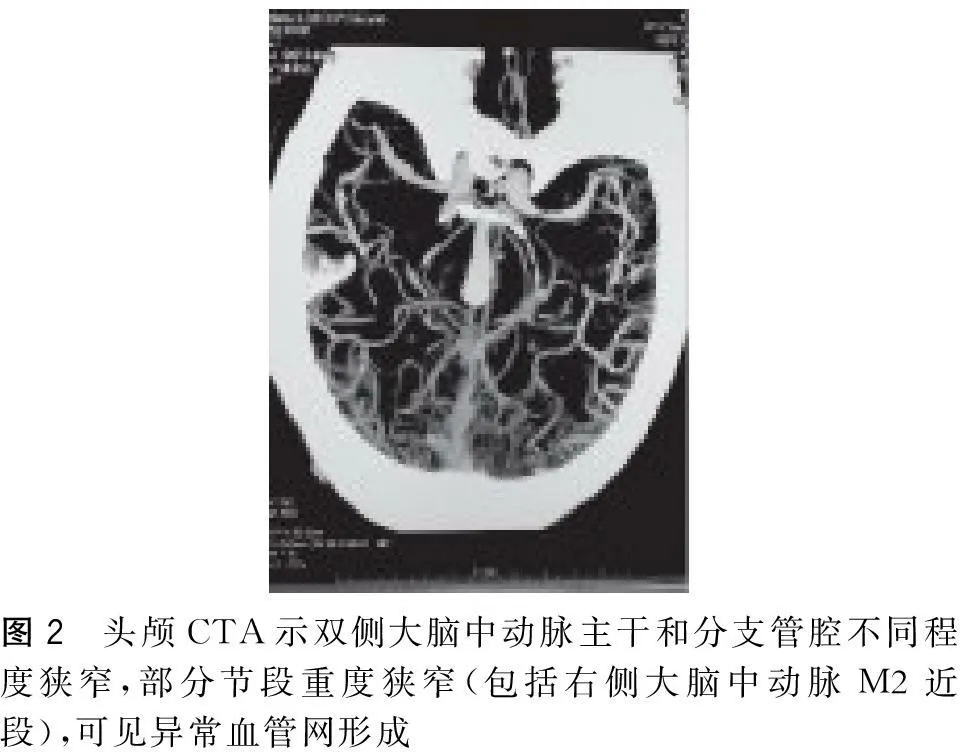
图2 头颅CTA示双侧大脑中动脉主干和分支管腔不同程度狭窄,部分节段重度狭窄(包括右侧大脑中动脉M2近段),可见异常血管网形成
2结果
2.1一般情况51例TCD检查阳性患者中47例经CTA、MRA或DSA检查确诊为烟雾病。47名患者为19名男性和28名女性,发病年龄在1~45岁[平均年龄(32.6±7.8岁)]。5名患者首次出现临床症状在17岁前,2名在儿童期开始发病,其余均在30岁以后发病,未见50岁以上发病者(图3)。其中有12例有烟雾病家族史,1例合并有弥漫性甲状腺肿,其余无特殊相关病史。

图3 47例烟雾病患者发病年龄分布图
2.2临床表现主要有短暂性脑缺血发作(TIA)21例占45%,缺血性脑卒中14例占30%,癫痫发作8例占18%,反复头痛9例占20%,认知功能障碍3例占6%,脑出血5例占11%(表1)。

表1 各临床表现所占比例
2.3TCD表现47例均出现同一水平深度测得多条速度不同、频谱形态不同的血流信号,28例(59.6%)患者为大脑中动脉水平,9例(19.1%)患者为大脑前动脉水平,大脑后动脉水平有10例(21.3%)。双侧异常信号32例,单侧异常信号15例。表现为血流速度增快或减慢,频窗填充,声频粗糙,部分可闻及“鸥鸣音”,狭窄动脉远端呈低流速低搏动血流信号改变。12例(25.5%)患者出现眼动脉频谱颅内化改变,压同侧下颌动脉时滑车动脉血流速度下降,说明颈外动脉到颈内动脉侧枝开放(表2)。

表2 47例烟雾病患者的TCD异常信号
2.4CT表现脑萎缩和脑室扩张的有14例(29%),出现低密度灶的有37例(单发病灶25%,多发单侧16%,双侧病灶32%)。出现高密度影的4例在基底节区,1例在蛛网膜下腔。CT表现正常者占10%。
2.5MRI表现皮质和皮质下萎缩占29%,单侧高信号(T2flair)的占31%,在基底节区发现小斑点状信号的有72%。梗塞灶主要分布在额叶、颞叶、顶叶和基底节区,涉及小脑和脑干只有3例。
2.6血管造影对51例TCD怀疑烟雾病患者行CTA、MRA或DSA检查,显示颈内动脉颅外段狭窄5例,颅内大血管严重狭窄和闭塞者47例,阳性率92.2%。47例烟雾病患者中双侧病变的有32例,单侧病变15例。37例前循环病变严重程度分期:10名Ⅴ期,15名Ⅳ期,8名Ⅲ期,2名Ⅱ期和2名Ⅰ期。10例后循环病变双侧有4例,单侧6例。涉及大脑后动脉P2和P3段有6例,P1段狭窄者有8例,其中有一例椎动脉不规则的轻度扩张。后循环严重程度轻度3例,中度4例,重度3例。前循环与后循环造影显示多数患者血管呈现中-重度狭窄,烟雾状血管的多少与血管的严重程度具有一定的相关性。但随着严重性增加(Ⅳ级和Ⅴ级),烟雾状血管反而减少了(表3)。

表3 47例烟雾病患者DSA检查显示MCA、
2.7治疗和出院情况治疗一般采用对症治疗,有明显症状患者给与药物治疗,其中22%使用抗血小板药,14%使用钙通道阻滞剂,15%使用血管扩张剂,18%使用抗癫痫药,95%患者住院期间症状均有不同程度缓解。6名症状发作较频繁且药物不能控制的患者采用外科手术治疗,4例使用硬脑膜翻转颞肌敷贴术,2例使用颞浅动脉和大脑中动脉搭桥术。手术后复查TCD,脑血流均有所改善。出院时16人遗留有运动损害,14例有智能损害,偶尔出现TIA和偏头痛样头痛患者6例,11例出院时无明显临床症状。
3讨论
烟雾病是少数脑卒中患者的病因,以进展性的脑动脉狭窄或闭塞为特征。该病在东亚地区高发,且多见于儿童和青年,女性发病率较男性高。目前烟雾病的病因仍不清楚,在一些烟雾病患者中血管病与其他一些疾病相关,如系统性红斑狼疮、弥漫性毒性甲状腺肿、镰刀型红细胞贫血症、神经纤维瘤等[4]。本研究47例烟雾病患者中12例有烟雾病家族史,1例合并有弥漫性甲状腺肿。查阅以往研究发现烟雾病的形成可能是各种混合因素作用的结果,基因和环境因素可能是其主要原因。除此之外,管壁压力、血管生成因子和免疫反应都可能与烟雾病形成有关。
本研究显示烟雾病的高发人群为30岁左右青壮年,且女性多于男性,与国内外报道的文献相符。日本流行病学研究烟雾病患者中有家族遗传史的占12.1%,此研究中有25.3%有烟雾病家族史,说明烟雾病的发生与遗传具有一定的相关性且存在地区差异。47例烟雾病患者的临床表现以脑缺血为主的TIA和脑梗死,占到所有症状的70%,与此前有研究称成人烟雾病以脑出血为主不符,可能与部分症状较轻者未进一步检查有关。少数患者以头痛、癫痫、智能损害等起病,临床表现多样,缺乏特异性,需借助先进的诊疗手段明确诊断。一些患者头颅磁共振可显示异常血管流空影,行头部CTA或MRA检查可发现特征性血管狭窄和颅底异常血管网,脑血管造影被认为是诊断烟雾病的“金标准”。
TCD是一种无创的通过检测血流速度来间接探知脑动脉狭窄或闭塞的检查方法。经TCD筛查后血流速度及频谱异常者有51例,有5例为颈内动脉颅外段狭窄引起的MCA低血流频谱,其余47例确诊为烟雾病,阳性率达到92.2%。头颅CT和MRI对脑出血和脑梗死的检出率较高,对无症状的烟雾病患者检出率低。而TCD能探知早期或晚期形成临近血管代偿的无症状患者的血流动力学改变。所以对于无症状的烟雾病患者,TCD明显优于CT和MRI。高山等[5]研究54例烟雾病患者发现,TCD诊断烟雾病与脑血管造影具有良好的一致性,且优于头颅磁共振,可以作为其首选的筛查手段。
然而,TCD也具有一定的局限性。首先烟雾病患者的血管改变局限于Willis环,是颈内动脉末端与基底动脉的汇合处,此区域的血流动力学不同于解剖上的其他正常分支。如MCA或PCA,尤其是ACA常受对侧ACA血流通过前交通动脉的影响,部分患者一侧狭窄后对侧可形成代偿,此时TCD可检测到正常的血流而漏诊。其次,TCD检查依赖于“颅窗”,即颅骨连接处细小的骨缝,超声束通过其穿透到颅内而不被抑制。但部分患者尤其是老年女性没有相应的颞窗而不能使用TCD检查。因此,TCD并不能取代MRA和DSA在血管检查中的重要地位[6]。
血管造影因可直接观察到狭窄或闭塞的血管而做为最终确诊手段,但部分患者可能因其是有创检查且价格较高而拒绝检查。在筛查高风险人群时TCD因其非侵入性、方便价廉而明显优于其他检查。
本研究影像学检查发现78%烟雾病患者病变在前循环且多为大脑中动脉,涉及后循环改变的较少见。梗死灶多分布在皮质和皮质下区,考虑为动脉狭窄或闭塞引起皮质软脑膜侧枝循环不同程度损害所致。后循环在疾病早期是重要的侧枝循环,随着疾病的进展,后循环的血管也可能受到影响,造成后循环缺血症状。随着严重性增加(Ⅳ级和Ⅴ级),烟雾状血管反而减少了,最后完全消失。患者病情的严重程度也与血管闭塞程度不完全一致,而是与侧支循环是否及时建立和代偿是否充分有关[7]。
目前烟雾病治疗上仍未发现能阻止或逆转其颅内血管病变的措施,主要是缓解患者的症状和预防卒中的再发和延缓认知功能的下降。本研究中89.4%的患者采取药物保守治疗,短期内疗效可,症状均有所缓解。由于样本量较少,对使用抗血小板药物能否改善烟雾病患者的预后目前仍不清楚。许多临床医生使用抗血小板类药物是为了改善微循环、阻止微小血栓的形成、维持术后新建旁路的血流。日本一项有关烟雾病的指南推荐儿童和青年在排除出血征象后的急性症状期使用抗血小板药[8]。由于低灌注会导致脑血流量减少所以应避免使用脱水类药物。应避免过度换气,因其可能会引起脑血管痉挛,甚至诱发短暂性脑缺血发作、脑卒中。专家建议偏头痛或其他烟雾病相关性头痛可使用托吡酯类抗惊厥药,而不应使用常规止痛药物,如布洛芬会与阿司匹林发生相互作用,曲坦可能引起血管痉挛,可乐定和β受体阻滞剂会使血压下降而降低脑灌注[9]。
目前有一些关于手术治疗的观察研究表明通过直接或间接的血管再造手术能通过增加脑血流量来降低缺血性卒中的发生率和认知功能的进展性下降[10]。本研究中仅5例症状严重发作较频繁且药物不能控制的患者采用手术治疗。手术后3患者症状消失,2例患者严重症状得到改善,仅有1名的患者术后出现症状。有研究显示烟雾病患者每年缺血性卒中和脑出血的发生率约为13.3%和1.7%,未行手术症状进展的占23.8%[11]。与未行手术患者相比,手术在远期疗效上具有一定的优势。美国心脏联盟建议手术应在有进展性缺血症状的儿童或有证据显示脑血流储备下降且无明显禁忌症时进行。对于无症状的烟雾病患者进行血流动力学检查和进行长期随访是合理的[12]。
从本研究可知,对怀疑烟雾病的患者应做详细的脑血管检查明确诊断并判断其程度。烟雾病患者可常规行神经心理学评估,综合考虑其临床症状、血流动力学改变及手术风险后制定出适合患者的个体化治疗方案。当技术条件允许时对有严重症状患者行大脑中动脉-颞浅动脉吻合术。无侵入性、价格低廉的TCD成为术前、术后评估脑血流的首选[13]。对于无明显症状和无严重血流动力学改变患者,一般不建议行血管成形术,但会随访患者是否出现新的症状。当有明显临床症状或血流动力学改变时行手术治疗。所有患者应在术后一年需复查磁共振及DSA。对于具有稳定临床症状、影像学和血流动力学未行手术治疗的患者,至少应每年在门诊进行随访,当出现新的症状时行影像学检查[14]。
综上,TCD作为一种非侵入性且相对低廉的诊断技术在评估脑血流动力学方面起着重要的作用,对烟雾病的诊断具有一定的特异性。因其价格低廉、操作方便等优点可作为烟雾病患者的筛查和复查手段。由于烟雾病是进展性疾病,所以为预防疾病的进展,应对怀疑烟雾病的患者行血管造影,对确诊的患者进行定期复查和长期随访,对缺血症状反复发作的患者可行枕动脉-大脑后动脉血管重建、大网膜枕叶移植、肌肉敷贴术等[15]外科治疗改善供血。
参考文献
[1]Jang DK,Lee KS,Rha HK,et al.Clinical and angiographic features and stroke types in adult moyamoya disease[J].American Journal of Neuroradiology,2014,35(6):1124-1131.
[2]Koh EJ,Kim HN,Ma TZ,et al.Comparative analysis of serum proteomes of moyamoya disease and normal controls[J].J Korean Neurosurg Soc,2010,48(1):8-13.
[3]Singh P,Paliwal VK,Neyaz Z,et al.Clinical and magnetic resonance imaging characteristics of tubercular ventriculitis: an under-recognized complication of tubercular meningitis[J].J Neurol Sci,2014,342(1/2):137-140.
[4]Kronenburg A,Braun KP,Van Der Zwan A,et al.Recent advances in moyamoya disease: pathophysiology and treatment[J].Curr Neurol Neurosci Rep,2014,14(1):423.
[5]高山,倪俊,黄家星,等.烟雾病临床特点分析[J].中华神经科杂志,2006,39(3):176-179.
[6]Kaku Y,Morioka M,Ohmori Y,et al.Outer-diameter narrowing of the internal carotid and middle cerebral arteries in moyamoya disease detected on 3D constructive interference in steady-state Mr image: is arterial constrictive remodeling a major pathogenesis?[J].Acta Neurochir (Wien),2012,154(12):2151-2157.
[7]Samagh N,Bhagat H,Grover VK,et al.Retrospective analysis of perioperative factors on outcome of patients undergoing surgery for Moyamoya disease[J].J Neurosci Rural Pract,2015,6(2):262-265.
[8]Chir NM.[8]Guidelines for diagnosis and treatment of moyamoya disease(spontaneous occlusion of the circle of Willis)[J].Tokyo,2012,52(5):245-266.
[9]Pandey P,Steinberg GK.Neurosurgical advances in the treatment of moyamoya disease[J].Stroke,2011,42(11):3304-3310.
[10]Jiang T,Perry A,Dacey RG,et al.Intracranial atherosclerotic disease associated with moyamoya collateral formation: histopathological findings[J].J Neurosurg,2013,118(5):1030-1034.
[11]Wu R, Su N, Zhang Z, et al. Treatment of moyamoya disease by multipoint skull drilling for indirect revascularization combined with mobilization of autologous bone marrow stem cells[J].Genet Mol Res,2015,14(3): 7519-7528.
[12]Roach ES,Golomb MR,Adams R,et al.Management of stroke in infants and children: a scientific statement from a Special Writing Group of the American Heart Association Stroke Council and the Council on Cardiovascular Disease in the Young[J].Stroke,2008,39(9):2644-2691.
[13]Noguchi T,Kawashima M,Irie H,et al.Arterial spin-labeling Mr imaging in moyamoya disease compared with SPECT imaging[J].Eur J Radiol,2011,80(3):E557-E562.
[14]Guzman R,Steinberg G.Direct bypass techniques for the treatment of pediatric moyamoya disease[J].Neurosurg Clin N Am,2010,21(3):565.
[15]Baba T,Houkin K,Kuroda S.Novel epidemiological features of moyamoya disease[J].J Neurol Neurosurg Psychiatry,2008,79(8):900-904.
(2015-12-24收稿)
【中图分类号】R743
【文献标识码】A
【文章编号】1007-0478(2016)02-0122-05
