单侧腰椎-髂骨椎弓根钉棒系统在骶髂关节结核手术中的临床应用
2016-05-12赵明伟杨素珉许英刘朝阳徐凯李磊曹帅马广仁周伟东
赵明伟 杨素珉 许英 刘朝阳 徐凯 李磊 曹帅 马广仁 周伟东
·论著·
单侧腰椎-髂骨椎弓根钉棒系统在骶髂关节结核手术中的临床应用
赵明伟 杨素珉 许英 刘朝阳 徐凯 李磊 曹帅 马广仁 周伟东
目的 探讨单侧腰椎-髂骨椎弓根钉棒系统在治疗骶髂关节结核中的应用价值。方法 选取青岛市胸科医院2007年1月至2014年12月临床确诊为骶髂关节结核的16例患者作为研究对象,包括男10例,女6例;年龄21~55岁,平均(38.0±5.2)岁;Kim分型,Ⅲ型5 例、Ⅳ型11例。采用单侧腰椎-髂骨椎弓根钉棒系统对研究对象进行手术治疗,术前给予抗结核药物治疗、进行常规检查、疼痛视觉模拟评分(visual analogue scale,VAS)。术后进行随访,观察患者影像学变化,并于末次随访时进行VAS评分。结果 本组16例患者手术时间平均为(118±21)min、出血量(402±76)ml,手术切口均Ⅰ期愈合。16例患者术后随访时间为15~76 个月,平均 23 个月,均无局部结核复发,术后3~7 个月全身结核中毒症状消失。CT扫描显示,患者植骨均于术后6 个月达骨性融合。16例患者术前VAS评分为(7.58±1.20)分,高于末次随访的(1.02±0.75)分,差异有统计学意义(t=9.47,P<0.05)。结论 单侧腰椎-髂骨椎弓根钉棒系统内固定病灶清除植骨融合治疗骶髂关节结核,可以迅速恢复骶髂关节的稳定性,缓解患者的临床症状。
骶髂关节; 结核; 治疗; 手术
骶髂关节结核在临床并不多见,约占全身骨关节结核的8%~10%[1-2],多发生于15岁以上青壮年,其发病隐匿,诊断困难,常因为早期不典型的症状而延误治疗,所以临床所发现的骶髂关节结核患者大多关节破坏严重。Kim等[3]根据影像学表现将骶髂关节结核分为4型,Ⅰ型:骶髂关节间隙增宽,边缘模糊;Ⅱ型:关节面侵蚀性改变;Ⅲ型:关节破坏严重,髂骨或骶骨囊性变或边缘硬化;Ⅳ型:骶髂关节脓肿形成或影响其他椎体。Ⅲ型及Ⅳ型患者常需要手术治疗。2007年1月至2014年12月,青岛市胸科医院外科行单侧腰椎-髂骨椎弓根钉棒系统内固定病灶清除植骨融合手术治疗16例骶髂关节结核,均取得满意疗效,现报道如下。
资料和方法
一、一般资料
选取2007年1月至2014年12月青岛市胸科医院收治的骶髂关节结核患者作为研究对象,共16例。其中男10例,女6例;年龄21~55岁,平均(38.0±5.2)岁。所有患者均为单侧骶髂关节破坏, Kim分型:Ⅲ型5 例、Ⅳ型11例;12例单纯骶髂关节破坏合并前方脓肿,2例合并同侧腰大肌脓肿,2例合并臀部脓肿。纳入标准:(1)骶髂关节疼痛较重,严重影响正常生活与运动,患侧骶髂关节非负重运动即可导致患侧剧痛者;(2)影像学检查骶髂关节骨质破坏严重,合并有骶髂关节移位者。所有患者均经过病理学和病原学检查,确诊为骶髂关节结核。所有患者均签署知情同意书。
二、术前准备
所有手术均由同一组医务人员完成,术者为同一医师。术前均采用四联强化抗结核药物治疗4~8周(异烟肼0.3 g,口服1次/d;利福平0.45~0.6 g,口服1次/d;吡嗪酰胺0.75 g/次,口服2次/d;乙胺丁醇0.75 g,口服1次/d)。对有移位的患者术前给予牵引复位1~2周。复查骨盆正位X线摄片结果,确定骶髂关节完全复位后给予手术治疗。术前常规检查血常规、血红细胞沉降率、C-反应蛋白、肝肾功能、电解质、心电图等。术前应用视觉模拟评分法(visual analogue scale,VAS)对患者进行疼痛评分。患者能够耐受手术,无手术禁忌证方可实施手术。
三、手术方法
1.后路手术:患者首先采用俯卧位,腹部悬空,自患侧腰3~5椎弓根植入1~2枚多轴椎弓根钉,再自髂后上棘处沿髂棘做2 cm切口,逐层显露髂后上棘后,用骨刀切除1.0 cm×1.5 cm骨块,在取骨处植入髂骨螺钉。髂骨螺钉进钉点为髂后上棘尖端向前约2 cm处(Click点[4]),方向指向髂前下棘下缘,选择多轴髂骨螺钉1枚打入内外板之间,将预弯棒连接于椎弓根钉上(由于术前已经对脱位的骶髂关节进行了牵引复位,所以对于后路内固定采用原位固定锁紧螺钉即可)。放置引流条后缝合切口。对于脓肿穿透至臀部者,采用后侧以脓肿为中心沿髂棘做弧形切口约6 cm,进行后方脓肿清除,置管引流。
2.前路手术: 后路手术完成后,患者改平卧位,患侧臀部垫高,前路采用沿髂棘骨盆内入路,长约8~10 cm切口,自髂棘沿腹壁肌肉止点处切断,显露髂骨内骨板。沿髂骨骨板自髂腰肌深部骨膜下剥离,直达骶髂关节前方,用拉钩向内侧拉开髂腰肌,充分显露骶髂关节前方。彻底进行病灶清除,并自切口内取髂骨植骨融合,并在病灶内放置负压引流管一根,缝合切口,术后引流量<10 ml/d时拔除引流管。
3.术后处理:术后第1天开始进行双下肢功能锻炼;1~2周应用双拐或助步器下床活动,使患肢部分负重;术后3~6个月使患肢完全负重。
四、随访情况
所有研究对象均进行随访,随访期间观察患者有无局部结核复发,全身结核中毒症状是否消失,并采用CT扫描检查植骨融合情况(植骨面毛糙,有连续的骨小梁通过)。在末次随访时应用VAS评分法对患者进行疼痛评分。
五、统计学分析
使用SPSS 17.0软件,对研究对象的手术情况及术后随访情况进行描述性分析。采用配对样本t检验对患者术前及末次随访的VAS评分进行比较,以P<0.05为差异有统计学意义。
结 果
本组16例患者手术时间平均为(118±21)min、出血量(402±76)ml,手术切口均Ⅰ期愈合。16例患者术后随访时间为15~76 个月,平均 23 个月,均无局部结核病灶复发,术后3~7个月全身结核中毒症状消失。CT扫描显示,患者植骨均于术后6个月复查时达骨性融合(植骨面毛糙,有连续的骨小梁通过)。本组1例典型患者术前及术后的影像学变化见图1~9,其余15例手术方式均与其一致。16例患者中有3例于术后1年左右复查发现髂骨钉松动。16例患者术前VAS评分为(7.58±1.20)分,高于末次随访的(1.02±0.75)分,差异有统计学意义(t=9.47,P<0.05)。
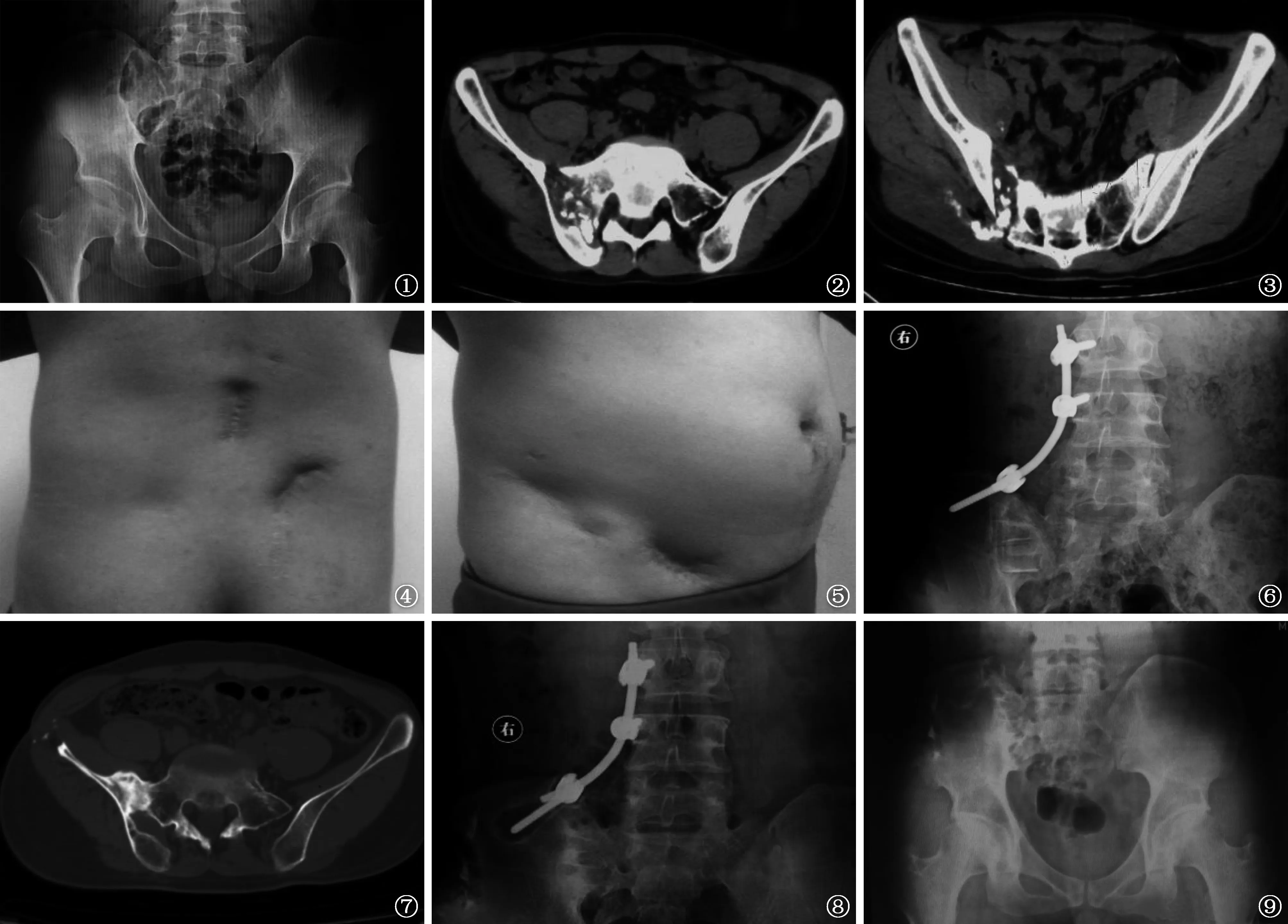
图1~9 患者,男,22岁。发现右腹股沟区肿物1个月,在当地切开引流确诊为“骶髂关节结核”,经H-R-Z-E治疗6周后行后路腰椎髂骨椎弓根钉棒系统内固定、后路病灶清除、前路病灶清除取髂骨植骨融合术。图1~3为术前X线摄片和CT扫描结果,提示右侧骶髂关节破坏并移位,前后方均有脓肿存在。图4、5为手术切口照片,图5沿髂骨走形的瘢痕为手术切口,前下方为术前的窦道口。图6为术后X线摄片结果;图7为术后6个月复查所示植骨融合情况;图8显示患者术后1年髂骨螺钉松动;图9是取出内固定后5年骨盆正位X线摄片复查结果
讨 论
骶骨、双侧髂骨及韧带等软组织共同构成骶髂关节复合体。骶髂关节呈耳状面,关节面凹凸不平,互相嵌合紧密[5]。关节周围韧带有骶髂前韧带、髂骨间韧带、骶髂后韧带、骶结节韧带和骶棘韧带等。髂骨间韧带为最主要的负重韧带,位于关节软骨后、骶骨粗隆和髂骨粗隆之间。这些骨性结构及韧带使骨盆的稳定性得以增强,同时在一定程度上限制了关节的活动度,便于重力传递到双下肢。
骶髂关节结核发病隐匿,由于关节周围有广泛的神经支配,在临床上表现为多种疼痛形式(如下腰痛、臀部痛、大腿近端痛及腹股沟痛),行走困难。所以骶髂关节结核早期容易出现误诊,误诊率高达 61% 和 92%[5],最终延误治疗,导致骶髂关节关节面及相关韧带受累严重,骶髂关节失稳,部分患者出现骶髂关节移位。
大多数学者主张对Kim分型为Ⅲ、Ⅳ型骶髂关节结核患者给予前路或后路进行病灶清除植骨融合,以达到病灶的治愈和骶髂关节的稳定,但没有对已经失稳的骶髂关节进行稳定性重建,患者术后需要卧床4~12周[6-7],康复比较缓慢,严重影响生活质量。
随着脊柱外科技术的进步及基础研究的深入,很多学者对创伤导致的骶髂关节不稳、腰骶部病变及肿瘤切除后的关节不稳进行了大量的后路单钉棒腰椎骨盆稳定性重建研究[8-9]。临床上应用后路单钉棒治疗骶髂关节脱位得到了大多数学者的认可,是近年来用于治疗骶髂关节脱位的重要方法之一[10-11]。后路单钉棒在骨盆后环形成一个强有力的内支架结构,位于髂骨内外板之间的Schanz钉具有良好的把持力,使骶髂关节垂直和旋转不稳定得到强有力的固定,并能通过这种间接固定恢复骶髂关节的复位,在一定程度上起到复位与固定的双重作用。后路单钉棒为髂腰固定的一种形式,其对骨盆后柱实行三维互锁固定,以下腰椎为固定支点建立“髂-腰-骶”三维稳定复合体,其抗剪切强度明显增强,能够有效减少内固定失效和再移位的发生率。
笔者对Kim分型为Ⅲ型、Ⅳ型骶髂关节结核并出现腰骶部剧痛严重影响正常生活与工作、非负重状态下运动后导致骶髂部剧痛、影像学检查提示骶髂关节骨质破坏严重合并骶髂关节移位等情况,同时希望早日恢复患肢负重及功能的患者,采用后路单钉棒行腰椎骨盆固定治疗,均取得很好疗效。患者术后1~2周左右疼痛明显减轻,在医护人员专业指导下可进行患侧肢体部分负重的行走训练,3~6个月在患肢部分负重情况下均能正常下地行走(根据植骨融合时间)。
通过单侧椎弓根钉棒系统对腰椎骨盆进行重建,能迅速稳定骶髂关节,起到支撑、促进植骨融合的作用。椎弓根螺钉和髂骨螺钉基本为纵向排列,可以克服骶髂关节垂直不稳定。椎弓根螺钉及髂骨螺钉铆力强,抗拔出力大,固定牢固、可靠,术后可以迅速缓解患者疼痛,能够让患者早期、无痛、主动地进行功能锻炼。可见,使用该技术进行骶髂关节内固定可以提高植骨融合率[12]。
椎弓根螺钉结合髂骨螺钉固定骨盆后环不稳常见的问题是术后疼痛、皮肤坏死及腰骶部活动度减小[9]。螺钉固定范围超过腰骶部正常运动,则会导致髂骨螺钉松动、拔出、断钉、断棒的发生;螺钉高出髂骨则会导致局部皮肤摩擦疼痛。因此,要求椎弓根钉及髂骨钉的植入准确无误,髂后上棘切除的骨槽能够保证髂骨钉不高出髂骨切迹,前路植骨融合后,早期取出后路内固定,以减少对腰椎及腰骶部正常脊柱功能的限制。
总之,单侧腰椎-髂骨椎弓根钉棒系统内固定病灶清除植骨融合治疗骶髂关节结核,可以迅速恢复骶髂关节的稳定性,缓解患者的临床症状。该方法有利于患者术后早期进行功能锻炼,提高植骨融合率;同时,置钉技术易于掌握,因而值得临床推广。
[1] Davies PD,Humphries MJ,Byfield SP,et al. Bone and joint tuberculosis. A survey of notifications in England and Wales. J Bone Joint Surg Br, 1984, 66(3):326-330.
[2] Martini M,Ouahes M. Bone and joint tuberculosis: a review of 652 cases. Orthopedics, 1988, 11(6):861-866.
[3] Kim NH, Lee HM, Yoo JD, et al. Sacroiliacjoint tuberculosis:classification and treatment. Clin Orthop Relat Res,1999,(358): 215-222.
[4] 孙元亮,桑锡光,李牧,等. Galveston 固定髂骨钉置入路径的研究.中华外科杂志,2008,46 ﹙11﹚:801-805.
[5] Watts HG, Lifeso RM. Tuberculosis of bones and joints. J Bone Joint Surg Am, 1996, 78 (2): 288-298.
[6] 陈晶, 张军, 吴小娥, 等.早期骶髂关节结核的诊断及治疗.中国防痨杂志,2013,35(5):322-325.
[7] 穆哈买提, 车立新, 孟晓源,等. 骶髂关节结核的诊断及治疗.实用骨科杂志, 2012,18(1): 19-20.
[8] 和利,贾健,梁彦,等.后路单钉棒治疗骶髂关节脱位的生物力学特性及其有效性.中国组织工程研究,2012,16(30):5563-5568.
[9] 和利,贾健.腰-髂钉棒内固定治疗骶髂关节骨折脱位效果分析.天津医药,2013,41 (1):75-76.
[10] Schildhauer TA, Ledoux WR, Chapman JR, et al. Triangular osteosynthesis and iliosacral screw fixation for unstable sacral fractures: a cadaveric and biomechanical evaluation under cyclic loads. J Orthop Trauma,2003,17(1):22-31.
[11] Korovessis PG, Magnissalis EA, Deligianni D. Biomechanical evaluation of conventional internal contemporary spinal fixation techniques used for stabilization of complete sacroiliac joint separation: a 3-dimensional unilaterally isolated experimental stiffness study. Spine (Phila Pa 1976),2006,31(25):E941-951.
[12] Hyun SJ,Rhim SC,Kim YJ,et al.A mid-term follow-up result of spinopelvic fixation using iliac screws for lumbosacral fusion. J Korean Neurosurg Soc,2010,48(4):347-353.
(本文编辑:王然 李敬文)
Clinical application of unilateral lumbar-iliac pedicle screw system in surgical treatment of sacroiliac joint tuberculosis
ZHAOMing-wei,YANGSu-min,XUYing,LIUChao-yang,XUKai,LILei,CAOShuai,MAGuang-ren,ZHOUWei-dong.
DepartmentofSurgery,QingdaoChestHospital,Qingdao266043,China
ZHOUWei-dong,Email:zwd1113@sina.com
Objective To evaluate the clinical effect of unilateral lumbar-iliac pedicle screw system in treatment of sacroiliac joint tuberculosis. Methods Clinical data were collected for 16 patients diagnosed as sacroiliac joint tuberculosis in Qingdao Chest Hospital from January 2007 to December 2014. There were 10 male and 6 female patients. Ages were between 21 and 55 years old, with an average of (38.0±5.2) years. According to the Kim classification system, 5 cases were type Ⅲ and 11 cases were type Ⅳ. Research objects were treated with unilateral lumbar-iliac pedicle screw system in surgery. Before surgery, anti-tuberculosis medicine and routine examination were given and visual analogue scale (VAS) was evaluated for pain. All patients were followed up after surgery. The changes in imageology were recorded, and VAS scores were taken with the last follow up. Results The surgery took an average of (118±21) minutes for the 16 patients; bleeding volume was (402±76) ml; surgical incisions were all primary healing. The follow up time were 15-76 months after surgery, with an average of 23 months. There was no regional tuberculosis relapse for all 16 patients, and the general symptom of tuberculosis disappeared after 3-7 months of surgery. CT screening showed bone grafts fusion 6 months after surgery. The VAS scores for the 16 patients were (7.58±1.20) before surgery,higher than (1.02±0.75) in last follow up. The difference was statistically significant (t=9.47,P<0.05). Conclusion Unilateral lumbar-iliac pedicle screw fixation system could clear disease focus, reach bone graft fusion and cure sacroiliac joint tuberculosis. It could rapidly restore the stability of sacroiliac joint and relieve clinical symptoms of the patients.
Sacroiliac joint; Tuberculosis; Treatment; Surgery
10.3969/j.issn.1000-6621.2016.04.016
青岛市科技局公共领域科技支撑计划(10-3-3-4-22-nsh)
266043 青岛市胸科医院外科(赵明伟、杨素珉、刘朝阳、徐凯、李磊、曹帅、马广仁、周伟东);莱州市慢性病防治院(许英)
周伟东,Email:zwd1113@sina.com
2016-01-12)
