新生儿败血症96例病原菌构成及其耐药性分析
2016-04-28曹慧萍董淮富
曹慧萍,董淮富
·临床医学·
新生儿败血症96例病原菌构成及其耐药性分析
曹慧萍1,2,董淮富1
[摘要]目的:总结新生儿败血症的常见病原菌及其耐药性。方法:回顾性分析96例新生儿败血症的血培养及药物敏感性试验结果。结果:96例患儿共检出97株病原菌,其中革兰阳性球菌74株,革兰阴性杆菌19株,真菌4株。革兰阳性球菌对青霉素类耐药率较高,对万古霉素完全敏感;革兰阴性杆菌对头孢类耐药率较高,对美罗培南耐药率偏低,未发现对阿米卡星耐药的菌株。结论:新生儿败血症的主要病原菌为革兰阳性球菌,普遍对青霉素类及头孢类抗生素耐药。
[关键词]新生儿败血症;病原菌;耐药性
新生儿败血症是指病原体侵入血液循环并在其中生长、繁殖、产生毒素所造成的全身性感染。邵肖梅等[1]编著的《实用新生儿学》中定义其为细菌和真菌所致的感染;而王卫平等[2]主编的全国高等学校教材《儿科学》,定义新生儿败血症的病原体为细菌、真菌或者原虫等。本文采用前者的概念。虽然存在抗生素的预防性使用,该病目前仍是国内外新生儿发病及死亡的一个重要病因[3]。由于新生儿败血症无特异性的临床表现,血培养需时长,外周血常规虽有助于败血症的诊断[4-5],但灵敏度或者特异度偏低,这些均给临床诊治增加了难度,且该病容易并发化脓性脑膜炎,预后差[6]。这就要求临床医生尽早给予患儿正确的诊治,以免造成不必要的致残或死亡,因此,了解住院新生儿败血症的病原体构成及其耐药性非常必要。本文选取安徽省蚌埠市第三人民医院新生儿重症监护病房2010年1月至2014年8月血培养阳性的新生儿败血症96例,对其病原菌构成及相应耐药性作一回顾性分析。
1资料与方法
1.1一般资料符合条件的96例新生儿败血症中,男68例,女28例,男女之比为2.4∶1;早产儿22例,足月儿74例,过期产0例;年龄0.5 h至26 d;低出生体质量儿19例,其中极低出生体质量儿12例,正常出生体质量儿77例。治愈66例,好转30例。行脑脊液检查23例,7例异常。
1.2诊断标准[1]具有临床表现并符合下列任一条:(1)血培养或无菌体腔内培养出致病菌 ;(2)如果血培养标本培养出条件致病菌,则必须与另次(份)血或无菌体腔内或导管头培养出同种菌。
1.3研究方法(1)患儿资料收集:在病案室查阅符合新生儿败血症诊断标准的血培养阳性新生儿96例,分别记录患儿的姓名、性别、日龄、临床表现、血培养结果及药物敏感性试验(药敏试验)等。(2)仪器和试剂:BACT/ALERT 3D 240型全自动血培养仪及配套培养瓶,检出菌采用ATB Expression型细菌鉴定/药敏分析仪,均为法国生物梅里埃公司生产。耐药菌株指药敏试验为耐药和中介的菌株。
2结果
2.1病原菌构成96份血标本检出97株病原菌(其中1份标本培养出双份菌株),其中革兰阳性球菌74株(76.3%),革兰阴性杆菌19株(19.6%),真菌4株(4.1%)。革兰阳性球菌中表皮葡萄球菌43株(44.3%),溶血葡萄球菌14株(14.4%),人葡萄球菌8株(8.2%),金黄色葡萄球菌2株(2.1%),其他球菌7株(7.2%)。革兰阴性杆菌中肺炎克雷伯菌亚种10株(10.3%),大肠埃希菌6株(6.2%)。4株真菌中光滑假丝酵母菌2株、法氏假丝酵母菌及热带假丝酵母菌各1株(见表1)。
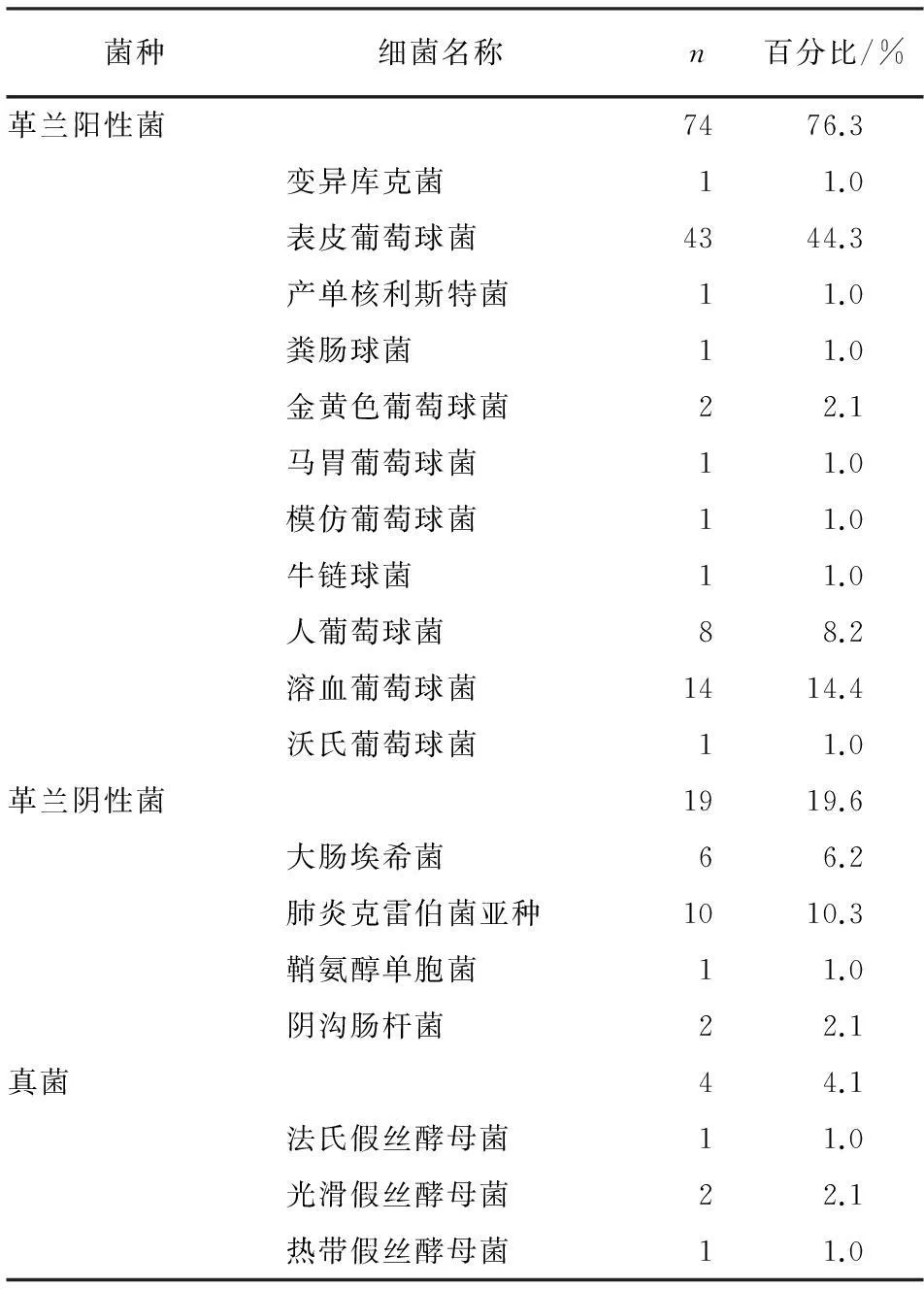
表1 97株病原菌菌种构成
2.2病原菌的耐药情况74株革兰阳性球菌对青霉素(93.2%)、氨苄西林(90.0%)、苯唑西林(84.7%)、红霉素(81.1%)和磺胺甲基异恶唑(SMZ)(63.0%)的耐药率均较高,其次为环丙沙星(50.0%),对左氧氟沙星(35.0%)、替考拉宁(22.2%)和夫西地酸(18.0%)等耐药率较低,未发现对万古霉素耐药的菌株。其中43株表皮葡萄球菌的耐药率较低的分别为:利福平(7.0%)、夫西地酸(10.7%)、替考拉宁(24.3%)。14株溶血葡萄球菌对青霉素、红霉素及氨苄西林均完全耐药,对苯唑西林、左氧氟沙星和庆大霉素的耐药率分别为92.9%、81.8%及85.7%;对替考拉宁(33.3%)及夫西地酸(27.3%)耐药率偏低。其他17株阳性球菌对红霉素完全耐药,对青霉素(82.4%)、苯唑西林(80%)、SMZ(62.5%)及氨苄西林(66.7%)的耐药率均偏高(见表2)。

表2 革兰阳性球菌耐药试验结果[株;耐药率(%)]
19株革兰阴性菌对青霉素类耐药率为:阿莫西林93.3%,哌拉西林及阿莫西林/克拉维酸等其他青霉素类均>61.0%;对头孢噻吩及头孢吡肟等常用头孢菌素类药物的耐药率为66.7%~75.0%,对妥布霉素(33.3%)、亚胺培南(21.1%)及美罗培南(6.7%)耐药率均偏低,阿米卡星无耐药株。6株大肠埃希菌对美洛培南、亚胺培南及阿米卡星均未发现耐药,对阿莫西林、SMZ的耐药菌株分别为5株和4株,对头孢西丁、头孢他啶及头孢吡肟的耐药株均为2株、哌拉西林/他唑巴坦有1株耐药;10株肺炎克雷伯菌亚种对哌拉西林、阿莫西林/克拉维酸、头孢呋辛、头孢他啶等均耐药,对美洛培南、阿米卡星均未发现耐药株。其他3株革兰阴性菌对阿莫西林、哌拉西林/他唑巴坦、头孢西丁、头孢噻吩等完全耐药,对阿米卡星完全敏感(见表3)。4株真菌均对两性霉素B敏感,其中光滑假丝酵母菌及热带假丝酵母菌各1株对氟康唑耐药;仅1株光滑假丝酵母菌对依曲康唑敏感,其余3株均耐药;仅1株热带假丝酵母菌对伏力康唑耐药,其余3株敏感。

表3 革兰阴性杆菌耐药试验结果[株;耐药率(%)]
3讨论
国外因致病菌谱比较集中,常依据发病日龄将新生儿败血症分为早发型败血症和晚发型败血症,用以指导临床抗生素的选择及预后评估[7]。前者主要强调感染多发生在宫内或产时,病原体也以母体产道病原为主;而后者多发生在出生后。但我国目前对于区分早发、晚发型败血症是否有意义意见不统一[1],本文未做区分。本研究结果显示,96例患儿共检出97株病原菌,其中革兰阳性球菌占76.3%,革兰阴性杆菌19.6%,真菌4.1%。在革兰阳性球菌中,表皮葡萄球菌占44.3%,溶血葡萄球菌占14.4%,人葡萄球菌占8.2%;检出金黄色葡萄球菌2株,比例较低;其他球菌(包括变异库克菌、粪肠球菌、模仿葡萄球菌等)所占比例较少。革兰阴性杆菌中,肺炎克雷伯菌亚种占10.3%,其次是大肠埃希菌6.2%,阴沟肠杆菌检出率偏低,为2.1%。这和唐晓娟等[8]的研究结果基本相符。提示目前蚌埠市第三人民医院儿科新生儿败血症致病菌仍以革兰阳性球菌为主,尤其是表皮葡萄球菌及溶血葡萄球菌最多,其次是肺炎克雷伯菌亚种,而金黄色葡萄球菌及链球菌感染比例偏低。而国外多以B组溶血性链球菌感染为主[9],可能和地域不同有关。
本研究结果显示,74株革兰阳性球菌对青霉素、氨苄西林、苯唑西林、红霉素的耐药率均较高,对万古霉素完全敏感。常见表皮葡萄球菌及溶血葡萄球菌等条件致病菌对青霉素类及红霉素耐药率最高可达100%。19株革兰阴性杆菌对阿莫西林的耐药率最高,为93.3%,对哌拉西林、头孢呋辛、头孢他啶、头孢吡肟及阿莫西林/克拉维酸钾等的耐药率均达60%以上,亚胺培南、美罗培南的耐药性偏低,阿米卡星效果最佳。其中最常见的肺炎克雷伯菌,对常用青霉素及头孢类抗生素完全耐药,对美罗培南及阿米卡星的敏感性最高,无耐药。提示以往常用的青霉素类、红霉素及头孢类抗生素已不适合作为新生儿败血症的首选。万古霉素是治疗新生儿革兰阳性球菌感染最有效的抗生素,阿米卡星虽对于革兰阴性杆菌完全敏感,但由于其具有严重的耳、肾等毒性,目前很少用于新生儿感染。而亚胺培南、美罗培南等碳青霉烯类抗生素的耐药性偏低、不良反应少见,可作为预防或治疗新生儿革兰阴性杆菌感染的首选。近年来,由于亚胺培南、万古霉素等抗生素的广泛使用,以及气管插管、中心静脉置管等各种侵袭性操作的不断开展,导致了国外关于多重耐药菌株像耐碳青霉烯类及耐万古霉素菌株的不断报道[10-11]。本研究中亚胺培南、美罗培南等碳青霉烯类药物的耐药性虽然偏低,但也不容忽视。因此,临床医生应严格掌握抗生素的适用条件,尽量减少侵袭性操作,必要时可根据情况适时更换抗生素,以减少耐药菌株的发生。
综上所述,目前蚌埠市第三人民医院儿科新生儿败血症的病原菌以革兰阳性球菌为主,其中表皮葡萄球菌及溶血葡萄球菌等条件致病菌是主要致病菌,革兰阴性杆菌中以肺炎克雷伯杆菌亚种最多,其次为大肠埃希菌。临床常用的青霉素类、头孢类抗生素因其普遍耐药已不适用于新生儿败血症的首选。
[参考文献]
[1]邵肖梅,叶鸿帽,丘小汕,主编.实用新生儿学[M].4版.北京:人民卫生出版社,2012:340.
[2]王卫平,毛萌,李廷玉,等.儿科学[M].8版.北京:人民卫生出版社,2013:127.
[3]WESTON EJ,PONDO T,LEWIS MM,etal.The burden of invasive early-onset neonatal sepsis in the United States,2005-2008[J].Pediatr Infect Dis J,2011,30(11):937.
[4]MAKKAR M,GUPTA C,PATHAK R,etal.Performance evaluation of hematologic scoring system in early diagnosis of neonatal sepsis[J].J Clin Neonatol,2013,2(1):25.
[5]AHMAD MS,WAHEED A.Platelet counts,MPV and PDW in culture proven and probable neonatal sepsis and association of platelet counts with mortality rate[J].J Coll Physicians Surg Pak,2014,24(5):340.
[6]LEVENT F,BAKER CJ,RENCH MA,etal.Early outcomes of group B streptococcal meningitis in the 21st century[J].Pediatr Infect Dis J,2010,29(11):1009.
[7]STOLL BJ,HANSEN NI,SNCHEZ PJ,etal.Early onset neonatal sepsis:the burden of group B Streptococcal and E.coli disease continue[J].Pediatrics,2011,127(5):817.
[8]唐晓娟,冯星.1 606例新生儿败血症病原菌分布及耐药性分析[J].临床儿科杂志,2014,32(3):210.
[9]CAMACHO-GONZALEZ A,SPEARMAN PW,STOLL BJ,etal.Neonatal infectious diseases:evaluation of neonatal sepsis[J].Pediatr Clin North Am,2013,60(2):367.
[10]ZHANG TQ,DONG L,WANG ZY,etal.Analysis of clinical characteristics and antimicrobial resistance of carbapenem-resistant Acinetobacter baumannii infections in children[J].Zhonghua Er Ke Za Zhi,2011,96(4):122.
[11]GRAY JW,PATEL M.Management of antibiotic-resistant infection in the newborn[J].Arch Dis Child Educ Pract Ed,2011,96(4):122.
(本文编辑马启)
Analysis of pathogen composition and antibiotic resistance in 96 cases of neonatal sepsis
CAO Hui-ping1,2,DONG Huai-fu1
(1.DepartmentofPediatrics,TheFirstAffiliatedHospitalofBengbuMedicalCollege,BengbuAnhui233004;2.DepartmentofPediatrics,TheThirdPeople′sHospitalofBengbu,BengbuAnhui233000,China)
[Abstract]Objective:To summarize the common pathogenic bacteria and drug resistance of neonatal sepsis.Methods:The blood culture and sensitivity results of 96 cases of neonatal sepsis were analyzed retrospectively.Results:Ninety-seven strains of pathogenic bacteria were detected from the 96 cases of blood specimen,which included 74 strains of Gram-positive bacteria,19 strains of Gram-negative and 4 strains of fungus.Gram-positive bacteria were highly resistant to penicillin,but completely sensitive to vancomycin;Gram negative bacteria were highly resistant to cephalosporin but not so resistant to meropenem;no bacterial strains were resistant to amikacin.Conclusions:The main pathogens of neonatal sepsis are Gram-positive coccio which are highly resistant to penicillins and cephalosporins.
[Key words]neonatal sepsis;pathogens;drug resistance
[中图法分类号]R 722.131
[文献标志码]A
DOI:10.13898/j.cnki.issn.1000-2200.2016.02.008
[作者简介]曹慧萍(1981-),女,硕士研究生.[通信作者] 董淮富,硕士研究生导师,主任医师.E-mail:donghf633033@sina.com
[收稿日期]2015-01-13
[文章编号]1000-2200(2016)02-0164-04
[作者单位] 1.蚌埠医学院第一附属医院 儿科,安徽 蚌埠 233004;2.安徽省蚌埠市第三人民医院 儿科,233000
