早期腹腔镜胆囊切除术在急性胆源性胰腺炎中的应用
2016-04-23赵晖竺来法曹文玺金慧涵南京医科大学附属无锡市第二人民医院肝胆外科江苏无锡214002
赵晖,竺来法,曹文玺,金慧涵(南京医科大学附属无锡市第二人民医院 肝胆外科,江苏 无锡 214002)
早期腹腔镜胆囊切除术在急性胆源性胰腺炎中的应用
赵晖,竺来法,曹文玺,金慧涵
(南京医科大学附属无锡市第二人民医院肝胆外科,江苏无锡214002)
[摘 要]目的 探讨早期腹腔镜胆囊切除术治疗急性胆源性胰腺炎的疗效。方法 回顾性分析2005年1月至2014年4月我院收治的急性胆源性胰腺炎患者共136例,根据手术选择时间,分为早期手术组(ELC组,入院后5 d内行LC)76例和择期手术组(ILC组,出院1个月以上择期行LC)60例,比较两组在手术难度、手术时间、中转开腹率、术后并发症发生率、住院天数和费用的不同。结果 ELC组和ILC组在手术难度、手术时间、中转开腹率、术后并发症发生率上并没有统计学差异(P>0.05),而ELC组的住院天数和住院费用明显低于ILC组(P<0.05),且ILC组有35.0%的患者在等待手术过程中因胆源性胰腺炎复发入院。结论 对于急性胆源性胰腺炎患者,早期施行LC术并没有增加手术难度、手术时间、中转开腹率和术后并发症发生率,相反大大降低了住院时间和住院费用。
[关键词]胆源性胰腺炎;胆囊切除术,腹腔镜
Application of early laparoscopic cholecystectomy in acute biliary pancreatitis ZHAO Hui,ZHU Lai-fa,
CAO Wen-xi,JIN Hui-han.Department of Hepatobiliary Surgery,Wuxi No.2 People’s Hospital Affiliated to Nanjing Medical University,Wuxi,Jiangsu 214002,China
Abstract objectiveTo explore the curative effects of the early laparoscopic cholecystectomy(ELC)in acute biliary pancreatitis(ABP).MethodsA retrospective study was performed on 136 cases of ABP from Jan.2005 to Apr.2014 in our hospital.Cases of ABP underwent LC within 5 d and within 1 mon were assigned to early laparoscopic cholecystectomy group(ELC,n=76)and interval laparoscopic cholecystectomy group(ILC,n=60)respectively.The difficulty,operating time,incidence of conversion,post-operative complication rate,hospital stay and hospitalization expense were performed to compare the difference between ILC and ELC group.ResultsThere was no significant difference between ILC and ELC group in terms of the difficulty of LC,operating time,incidence of conversion and post-operative complication rate(P>0.05).Whereas the hospital stay and hospitalization expense was significantly lower in ILC than those in ELC(P<0.05).A total of 35.0% patients in ILC group re-admitted to hospital in waiting for surgery because of recurrence of ABP.ConclusionEarly laparoscopic cholecystectomy do not increase the difficulty of LC,operating time,incidence of conversion and postoperative complication rate for patients with ABP,on the contrary which can greatly reduce the hospital stay and hospitalization expense.
Key words acute biliary pancreatitis; laparoscopic cholecystectomy
急性胆源性胰腺炎(ABP)是由胆道疾病引起的急性胰腺炎,在我国占急性胰腺炎发病率的50%~70%[1],临床上除了有急性胰腺炎的特点外,通常合并胆囊结石或肝内外胆结石。常用的治疗手段包括内科保守治疗、ERCP术以及外科手术治疗,但目前对于急性胆源性胰腺炎的手术时机仍有争论。本研究回顾性分析了2005年1月至2014年4月期间我科收治的ABP患者,探讨其有效的治疗方法和手术时机。
1 资料和方法
1.1一般资料
我院2005年1月至2014年4月收治的ABP患者共136例,其中男61例,女75例,年龄18~75岁,ABP诊断标准参照中华医学会2014年制定的《急性胰腺炎诊治指南》:(1)具有典型急性胰腺炎临床表现及实验室检查结果,包括血清淀粉酶和(或)脂肪酶≥正常值上限3倍;(2)急性胰腺炎特征性的CT表现,同时B超和MRCP证实有胆囊结石或者胆总管结石;(3)排除酒精、创伤、高脂血症等其它原因所致的急性胰腺炎。对于合并局部并发症(胰腺坏死、假性囊肿、胰腺脓肿)、器官衰竭、Ranson评分≥3、APACHE II评分≥8不纳入本组研究。
1.2治疗方案
入院确诊ABP后均采取禁食、胃肠减压,使用抗生素预防感染,生长抑素抑制胰腺分泌,B超和MRCP明确有单纯胆总管结石的患者48 h内行内镜下乳头括约肌切开取石,术后均行鼻胆管引流术,需行胆总管切开取石病例不纳入本组研究。待胰腺炎症状控制后,所有患者均行腹腔镜下胆囊切除术(LC),根据手术时间,分为早期手术组(ELC)和择期手术组(ILC)。ELC组(n=76)为入院后5 d内行LC的患者;ILC组(n=60)为首次入院经保守治疗病情好转,顺利出院1个月后择期行LC的患者。所有LC均由笔者完成,术后随访1年。
1.3统计学分析
2 结果
ELC组和ILC组在手术难度、术后并发症、手术时间、中转开腹率上无统计学差异(P>0.05),其中ELC组术中发现多数明显的胆囊水肿,而ILC组更多的出现胆囊周围粘连(P<0.05,见表1、2)。ELC组患者累计住院天数及费用明显低于ILC组(P<0.05,见表3),ILC组中35.0%的患者在等待手术过程中因胆源性胰腺炎复发入院。
3 讨论
目前国内外学者研究认为[2],引起ABP的主要原因是胆囊内微小结石(<3 mm)排入胆总管后,嵌顿于胆管末端造成梗阻,且由于胰管与胆管存在约85%存在共同通道口,因而造成胰液排出受阻,胆汁反流,诱发急性胰腺炎。此外,结石通过括约肌过程中造成损伤,使十二指肠乳头水肿甚至胰管或胆总管梗阻,则十二指肠液、胰液亦可返流入胰管导致胰腺炎。而孙枫林等[3]报道了415例合并结石的胆囊标本中有215例并发胰腺炎,比例高达51.8%。他们认为,胆囊的微小、多发性结石更易导致急性胰腺炎。
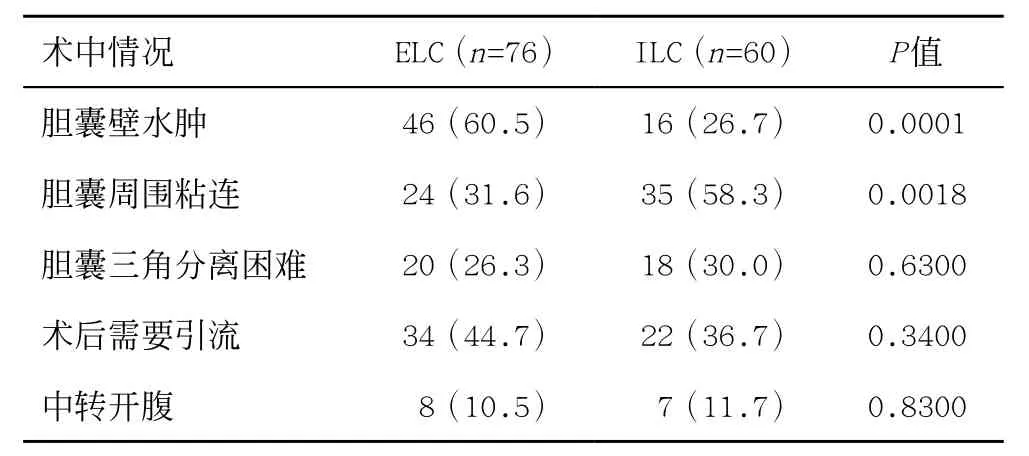
表1 ELC组与ILC组术中情况的比较[例(%)]
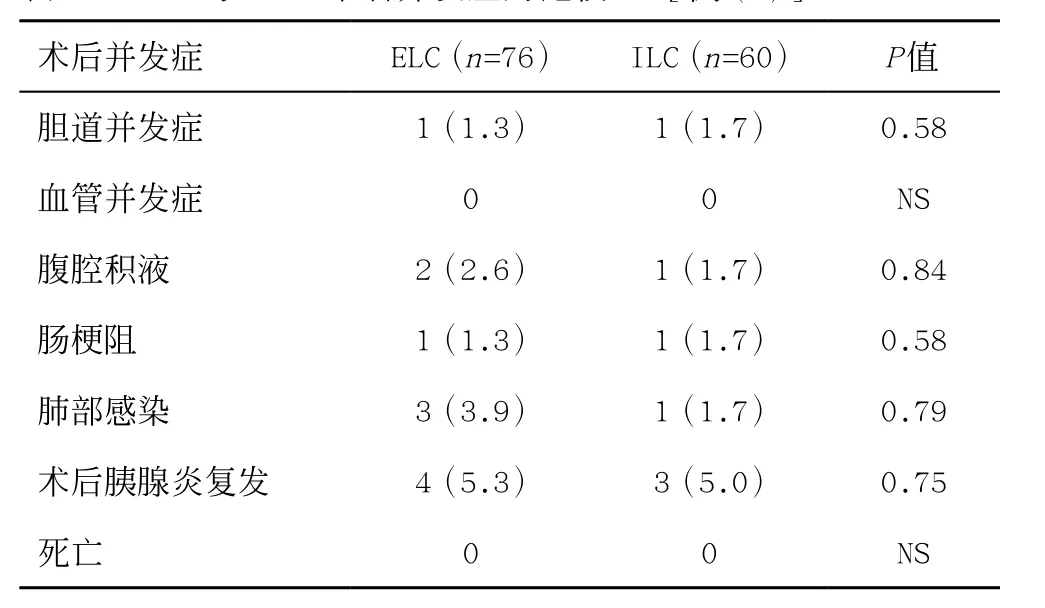
表2 ELC组与ILC组术后并发症的比较[例(%)]

表3 ELC组与ILC组手术时间、住院天数和费用的比较
从ABP的发病机制可以看出,内科保守治疗仅仅是对症处理,并未根除胆源性胰腺炎发生的原因,因此存在复发的风险,文献报道未行胆囊切除术的复发率可高达60%[4],因此我们认为ABP患者有必要行胆囊切除术。而对于ABP患者而言,其首次住院期间已有胰腺炎基础疾病,胆囊切除应选择对原有疾病影响小、对正常生理过程干扰少的手术方式,故LC术无疑成为首选的治疗方式。文献报道,对于急性胆源性胰腺炎患者选择LC术是安全可行的,优势在于手术创伤小,对患者本身胰腺炎的症状无加重,且术后恢复快,胰腺炎复发率明显下降[5-6]。
对于ABP手术时机的选择,早期的观念认为对于胆源性胰腺炎在保守治疗有效后,期望等待患者胰腺炎症彻底控制后6~8周后再行手术治疗。这样能够降低手术的难度和风险,减少术后并发症发生率,并且不少学者认为早期手术对于胆囊三角解剖的评估及分离比较困难且很危险,故以往大多外科医生均不提倡在首次住院期间行胆囊切除术,转而建议患者在首次住院期间经非手术治疗好转出院4周甚至更长时间后返院再行胆囊切除术。然而随着我们对胆源性胰腺炎的病理过程研究越来越深入,多数学者提出,胆囊结石所导致的胆源性胰腺炎若不尽早切除胆囊,多数患者会在首次发病后6个月内复发,且6~8周复发率最高,而且复发次数越多,发展成重症胰腺炎的几率越大[7]。Alper等[8]学者的前瞻性研究显示,ABP患者在入院48 h行LC术可以缩短住院时间和降低住院费用,而手术中转率和并发症率并无差别。我们比较了ELC组和ILC组的手术时间和手术难度,早期手术并没有增加手术难度,延长手术时间。尽管我们在ELC组中发现有60.5%的患者出现胆囊周围水肿,这会影响胆囊三角的分离,但这些水肿比较疏松,可以轻易地推开、分离,通过吸引器边钝性分离边抽吸,亦可结合超声刀分离组织可减少术区出血。对于肿胀明显的胆囊可考虑先行切开胆囊,抽出部分胆汁减压。整个术中应尽量轻柔操作,避免过多翻动胆囊致结石或胆泥进入胆总管,同时术后密切关注患者体征及实验室检查,减少医源性胆总管结石发生。
本研究中ELC组的住院时间住院费用明显低于ILC组,这主要由于ILC组中有35.0%的患者在等待手术过程中因胆源性胰腺炎复发入院,其中有1例患者8周内三次由于胰腺炎复发入院。Li等[9]研究也表明,ABP患者如果选择早期行胆囊切除术,可以明显减少住院天数和费用,并降低了再次入院率;他同时认为合并有胆总管结石或泥沙样结石的患者,可先行ERCP术解除胆道梗阻,再于48 h内行LC术仍可明显缩短住院时间。因此我们认为,通过切除胆囊,消除了一个最常引起胰腺炎发作的诱因,降低胰腺炎再发率,明显减少了总的住院时间。
总结我们的研究,早期手术组并没有增加胆源性胰腺炎患者的手术难度、手术时间和术后并发症发生率,相反大大降低了住院时间和再入院率。因此,通过选择合适的病例,做好围手术期处理,早期实施LC术是可行的。
参考文献:
[1]PAPI C,CATARCI M,D’AMBROSIO L,et al.Early surgery for acute calculous cholecystitis is better than delayed[J].Am J Gastroenterol,2004; 99(1):147-155.
[2]TAYLOR E,WONG C.The optimal timing of laparoscopic cholecystectomy in mild gallstone pancreatitis[J].Am Surg,2004,70(11):971-975.
[3]孙枫林,李晓军,马杨,等.胆囊微小结石与胆源性胰腺炎关系的回顾性分析[J].中国现代普通外科进展,2010,13(6):499-500.
[4]ABOULIAN A,CHAN T,YAGHOUBIAN A,et a1.Early cholecystectomy safely decreases hospital stay in patients with mild gallstone pancreatitis:a randomized prospective study[J].Ann Surg,2010,25(1):615-619.
[5]EL-DHUWAIB Y,DEAKIN M,DAVID G G,et a1.Definitive management of gallstone pancreatitis in England[J].Ann R Coll Surg Engl,2012,94(6):402-406.
[6]陈爱国,张锷清,崔子岳,等.轻型急性胆源性胰腺炎住院一期行LC治疗体会[J].肝胆胰外科杂志,2011,23(3):232 -233.
[7]乔华,何世举.胆源性复发性胰腺炎87例的临床分析[J].重庆医学,2003,32(6):740 -741.
[8]ALPER B,MEHMET T,ERSIN G,et al.Early versus delayed laparoscopic cholecystectomy for acute cholecystitis:a prospective,randomized study[J].Int Surg,2014,99(1):56-61.[9]LI A,QIN H J,KE L W,et al.Early or delayed cholecystectomy(LC)for acute gallstone pancreatitis? An experience and review[J].Hepatogastroenterology,2012,59(119):2327-2329.
(本文编辑:鲁翠涛)
·论著 临床研究·
[通讯作者简介]金慧涵,主任医师,硕士,E-mail:vinson820801@163.com。
作者简介][第一赵晖(1982-),男,江苏泰州人,主治医师,硕士。
[基金项目]江苏省卫生厅科技项目(H201347)。
[收稿日期]2015-10-12
[中图分类号]R657.5+1
[文献标识码]A
doi:10.11952/j.issn.1007-1954.2016.02.004
