内镜下胆道内支架防治创伤性肝破裂术后胆漏*
2016-03-18王斌锋吕尚东章文龙徐永富吴临军方哲平温州医科大学附属台州医院肝胆外科浙江临海317000
王斌锋,吕尚东,章文龙,徐永富,吴临军,方哲平(温州医科大学附属台州医院肝胆外科,浙江临海317000)
内镜下胆道内支架防治创伤性肝破裂术后胆漏*
王斌锋,吕尚东,章文龙,徐永富,吴临军,方哲平
(温州医科大学附属台州医院肝胆外科,浙江临海317000)
摘要:目的探讨内镜下胆道内支架在防治创伤性肝破裂术后胆漏中的价值。方法回顾性分析2000年1月-2014年9月该院收治的42例创伤性肝破裂术后胆漏患者的临床资料,分为手术组和支架组,手术组10例常规行手术治疗,支架组32例行胆道内支架引流治疗,评估胆道内支架在创伤性肝破裂术后胆漏防治中的应用价值。结果研究中发现3种胆漏类型:肝实质胆漏31例,胆总管胆漏9例,T管窦道漏2例。支架组Sandha胆道造影分型:Low grade型11例,High grade型21例。支架组再手术率、并发症率明显少于手术组,差异有统计学意义(χ2=4.09,P<0.05;χ2=4.44,P<0.05);支架组住院时间明显短于手术组,差异有统计学意义(t =3.71,P<0.05)。两组在治疗前后的炎症指标有差异。胆道内支架移除时间5~15个月,平均(7.2±2.2)个月。结论内镜逆行性胰胆管造影术(ERCP)能精确诊断胆漏,ERCP胆道内支架可作为严重创伤性肝破裂术后胆漏(评分高、胆漏量大或合并狭窄)的首选治疗方法。
关键词:胆道内支架;创伤性肝破裂;胆漏
创伤性肝破裂是临床常见急腹症,发生率仅次于脾破裂和肾挫伤,居第3位,在腹部外伤中占15.0%~20.0%,是腹部损伤中病死率最高的急腹症[1]。肝破裂后往往伴随着大血管和胆管的损伤,外科处理非常复杂棘手,术后并发症多,尤以胆漏发生率最高。自本院引入内镜逆行性胰胆管造影术(endoscopic retrograde cholangio pancreatography,ERCP)技术,ERCP胆道内支架已成为本院肝破裂术后胆漏治疗的主要手段。笔者统计本院2000年以来收治创伤性肝破裂共315例,268例接受手术治疗,术后发生胆漏42例,发生率为15.7%。现报道如下:
1 资料与方法
1.1一般资料
2000年1月-2014年9月共收治创伤性肝破裂术后胆漏42例。入选标准:经B超、CT、磁共振成像(magnetic resonance imaging,MRI)和ERCP造影确诊为胆漏,入院前均接受腹腔皮管负压引流或B超穿刺下置管引流术等保守治疗。其中,男27例,女15例,年龄12~85岁,平均51.84岁。致伤原因:车祸伤22例,坠落伤10例,撞击伤4例,刀刺伤3例,其他3例;闭合伤34例,穿透伤8例。全部患者在外伤后均接受肝叶切除或肝破裂修补术,其中3例接受过2次手术,2例在术后接受肝动脉栓塞术(transcatheter arterial embolization,TAE)。胆漏表现多样,所有患者中,腹腔引流管引流出胆汁样液体28例,大部分胆汁日引流量在10~300 ml之间,最多者达700 ml/d;腹痛20例;CT提示腹腔或肝周积液26例;切口胆汁渗出8例;发热10例;腹腔穿刺出胆汁9例;皮肤、巩膜黄染7例;T管造影2例;胆汁性腹膜炎6例。
1.2胆漏的临床分型
Sandha等[2]按胆漏与肝内胆管显影时相关系将其分为:①Low grade型,即造影剂充满全部肝内胆管分支时出现外溢;②High grade型,即当造影剂尚未充盈肝内胆管便出现外溢。
1.3胆漏的诊断标准
①腹腔皮管引出胆汁;②术后腹胀、发热,影像学检查示肝周积液,穿刺证实为胆汁;③ERCP胆道造影见造影剂外漏[3]。
1.4胆漏的治疗方法
将所有胆漏患者分为手术组和支架组,手术组10例患者常规行手术治疗,主要术式为:肝叶部分切除术、肝修补术、胆总管切开+T管重置术等;支架组采用十二指肠括约肌切开术(endoscopic sphincterotomy,EST)联合胆道内支架置入术(endoscopic retrograde biliary drainage,ERBD)(ERCP+EST+ERBD)治疗胆漏,所有内镜治疗患者均接受ERCP以明确胆漏位点及胆漏量。患者入院第1天及治疗后3 d内查血常规、肝功能等指标,并常规给予抗感染、补液和营养支持等保守治疗措施,并且每日记录腹腔引流管胆汁引流量、生命体征、腹部体征变化情况,定期复查肝胆B超、CT或磁共振胰胆管造影(magnetic resonance cholangiopancreatography,MRCP)。一般在6~7个月左右移除胆道内支架。随访1~2年观察患者有无胆管炎和胆道狭窄的发生。
1.5胆漏的治愈标准
①患者腹痛、发热等临床症状消失;②腹腔引流管内没有胆汁流出;B超或CT等影像学检查提示腹腔积液消失;③ERCP复查结果未见造影剂外漏。
1.6统计学方法
应用SPSS 22.0统计软件包进行统计分析,计量资料以均数±标准差(±s)表示,计量资料比较采用t检验,率的比较采用χ2检验。检验水准为α=0.05。
2 结果
2.1胆漏位置及分型
本研究中42例均为严重创伤性肝破裂术后胆漏患者,通过B超、CT、MRI和ERCP造影发现胆漏位点共有3种,肝实质胆漏31例(包括左、右肝内胆管),胆总管胆漏9例,T管窦道瘘2例。所有32例ERBD治疗患者行造影检查,按照Sandha分型,Low grade型11例,High grade型21例。
2.2胆漏治疗情况
2.2.1手术组手术组包括左肝外叶切除术4例,胆总管切开探查+T管重置术3例,右肝管修补加T管引流术1例,肝门部T管引流加空肠造瘘术1例,胆肠Roux-en-Y吻合术1例。其中3例由于术后1周内仍见腹腔引流管持续有胆汁流出,故行二次手术治疗,再手术率为30.0%。手术组术后平均住院时间为(32.6±18.6)d。
2.2.2支架组支架组采用ERCP+EST+ERBD治疗胆漏,治疗情况见附图。其中30例经ERBD治疗胆漏症状及体征消失,另2例行ERBD治疗未成功,故行二次手术治疗,1例行剖腹探查加左肝外叶切除术,1例行胆总管切开探查+T管重置术,再手术率为6.3%,支架组再手术率明显少于手术组,差异有统计学意义。支架组术后平均住院时间(20.2± 8.3)d,明显短于手术组,差异有统计学意义。具体见表1。胆道内支架引流术治疗胆漏的患者经ERCP复查造影确认无胆漏后移除内支架,时间为5~15个月[(7.2±2.2)个月]。

附图 ERCP胆道内支架治愈肝破裂术后胆漏
2.2.3并发症手术组术后发生肺部感染2例,胰腺炎1例,腹腔脓肿1例,切口感染1例,并发症发生率为50.0%。支架组发生术后并发症5例,其中2例术后高淀粉酶血症,2例急性胰腺炎,1例十二指肠乳头出血,并发症发生率为15.6%。支架组并发症率明显少于对照组,差异有统计学意义。上述并发症均在抑酶、抗感染、补液、止血等对症支持治疗后痊愈。所有病例随访1~2年,无胆管炎和胆道狭窄的发生,未见支架移位和堵塞。见表1。
2.3胆漏治疗后恢复情况
本研究统计了两种治疗方法治疗前后在白细胞、丙氨酸氨基转移酶和总胆红素等指标的变化,并进行比较。见表2。
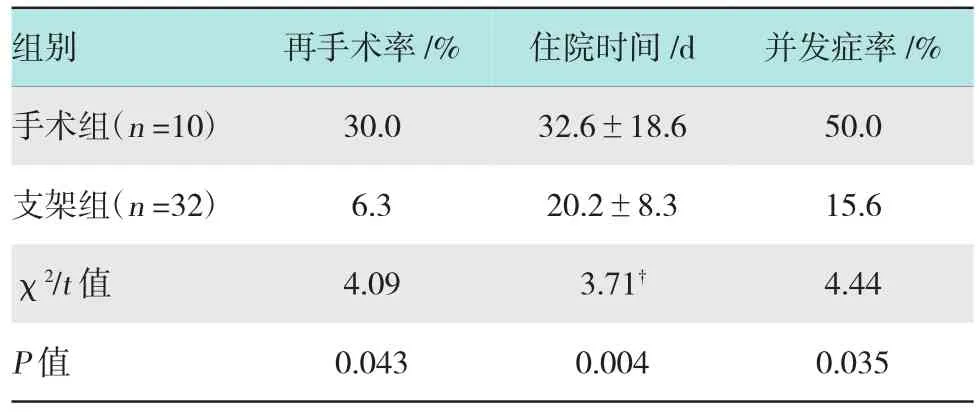
表1 两组再手术率、住院时间和并发症发生率比较
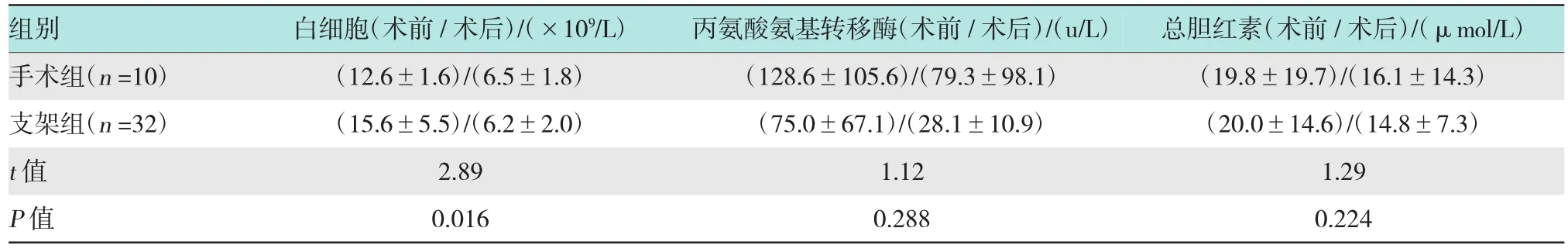
表2 两组炎症指标和肝功能恢复比较
3 讨论
肝脏是人体最大的实质性器官,血供丰富,创伤后极易破裂出血,且出血迅猛,病情发展较快,常合并出血性休克,需要早期、迅速诊断,快速采取措施(即手术治疗),但术后常伴随多种并发症,而最常见的并发症为胆漏。国内有人报道,98例严重肝外伤术后发生胆漏15例,胆漏发生率为15.3%[4];国外相关学者报道,严重肝外伤后复杂性胆漏的发生率为0.5%~21.0%[5]。本文肝破裂术后胆漏发生率为15.7%,与文献报道基本相符。胆漏发生原因较多,而对其评估是手术引起还是外伤直接导致胆漏是非常困难的。笔者研究中共发现3种胆漏类型,经过仔细比对,发现有20例胆漏是发生于肝手术创面的,占所有病例的一半,故手术者手术不当可能是肝破裂术后发生胆漏的主要原因。
胆漏传统治疗方法为手术治疗,包括直接修复损伤胆管伴或不伴T管引流、肝部分切除术、损伤胆管结扎术和胆肠内引流术等[6]。但是肝破裂术后胆漏再次手术往往是非常复杂和困难的,主要因为胆漏后胆汁不停外漏,周围组织炎症水肿,粘连致密,使组织分离和胆漏位置的寻找变得困难[7];胆汁流入到腹腔,导致胆汁性腹膜炎,往往又合并腹腔内感染、败血症等一系列问题。文献报道胆漏再次手术后严重并发症的发生率高达22.0%~37.0%,病死率高达3.0%~18.0%[8]。本研究中胆漏再手术后并发症率为50.0%,一方面可能因为研究中病例数量较少,另一方面可能因为手术者经验不足,但也说明了肝破裂后胆漏再次手术治疗可能不是胆漏最理想的治疗方法。
自1974年第1次报道内镜下括约肌切开术以来[9],ERCP技术飞速发展,现如今ERCP已成为胆漏最主要的诊治手段。ERCP可作为一种快速、精确诊断肝破裂术后胆漏的方法,通过胆道逆行造影可清楚地见到胆漏具体的位置和胆漏量,判断胆漏的严重程度,但由于肝破裂原因的多样性,也造成了胆漏位点和胆漏量的多样性。Sharma等[5]报道10例腹部外伤后胆漏患者中,7例在右肝管,1例左、右肝管,1例胆总管,1例右肝内胆管外围分支;Singh等[10]报道70.0%胆漏位于右肝管,30.0%左肝管。本研究中发现的胆漏位点主要以肝实质胆漏为主(包含左右肝内胆管),其次为胆总管、T管胆漏;另外根据Sandha分型,主要以High grade型为主,与上述报道基本相符。ERCP通过造影明确了胆漏的位点及有无合并胆道狭窄,这为后续的治疗提供了良好的基础。
目前国内外针对于ERCP胆道内支架治疗创伤性肝破裂术后胆漏的研究仍较少见,Sandha等[2]报道对于High grade型胆漏,ERBD治疗成功率可达到100.0%,而乳头切开与否对疗效并无影响;Pioche提出单纯的括约肌切开术给患者带来短期的胰腺炎风险和长期的狭窄风险,特别是对年轻的患者[11];而Lubezky、Bridges和Sharma等的研究则支持括约肌切开术联合胆道内支架作为胆漏非手术治疗的主要方法[12-13,5];另有一些学者更倾向于鼻胆管治疗[14]。据笔者团队经验,更倾向ERCP+EST+ERBD治疗创伤性肝破裂术后胆漏。本研究中,一旦造影证实胆漏,2 d内常规行ERCP+EST+ERBD,通过对十二指肠乳头括约肌的切开,再加上胆道内支架的持续支撑引流作用,使胆道与十二指肠之间的压力梯度大大下降。因此,胆汁会优先通过压力最小的线路,通过十二指肠乳头排入到肠道,而不再经原本的漏口流出,从而达到治愈胆漏的目的。
本文42例胆漏患者中经ERBD治疗有30例,大部分为High grade型、胆漏量大、合并胆道狭窄的患者,ERBD一次性治愈率达93.7%,远多于手术治疗的病例数,且住院时间明显缩短,再手术率、并发症率也大大降低,尤其是在远期并发症,如胆道狭窄方面有特别显著的功效。在治疗前后炎症指标方面,ERBD相对于手术治疗也有较明显差异。Spinn 和Lubezky的研究中均报道了接受括约肌切开术和胆道内支架联合治疗的患者均全部成功治愈胆漏[7,12]。与传统手术比较,ERBD治疗胆漏有较多优点:患者无不适感,可避免意外拔管的情况,能够长期放置,提供持续的支撑作用,特别适合于胆漏量大或者合并有胆道狭窄的患者。远期能降低胆道狭窄和胆管炎的发生率,减少患者费用,减轻患者的痛苦,改善生活质量。
胆道内支架虽对胆漏卓有成效,但目前对于支架置放的时间长短仍没有一个定论。王爱东等[3]报道行ERBD术的患者3~6个月后拔出支架,随访4~24个月无不良后果;而国外学者则报道支架在置入后4~16周移除[7],随访至少在支架移除后3个月以上。本研究中支架移除时间为6~7个月左右,主要可能因为本研究所选均为胆漏量较大病例,为保证胆漏彻底治愈,故支架置放时间相对延长。笔者认为支架移除时间应该作为一个个性化的指标,因人而异,应基于症状、体征的消失和ERCP造影证实胆漏消失等客观评价。
术中常规使用8.5Fr或10Fr规格的塑料内支架,Castagnetti报道虽然支架有不同的长度和直径,但对于治疗的效果并无明显影响,主要还是取决于胆漏量的多少[6]。Katsinelos关于10Fr和7Fr对胆漏治疗的比较研究中,也发现支架的类型对于最终的治疗效果并无明显影响[15]。除了塑料支架外,国外尚有报道覆膜自膨式金属胆道支架用于治疗胆漏,其外周涂有特殊材料,能有效防止支架因细菌定植、组织增生而闭塞和嵌入,从而增加支架开放的持续时间,使支架更容易地被取出[16]。
虽然ERBD治疗胆漏效果是显著的,但仍避免不了一些并发症,且多与支架的功能障碍有关,包括支架阻塞,移动以及填塞。支架的功能障碍常常表现为急性胆管炎,此时需迅速更换支架或重新放置,使胆汁通畅引流;其次是ERCP治疗后常见并发症,如高淀粉酶血症、急性胰腺炎等;其余少见并发症如真菌感染等[17]。本研究中,支架组5例并发症患者均在保守治疗后痊愈,未见其他严重并发症。
综上所述,创伤性肝破裂术后胆漏已经成为一个不可忽视的问题。通过本研究,笔者认为治愈胆漏需经3个关键步骤:显著降低胆道内压力、充分引流胆汁、有效抗感染治疗。而ERCP能够准确地评估胆漏的部位和程度,ERBD相比较于手术治疗,再手术率,并发症率和住院时间明显缩短,患者易耐受,具有起效快、创伤小、安全性高和成功率高的特点,故ERCP胆道内支架可作为严重创伤性肝破裂术后胆漏(特别是评分高、胆漏量大或合并狭窄)的首选治疗方法。
参考文献:
[1]吴在德,吴肇汗.外科学[M].第7版.北京:人民卫生出版社,2008: 405.
[2] Sandha GS,Bourke MJ,Haber GB,et al.Endoscopic therapy for bile leak based on a new classification: results in 207 patients[J].Gastrointest Endosc,2004,60(4): 567-574.
[3]王爱东,陈志红,季一鸣,等.胆道术后胆漏ERCP与手术治疗的对照研究[J].肝胆胰外科杂志,2011,23(2): 143-145.
[4]赵景明,蔺锡侯,刘彦复.闭合性肝外伤的诊断和治疗方法选择: 附98例报告[J].中国实用外科杂志,1999,19(2): 104-105.
[5] Sharma BC,Mishra SR,Kumar R,et al.Endoscopic management of bile leaks after blunt abdominal trauma[J].Journal of Gastroenterology and Hepatology,2009,24(5): 757-761.
[6] Castagnetti M,Houben C,Patel S,et al.Minimally invasive management of bile leaks after blunt liver trauma in children[J].Journal of Pediatric Surgery,2006,41(9): 1539-1544.
[7] Spinn MP,Patel MK,Cotton BA,et al.Successful endoscopic therapy of traumatic bile leaks[J].Case Reports in Gastroenterology,2013,7(1): 56-62.
[8] Nguyen-Tang T,Dumonceau J.Endoscopic treatment in chronic pancreatitis,timing,duration and type of intervention [J].Best Practice & Research Clinical Gastroenterology,2010,24(3): 281-298.[9] Marks JM,Ponsky JL,Shillingstad RB,et al.Biliary stenting is more effective than sphincterotomy in the resolution of biliary leaks[J].Surg Endosc.1998,12(4): 327-330.
[10] Singh V,Narasimhan KL,Verma GR,et al.Endoscopic management of traumatic hepatobiliary injuries[J].J Gastroenterol Hepatol,2007,22(8): 1205-1209.
[11] Pioche M,Ponchon T.Management of bile duct leaks[J].Journal of Visceral Surgery,2013,150(3): S33-S38.
[12] Lubezky N,Konikoff FM,Rosin D,et al.Endoscopic sphincterotomy and temporary internal stenting for bile leaks following complex hepatic trauma[J].Br J Surg,2006,93(1): 78-81.
[13] Bridges A,Wilcox CM,Varadarajulu S.Endoscopic management of traumatic bile leaks[J].Gastrointest Endosc,2007,65(7): 1081-1085.
[14] Grala P,Skrzywanek P,Sowier A.Biliary fistulas resulting from blunt hepatic injury treated by endoscopic diversion of the bile flow[J].Acta Chir Belg,2009,109(1): 47-51.
[15] Katsinelos P,Kountouras J,Paroutoglou G,et al.A comparative study of 10-Fr vs.7-Fr straight plastic stents in the treatment of postcholecystectomy bile leak[J].Surgical Endoscopy,2008,22(1): 101-106.
[16] Lalezari D,Singh I,Reicher S,et al.Evaluation of fully covered self-expanding metal stents in benign biliary strictures and bile leaks[J].World Journal of Gastrointestinal Endoscopy,2013,5(7): 332-339.
[17]姚时春,杨俊文,马升高,等.经内镜胆道支架置入治疗胆道疾病的价值探讨[J].中国内镜杂志,2008,14(4): 350-353.
(曾文军编辑)
Endoscopic biliary internal stents for postoperative bile leaks after traumatic rupture of liver*
Bin-feng Wang,Shang-dong Lyu,Wen-long Zhang,Yong-fu Xu,Lin-jun Wu,Zhe-ping Fang
(Department of Hepatobiliary Surgery,Taizhou Hospital of Wenzhou Medical University,Linhai,Zhejiang 317000,China)
Abstract:Objective To evaluate the value of endoscopic biliary internal stents (ERBD) for bile leaks after traumatic rupture of liver.Methods A retrospective study was performed in 42 patients with bile leaks after surgery of traumatic rupture of liver from 2000 to 2014.We divided all patients into two groups: operation group who took operative treatment and stents group who took biliary internal stents.We assessed the value of biliary internal stents in the bile leaks after traumatic rupture of liver.Results We discovered three types of bile leaks: The liver parenchyma bile leaks: 31,the common bile duct bile leaks: 9,the T duct bile leaks: 2.According to the Sandha classification,we classified the patients into 11 low grade and 21 high grade.The difference of reoperation rate and complication rate between the groups had statistical significance (χ2= 4.09,P < 0.05;χ2= 4.44,P < 0.05).Similarly,the difference of hospitalization time after the two treatments had significant statistical significance (t = 3.71,P < 0.05).The two treatments also had differences between inflammatory indexes and liver function before and after treatment.The time of stents' removal was (7.2±2.2) months.Conclusion The ERCP can diagnose the bile leaks accurately,the endoscopic biliary internal stents can be used as the preferred treatment for severe traumatic hepatic rupture (high grade,high flow capacity,or combine with stricture).
Keywords:ERBD; traumatic rupture of liver; bile leaks
[通信作者]方哲平,E-mail:fangzheping@yeah.net
*基金项目:浙江省医药卫生科技基金(No:2011KYB135;2014KYB308;2014KYA227)
收稿日期:2015-08-06
文章编号:1007-1989(2016)01-0010-05
DOI:10.3969/j.issn.1007-1989.2016.01.003
中图分类号:R657.3
文献标识码:A
