城乡结合部2型糖尿患者低血糖状况调查分析
2016-03-06周虹钟莉罗红李月曾正洪
周虹,钟莉,罗红,李月,曾正洪
(龙泉驿区第一人民医院,四川成都610100)
城乡结合部2型糖尿患者低血糖状况调查分析
周虹,钟莉,罗红,李月,曾正洪
(龙泉驿区第一人民医院,四川成都610100)
目的了解城乡结合部2型糖尿患者低血糖的发生状况。方法收集2014年11月至2015年2月在成都市龙泉驿区第一人民医院门诊就诊且已确诊的453例2型糖尿患者,所有患者均来自城乡结合部,调查一般资料、低血糖相关问卷,检测空腹血糖、糖化血红蛋白(HbA1c)。结果453例患者中,有316例(69.8%)发生过低血糖,其中有91例(30.5%)测定血糖。可疑症状低血糖、症状性低血糖、无症状低血糖、严重低血糖分别占48.1%,35.3%,13.8%,2.8%。低血糖发生最常见于午餐前占36.6%,其次为夜间占28.2%,餐后占27.9%,空腹占25.2%,晚餐前占20.8%,睡前占9.4%。午餐前发生低血糖症状时仅有16.5%的患者能测定血糖证实发作症状性低血糖。常用的低血糖处理方式为进食碳水化合物(51.0%),进食水果糖(43.0%),口服葡萄糖(17.4%)。处理低血糖后15 min血糖复测率为12.8%。结论城乡结合部居民2型糖尿患者低血糖发生率高,午餐前最易发生低血糖,应加强低血糖发生时的血糖测定及处理后复测血糖。
城乡结合部;2型糖尿病;低血糖;调查
低血糖是2型糖尿患者降糖治疗中的常见并发症。国外研究表明,39%~64%的糖尿患者会发生低血糖[1]。低血糖会导致患者生活质量下降[2],医疗费用增加[3],与糖尿病大血管、微血管并发症、糖尿病心血管事件的增加相关[4],导致死亡率增加3.4倍[5]。因而Cryer教授等[6]指出,一次严重的医源性低血糖或由此诱发的心血管事件可能会抵消一生维持血糖在正常范围所带来的益处。
Bi等[7]对6家教学附属医院552例住院糖尿患者进行低血糖调查,有46%的2型糖尿患者发生低血糖事件。李津等[8]调查了广东省1型糖尿病严重低血糖发生率为70.6/100人年。但这些研究多集中于大城市、三甲医院,对城乡结合部居民的研究甚少。因近年城市化的发展、生活方式的转变,城乡结合部居民逐渐成为2型糖尿病的高发人群,但这部分人群文化程度低,对糖尿病的认识少,对低血糖认识片面,其低血糖的发生特点可能与城市糖尿病患者有所不同。成都市龙泉驿区地处成都市郊,近几年因配合城市化建设和退耕还林的进程,多数居民离开土地,住进洋楼,成为城镇居民的一部分,为成都市城乡结合部居民的典型代表。本研究通过横断面调查,探索龙泉驿区2型糖尿患者低血糖发生情况,以了解城乡结合部这一特殊群体在2型糖尿病低血糖发生及处理的特点。
1 资料与方法
1.1 一般资料收集2014年11月至2015年2月到成都市龙泉驿区第一人民医院门诊就诊的453例2型糖尿患者,病程1年以上。男性160例,女性293例,平均年龄(61.8±9.8)岁,平均糖尿病病程(9.0±6.0)年。排除标准:初发2型糖尿病或病程不足1年,1型糖尿病,特殊类型糖尿病,妊娠糖尿病,糖尿病酮症酸中毒,糖尿病非酮症性高渗性昏迷,糖尿病乳酸酸中毒,严重心、肝、肾功能不全者。本研究经医院伦理委员会批准,研究对象均签署知情同意书。
1.2 诊断标准2型糖尿病采用中国2013版《中国2型糖尿病防治指南》糖尿病分型和诊断标准。低血糖判定[2]:(1)严重低血糖:,需要旁人帮助,常有意识障碍,低血糖纠正后神经系统症状明显改善或消失;(2)症状性低血糖,血糖≤3.9 mmol/L,且有低血糖症状;(3)无症状性低血糖,血糖≤3.9 mmol/L,但无低血糖症状;(4)可疑症状性低血糖,出现低血糖症状,但未检测血糖,包括交感神经兴奋(心悸、焦虑、出汗、饥饿感、乏力等)和中枢神经症状(如神志改变、认知障碍、抽搐和昏迷)。
1.3 调查方法及内容印制并填写调查表,采集性别、年龄、吸烟、饮酒、运动情况、糖尿病病程、胰岛素使用、血糖监测频率、低血糖发生时间、低血糖纠正方法。检测空腹血糖(FBG)、餐后2 h血糖(2 hBG)、糖化血红蛋白(HbA1c)。采用葡萄糖氧化酶法(日立7180全自动生化分析仪)测定血糖,采用高效液相色谱法(全自动糖化血红蛋白分析仪HLC-723G8,上海蓝怡公司)测定HbA1c。
1.4 统计学方法应用SPSS19.0统计学软件进行统计分析。呈正态分布的计量资料以均数±标准差(-x ±s)表示,组间比较采用t检验。分类资料组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 一般资料453例研究对象中,有316例(69.8%)发生过低血糖。低血糖组和未发生低血糖组比较,年龄、性别、吸烟、饮酒的差异无统计学意义(P值均>0.05)。低血糖组病程长于未发生低血糖组,差异有统计学意义[(9.5±6.2)年vs(8.0±5.4)年,P=0.017]。与未发生低血糖组相比,低血糖组胰岛素使用率更高(52.8%vs 23.4%,P=0.000),糖化血红蛋白水平更低[(8.3±2.1)%vs(9.2±2.5)%,P=0.000]。低血糖组的血糖监测频率明显高于未发生低血糖组(P=0.000),见表1。
表1 发生低血糖与未发生低血糖一般情况情况比较(±s)

表1 发生低血糖与未发生低血糖一般情况情况比较(±s)
组别血糖监测频率[例(%)]总例数(n=453)低血糖组(n=316)无低血糖组(n=137) t或χ2值P值年龄(岁) 61.8±9.8 62.1±9.7 61.1±10.2 0.994>0.05性别[男性,例(%)] 160(35.3) 107(33.9) 53(38.7) 0.974>0.05吸烟[例(%)] 93(20.5) 64(20.3) 29(21.2) 0.049>0.05饮酒[例(%)] 88(19.4) 56(17.7) 32(23.4) 1.940>0.05病程(年) 9.0±6.0 9.5±6.2 8.0±5.4 2.402>0.05胰岛素[例(%)] 193(42.6) 167(52.8) 26(19.0) 44.834<0.05从不监测31(6.8) 22(7.0) 9(6.6)每月≤1次122(26.9) 69(21.8) 53(38.7)每月2~3次138(30.5) 93(29.4)每周1~2次118(26.0) 96(30.4) 22(16.1)每周≥3次44(9.7) 36(11.4) 8(5.8) 21.022<0.05糖化血红蛋白(%) 8.6±2.3 8.3±2.1 9.2±2.5 -3.662<0.05
2.2 低血糖发生特点316例发生过低血糖的研究对象中,发生低血糖症状时仅有91例(28.8%)测定血糖,处理低血糖后仅有38例(12.0%)在15 min后复测血糖。近3个月低血糖发生类型分别为可疑症状低血糖占48.1%,症状性低血糖占35.3%,无症状低血糖占13.8%,严重低血糖占2.8%见图1。低血糖发生最常见于午餐前占36.6%,其次为夜间占28.2%,餐后占27.9%,空腹占25.2%,晚餐前占20.8%,睡前占9.4%,见图2。空腹发生低血糖症状时能够测定血糖者占38.6%,夜间发生低血糖症状时有33.3%的研究对象能测定血糖,而午餐前发生低血糖症状时仅有16.5%的研究对象能够测定血糖证实发生症状性低血糖,见图2。
2.3 低血糖处理方式特点低血糖处理方式中,最常用的处理方式为进食碳水化合物,占51.0%;其次是进食水果糖,占43.0%;进食水果占21.1%,口服葡萄糖仅占17.4%,不处理低血糖者占4.0%,见图3。

图1 近3个月低血糖发生类型特点
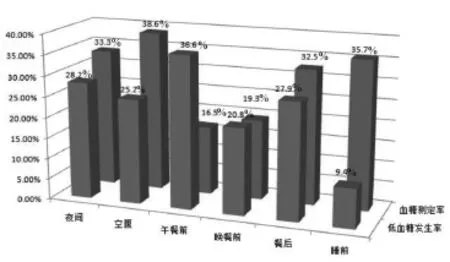
图2 低血糖发生时间特点

图3 低血糖处理方式特点
3 讨论
UKPDS、DCCT、ADVANCE等大型临床研究均证实强化控制血糖达标能减少糖尿病大血管、微血管并发症的发生[9-11]。但在追求及关注血糖达标的同时,ACCORD研究因强化降糖组的死亡率增加20%而提前终止了试验,其中强化降糖组低血糖发生率比常规降糖组高3倍,为我们敲响了低血糖的警钟[12]。本研究通过对成都市城乡结合部2型糖尿病患者的问卷调查发现,该人群低血糖发生率高,有69.8%的2型糖尿病患者发生过低血糖症状,发生低血糖症状时仅有30.5%的患者测定血糖。近3个月,有48.1%的研究对象发生可疑症状低血糖,而症状性低血糖仅占35.3%,与Williams等[3]的研究结果一致:他们通过电子邮件调查了813例2型糖尿病患者,发现71%的调查对象经历过低血糖症状,而仅有28%的人被证实有低血糖症。国内Bi等[7]对住院患者低血糖发生率的研究发现,有46%的患者发生症状性低血糖,他们的研究针对住院患者,强化降糖及血糖监测频率高,可以导致更多低血糖发生及被发现,因而症状性低血糖发生率更高。同时研究发现低血糖最常发生于午餐前(28.6%),其次为夜间(14.9%),与本研究结果一致。虽然本研究发现午餐前最易发生低血糖,但能够及时测定血糖者却最少(16.5%),提示患者对午餐前低血糖缺乏重视,而更关注夜间、空腹、睡前低血糖发作。
低血糖处理方式中最常用的为进食碳水化合物,占51.0%;其次是进食水果糖,占43.0%;口服葡萄糖仅占17.4%,低于Coats等[13]的研究,他们发现有40.4%的患者口服葡萄糖来纠正低血糖。本研究中虽然碳水化合物为处理低血糖的主要方法,但多为饼干(尤其是苏打饼干)、面包、馒头等作用时间较长、起效偏慢的碳水化合物。英国糖尿病协会2013年成人糖尿病低血糖的住院管理指南[14]中指出,处理低血糖应选择15~20 g快速起效的碳水化合物,比如90~120 ml葡萄适饮料、5~7片得力素葡萄糖、150~200 ml纯果汁、3~4茶匙方糖溶解于水中。在上述初始处理后若复测血糖高于4.0 mmol/L,才给予作用时间长的碳水化合物,如两块饼干、一片吐司面包、200~300 ml牛奶等。由此可见,本研究人群不能快速处理低血糖,早期低血糖处理不充分。研究指出,早期不能充分处理低血糖者有57%的可能会处于持续低血糖状态,而充分处理者则有30%可能会处于持续低血糖状态[15]。持续低血糖状态会刺激患者继续进食,进食大量作用时间长的碳水化合物可能导致低血糖后的人为血糖升高,影响血糖控制。
英国糖尿病协会2013年成人糖尿病低血糖的住院管理指南推荐[14],初始低血糖处理后需在10~15 min复测血糖以判断低血糖是否纠正。而本研究仅有8.3%的研究对象复测血糖。糖尿患者存在低血糖的反馈机制缺陷,包括内源性胰岛素分泌不随血糖下降而减少、胰高糖素反应缺陷、自主神经反应缺陷,上述机制被统称为低血糖相关自主神经衰竭(Hypoglycemia-associated autonomic failure,HAAF)[2]。HAAF多由反复低血糖发作引起[16],会进一步引起感知低血糖的能力缺失,因而糖尿患者需及时复测血糖来判断低血糖是否已纠正及纠正的程度,防止低血糖的过度处理,造成血糖波动。
本研究发现发生低血糖组的血糖监测频率要高于未发生低血糖组,可能的原因有:(1)发生低血糖时的各种不适会导致焦虑和恐惧情绪,患者会相应增加血糖监测频率;(2)血糖监测频率高的组可能会发现更多的低血糖;(3)低血糖组的胰岛素使用率更高,需要频繁监测血糖,血糖监测频率与低血糖的关系,可能与使用胰岛素有关。低血糖组的糖化血红蛋白水平低于未发生低血糖组[(8.3%±2.1%)vs(9.2%±2.5%),P= 0.000],与国内关于1型糖尿病严重低血糖发生风险的研究结果一致[8]。不过在不同人群中,血糖控制差者严重低血糖发病率并不一定就低;一项亚太地区多中心研究发现某些国家如澳大利亚1型糖尿病患者平均糖化血红蛋白较低,同时严重低血糖发病率也较低[17],表明改善血糖控制和减少严重低血糖并不矛盾。
本研究尚有以下不足之处:(1)本研究为横断面研究,无法计算出低血糖的人年发生率;(2)通过询问患者来调查低血糖的发生,可能产生主观偏倚,可能包含部分假性低血糖。但研究表明[18],以健康生命质量评分代表患者生活质量,自我报告的低血糖发生频率与生活质量显著相关,可疑症状性低血糖发生率越高,生活质量越差,而在症状性低血糖却未发现与生活质量的相关关系。
综上所述,城乡结合部居民2型糖尿患者低血糖发生率高,午餐前最易发生低血糖,应加强低血糖发生时的血糖测定及处理后复测血糖。
[1]UK Hypoglycemia Study Group.Risk of hypoglycemia in types 1 and 2 diabetes:effects of treatment modalities and their duration[J]. Diabetologia,2007,50(6):1140-1147.
[2]Seaquist ER,Anderson J,Childs B,et al.Hypoglycemia and diabetes:a report of a workgroup of the American Diabetes Association and The Endocrine Society[J].J Clin Endocrinol Metab,2013,98 (5):1845-1859.
[3]Williams SA,Shi L,Brenneman SK,et al.The burden of hypoglycemia on healthcare utilization,costs,and quality of life among type 2 diabetes mellitus patients[J].J Diabetes Complications,2012,26(5): 399-406.
[4]Zoungas S,Patel A,Chalmers J,et al.Severe hypoglycemia and risk of vascular events and death.ADVANCE Collaborative Group[J].N Engl J Med,2010,363(15):1410-1418.
[5]McCoy RG,Van Houten HK,Ziegenfuss JY,et al.Increased mortality of patients with diabetes reporting severe hypoglycemia[J].Diabetes Care,2012,35(9):1897-1900.
[6]Cryer PE,Davis SN,Shamoon H.Hypoglycemia in diabetes[J].Diabetes Care,2003,26(6):1902-1912.
[7]Bi Y,Yan J,Tang W,et al.Prevalence of hypoglycemia identified by intensive bedside glucose monitoring among hospitalized patients with diabetes mellitus[J].J Diabetes,2013,5(3):300-301.
[8]李津,杨黛稚,林少达,等.广东省1型糖尿病严重低血糖发病率及危险因素分析[J].广东医学,2012,33(18):2718-2721.
[9]Stratton IM,Adler AI,Neil HA,et al.Association of glycaemia with macrovascular and microvascular complications of type 2 diabetes (UKPDS 35):prospective observational study[J].BMJ,2000,321 (7258):405-412.
[10]The Diabetes Control and Complications Trial Research Group.The effect of intensive treatment of diabetes on the development and progression of long-term complications in insulin-dependent diabetes mellitus[J].N Engl J Med,1993,329(14):977-986.
[11]The ADVANCE Collaborative Group.Intensive blood glucose control and vascular outcomes in patients with Type 2 diabetes[J].N Engl J Med,2008,358(24):2560-2572.
[12]Action to Control Cardiovascular Risk in Diabetes Study Group,HC Gerstein,ME Miller,et al.Effects of intensive glucose lowering in type 2 diabetes[J].N Engl J Med,2008,358(24):2545-2459.
[13]Coats A,Marshall D.Inpatient hypoglycaemia:a study of nursing management[J].Nurs Prax NZ,2013,29(2):15-24.
[14]JBDS.The Hospital Management ofHypoglycaemia in Adults with-Diabetes Mellitus[EB/OL].http://www.diabetologists-abcd.org.uk/ JBDS/JBDS.htm,2013,9.
[15]Larsen T,Banck-Petersen P,Due-Andersen R,et al.Effect of carbohydrate treatment on mild symptomatic hypoglycaemia,assessed by continuous glucose monitoring[J].European Diabetes Nursing, 2006,3:143-146.
[16]Cryer PE.The barrier of hypoglycemia in diabetes[J].Diabetes, 2008,57:3169-3176.
[17]Craig ME,Jones TW,Silink M,et al.Diabetes care,glycemic control,and complications in children with type 1 diabetes from Asia and the Western Pacific Region[J].J Diabetes Complications,2007, 21(5):280-287.
[18]Gilet H,Gruenberger JB,Bader G,et al.Demonstrating the burden of hypoglycemia on patients’quality of life in diabetes clinical trials: measurement considerations for hypoglycemia[J].Value Health, 2012,15(8):1036-1041.
Investigation and analysis of hypoglycemia among patients with type 2 diabetes mellitus in rural-urban fringezone.
ZHOU Hong,ZHONG Li,LUO Hong,LI Yue,ZENG Zheng-hong.Department of Endocrinology and Metabolism,the First People’s Hospital of Longquanyi District of Chengdu,Chengdu 610100,Sichuan,CHINA
ObjectiveTo investigate the incidence of hypoglycemia among patients with type 2 diabetes mellitus(T2DM)in rural-urban fringe zone.MethodsA total of 453 outpatients from rural-urban fringe zone,who were diagnosed as T2DM in the First People′s Hospital of Longquanyi District of Chengdu from Nov.2014 to Feb.2015,were enrolled in the study.The general clinical data were collected,and questionnaire regarding hypoglycemia were applied. Fasting blood glucose(FBG)and glycosylated hemoglobin(HbA1c)were tested.ResultsAmong the 453 respondents, 316(69.8%)reported experiencing hypoglycemia related to diabetes,with 91(30.5%)of them confirmed by low blood glucose levels.The incidences of probable symptomatic hypoglycemia,documented symptomatic hypoglycemia,asymptomatic hypoglycemia and severe hypoglycemia were 48.1%,35.3%,13.8%and 2.8%,respectively.Most of the hypoglycemic episodes occurred before lunch(36.6%),followed by night-time(28.2%),postprandial(27.9%),fasting(25.2%), before dinner(20.8%),and bedtime(9.4%).When typical symptoms of hypoglycemia occurred before lunch,only 16.5%patients measured blood glucose to confirm symptomatic hypoglycemia.The common treatments after hypoglycemia were taking carbohydrates(50.1%),fruit sugar(43.0%),and glucose(17.4%).Only 38(12.8%)cases re-tested capillary blood glucose 15 minutes later to confirm resolution of hypoglycemia.ConclusionThe incidence of hypoglycemia is high in T2DM patients from rural-urban fringe zone.Hypoglycemic events are more likely to occur before lunch. When typical symptoms of hypoglycemia occur,blood glucose measurements and re-testing after the treatment of hypoglycemia are needed.
Rural-urban fringe zone;Type 2 diabetes mellitus;Hypoglycemia;Investigation
R587.1
D
1003—6350(2016)02—0315—04
10.3969/j.issn.1003-6350.2016.02.051
2015-08-24)
四川省成都市卫生局科研课题(编号:2014119)
周虹。E-mail:zhou_hong_2006@163.com
