加强抗菌药物管理对产超广谱β-内酰胺酶肺炎克雷伯菌耐药性的影响
2016-03-06唐景云秦晓林
唐景云,秦晓林
(1.深圳市坪山新区人民医院检验科,广东 深圳 518118;2.深圳市妇幼保健院检验科,广东 深圳 518017)
加强抗菌药物管理对产超广谱β-内酰胺酶肺炎克雷伯菌耐药性的影响
唐景云1,秦晓林2
(1.深圳市坪山新区人民医院检验科,广东 深圳 518118;2.深圳市妇幼保健院检验科,广东 深圳 518017)
目的 探讨临床科室加强抗菌药物管理后对产超广谱β-内酰胺酶肺炎克雷伯菌耐药性的影响,为合理使用抗菌药物提供指导。方法我院2013年4月至2015年4月期间临床科室通过采用综合干预措施以促进临床抗菌药物的合理使用,具体包括充分发挥临床药师在抗菌药物使用管理方面的作用和采用分级管理制度等;此外,临床科室通过定期对临床产超广谱β-内酰胺酶(ESBLs)肺炎克雷伯菌(KPN)的耐药情况进行分析以确定有效的抗菌药物使用品种。结果临床部分科室采用综合干预措施之后,抗生素使用率由87.3%下降至74.4%,其中限制使用级抗生素的使用率呈现上升趋势,而非限制使用级和特殊使用级的使用率呈现下降趋势;2013年4月至2015年4月两年期间共检出KPN 3 156株,其中产ESBLs菌株682株,2013-2014年的阳性检出率为26.8%(368/1 371),2014-2015年的阳性检出率为17.6%(314/1 785);此外,2013-2014年亚胺培南、美罗培南对产ESBLs KPN的耐药率分别为1.09%(4/368)和0.54%(2/368),2014-2015年两药的耐药率均下降至0%;而对哌拉西林/他唑巴坦、阿米卡星、头孢曲松、头孢他啶、头孢噻肟、氨曲南、呋喃妥因、左旋氧氟沙星和复方新诺明的耐药率也呈下降趋势,但是效果不如亚胺培南和美罗培南显著。结论临床科室通过加强抗菌药物管理后可以明显降低产超广谱β-内酰胺酶肺炎克雷伯菌的耐药性,促进抗菌药物的合理使用,从而提高药物的治疗效果。
抗生素;产超广谱β-内酰胺酶;肺炎克雷伯菌;耐药性
肺炎克雷伯菌(Klebsiella pneumoniae,KPN)属于肠杆菌科革兰阴性菌,兼性厌氧,是医院感染和社区获得性感染的主要条件致病菌[1]。近年来,由于临床抗菌药物大量和不合理应用于感染性疾病中,导致KPN的耐药性越来越严重,其中产超广谱β-内酰胺酶菌株的KPN增加尤其明显,给临床治疗造成极大困难[2-3]。此外,β-内酰胺酶(ESBLs)能够在同种或异种菌之间进行传递,导致医院感染的暴发流行,给医院感染的控制带来严峻挑战[4]。本院临床科室通过加强抗菌药物管理以期降低产超广谱β-内酰胺酶肺炎克雷伯菌的耐药性,效果令人满意,现将结果报道如下:
1 资料与方法
1.1 肺炎克雷伯菌株来源与鉴定 收集2013年 4月至2015年4月我院各科室住院患者送检各类标本,主要为尿液、血液、痰液、咽拭子和分泌物标本,共检出KPN3 156株。细菌鉴定及药敏试验在VITEK-II细菌测定系统中进行,通过双纸片协同试验和表型确证试验确定产ESBLs菌株,质控菌株为肺炎克雷伯菌(ATCC70603)购自中国药品生物制品检定所,药敏纸片和MH琼脂购自英国OXoid公司。
1.2 抗菌药物临床使用管理方法 为了使临床使用抗菌药物更趋于合理化,部分科室实行临床药师深入临床开展抗菌药物合理用药指导工作,具体包括临床药师参与查房、会诊和疑难感染病例治疗方案的讨论等药学服务。此外,通过编写《药讯》给临床各科室提供每季度的抗菌药物使用情况和耐药性情况。医院通过提供岗前培训、举办讲座和学习班等方式对全院医务人员普及合理使用抗菌药物的理念,以期提高医院抗菌药物治疗水平。
1.3 抗生素分级管理方法 依据抗生素的疗效、安全性和细菌对药物的耐药性等因素,将抗生素分为三个等级进行管理,具体分为以下三种:①非限制使用级:即通过长期临床实践证明此类抗生素对细菌的耐药性影响小,安全有效且价格便宜;②限制使用级:即通过长期临床实践证明此类抗生素对细菌的耐药性影响较大,安全有限且价格偏高;③特殊使用级:即通过长期临床实践证明此类抗生素不良反应明显或严重,或新上市、疗效和安全性方面的临床资料较少,或药品价格相当昂贵。依据拟定的三级管理原则和我院的具体用药情况实施分级管理,并组织各科室临床医师和药师参加培训,掌握管理办法,此外,通过强化处方点评制度和监督检查合理使用抗生素力度以提高医院抗菌药物治疗水平。
1.4 统计学方法 临床病例主要采用回顾性分析的方法,药敏检测数据在WHONET5.6软件中进行统计,采用SPSS17.0软件进行统计学分析,组间比较采用χ2检验,P<0.05表示差异具有统计学意义。
2 结 果
2.1 抗生素分级管理的实施效果 临床部分科室采用综合干预措施之后抗生素使用率由2013-2014年间的87.3%下降至2014-2015年的74.4%,其中限制使用级抗生素的使用率呈现上升趋势,而非限制使用级和特殊使用级的使用率均呈现下降趋势,见表1。
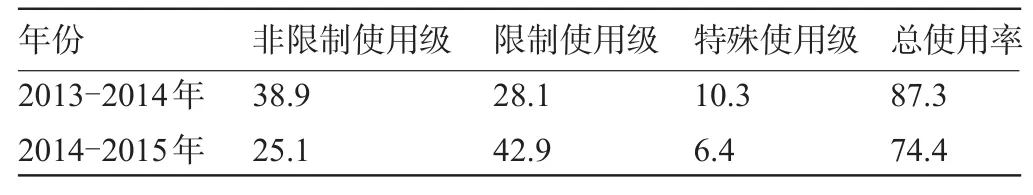
表1 实行抗生素分级管理后抗生素使用情况(%)
2.2 产ESBLs的KPN检出率及来源 2013年4月至2015年4月两年期间共检出KPN 3 156株,其中产ESBLs菌株682株,2013-2014年的阳性检出率为26.8%(368/1 371),产ESBLs菌株主要来源于呼吸道和尿液标本;2014-2015年的阳性检出率为17.6% (314/1 785),与2013-2014年比较,相应的阳性检出率均明显降低,差异有统计学意义(P<0.05),见表2。
2.3 产ESBLs菌株和非产ESBLs菌株对11种抗生素的耐药情况 2013-2014年亚胺培南、美罗培南的对产ESBLs KPN的耐药率分别为1.09%和0.54%, 2014-2015年两药的耐药率均下降至0;而对哌拉西林/他唑巴坦、阿米卡星、头孢曲松、头孢他啶、头孢噻肟、氨曲南、呋喃妥因、左旋氧氟沙星和复方新诺明的耐药率也呈下降趋势,见表3。

表2 2013-2015年KPN及产ESBLs KPN的检出率
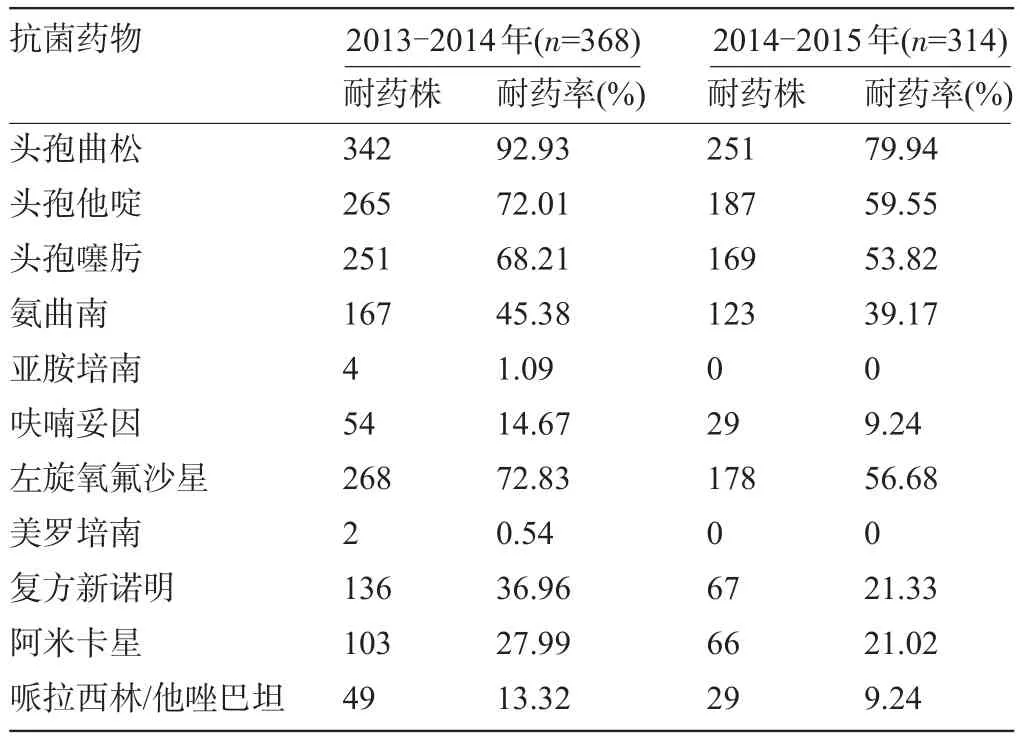
表3 产ESBLs菌株和非产ESBL菌株对11种抗生素的耐药情况
3 讨 论
感染性疾病是目前医疗领域密切关注的疾病类型,而随着医疗技术的不断发展,尤其是广谱抗生素在临床的广泛使用,导致某些正常菌群和条件致病菌逐渐代替传统致病菌而成为主要病原菌[5]。肺炎克雷伯菌(KPN)是医院感染和社区获得性感染的主要致病菌,和大肠埃希菌一起成为最容易产生ESBLs的菌种[6]。近年来,肺炎克雷伯菌在我院的检出率一直位居前三,而产ESBLs KPN的数量明显增多,此外,第三代头孢菌素、激素以及机械通气和导管技术的广泛应用导致产ESBLs KPN的感染率提高[7-8]。研究显示,ESBLs的特点主要包括以下几个方面:①主要由肺炎克雷伯菌属和大肠埃希菌等肠杆菌科菌属产生,此外,铜绿假单胞菌也可产生;②正常情况下可被如克拉维酸、舒巴坦等β-内酰胺酶抑制剂所抑制;③临床上对包括青霉素和头孢菌素类等β-内酰胺类药物耐药,而对碳青霉烯类和头霉烯类药物敏感[9-10]。在本项研究中,我们从表3中也可以发现近两年头孢曲松、头孢他啶和头孢噻肟的耐药率较高。
为了尽可能降低我院产ESBLs KPN对抗菌药物的耐药率,我院于2013年4月至2015年4月期间采用一系列综合干预措施以促进临床抗菌药物的合理使用。此外,临床科室还通过定期对临床产超广谱β-内酰胺酶(ESBLs)肺炎克雷伯菌(KPN)的耐药情况进行分析以确定有效的抗菌药物使用品种。结果发现临床部分科室采用综合干预措施之后抗生素使用率呈下降趋势,并且产ESBLs菌株的检出率也明显降低。本项研究结果还显示,采用综合干预措施之后哌拉西林/他唑巴坦、阿米卡星、头孢曲松、头孢他啶、头孢噻肟、氨曲南、呋喃妥因、左旋氧氟沙星和复方新诺明的耐药率也呈下降趋势,而亚胺培南和美罗培南的耐药率已降至0,因此,对于我院易检出产ESBLs KPN的疾病如肺部感染、慢性阻塞性肺疾病急性加重期和吸入性肺炎等应首选亚胺培南和美罗培南等药敏试验显示敏感的药物。所有结果表明对我院使用频率高的抗生素类药物实施三级分类管理制度和充分发挥临床药师在抗菌药物使用管理方面的作用能够降低不合理用药的比例,防止临床医师越权开具抗生素和不合理的联合用药以及剂量问题等,从而促进我院抗生素药物的合理使用。
综上所述,我院临床科室通过加强抗菌药物管理后可以明显降低产超广谱β-内酰胺酶肺炎克雷伯菌的耐药性,促进抗菌药物的合理使用,从而提高药物的治疗效果。
[1]Munoz-Price LS,Poirel L,Bonomo RA,et al.Clinical epidemiology of the global expansion of Klebsiella pneumoniae carbapenemases[J]. Lancet Infect Dis,2013,13(9):785-796.
[2] Jean SS,Hsueh PR.Spread of Klebsiella pneumoniae carbapenemase-2-producing Klebsiella pneumoniae clones inAsia[J].Future Microbiology,2014,9(3):273-275.
[3]安宁,王莉.126例产超广谱β-内酰胺酶肺炎克雷伯菌耐药分析[J].中国中医药咨讯,2011,3(14):96.
[4]彭立新,龙一成,张茂好.儿科产超广谱β-内酰胺酶肺炎克雷伯菌感染现状及耐药性分析[J].中国基层医药,2012,19(19):547-549.
[5]胡付品,朱德妹,汪复.2013年中国CHINET细菌耐药性监测[J].中国感染与化疗杂志,2014,8(5):365-374.
[6]沈旸,涂厉标,李旭梅.产超广谱β-内酰胺酶肺炎克雷伯菌与大肠埃希菌耐药性分析[J].中国现代应用药学,2013,4(4):429-433.
[7]周丽燕,洪滟,蒋晓梅.产超广谱β-内酰胺酶肺炎克雷伯菌耐药性分析[J].临床合理用药杂志,2014,22(13):80-81.
[8]朱鸿,崔海洋,王茁.肺炎克雷伯菌395例产超广谱β-内酰胺酶阳性率及耐药性分析[J].基层医学论坛,2013,12(07):933-935.
[9]水永珍,同重湘,王世军.112例产超广谱β-内酰胺酶肺炎克雷伯菌的检测与耐药性分析[J].甘肃医药,2015,34(6):435-438.
[10]刘淑芬,张红香,孙成俊.痰液及尿液中产超广谱β-内酰胺酶肺炎克雷伯菌的耐药性分析[J].当代医学,2014,32(27):47-48.
Effect of strengthening management of antimicrobial agents on the drug resistance of extended-spectrum β-lactamases(ESBLs)-producing Klebsiella pneumoniae.
TANG Jing-yun1,QIN Xiao-lin2.1.Department of Clinical Laboratory,Pingshan New District People's Hospital of Shenzhen,Shenzhen 518118,Guangdong,CHINA;2.Department of Clinical Laboratory,Shenzhen Maternity and Child Healthcare Hospital,Shenzhen 518017,Guangdong,CHINA
ObjectiveTo explore the effect of strengthening management of antimicrobial agents on the drug resistance of extended-spectrum β-lactamases(ESBLs)-producing Klebsiella pneumoniae,and to provide guidance for rational use of antibiotics.MethodsThe clinical departments in our hospital adopted comprehensive intervention measures from April 2013 to April 2015 to promote the rational use of clinical antibiotics,including giving full play of clinical pharmacists in the use of antimicrobial agents and adopting the use of hierarchical management system.In addition, the clinical departments analyzed the drug resistance characteristics of ESBLs-producing Klebsiella pneumoniae periodically to find out the most effective antimicrobial drugs and helped provide guidance for rational use of antimicrobial agents.ResultsAfter the implement of comprehensive intervention measures,the use rate of antibiotics decreased from 87.3%to 74.4%,with the use rate of restricted antibiotics increased,the use rate of the non-restricted antibiotics and antibiotics for special use declined.A total of 3 156 strains of Klebsiella pneumoniae were isolated from April 2013 to April 2015,including 682 strains of ESBLs-producing Klebsiella pneumoniae,with the isolation rate of 26.8%(368/1 371) in 2013-2014 and 17.6%(314/1 785)in 2014-2015.The drug resistance rate of the ESBLs-producing Klebsiella pneumoniae from 2013 to 2014 to imipenem and meropenem was 1.09%(4/368)and 0.54%(2/368)respectively,and both decreased to 0%from 2014 to 2015,showing a downward trend.The drug resistance rate of the ESBLs-producing Klebsiella pneumoniae to piperacillin piperacillin/he tazobactam,amikacin,ceftriaxone,efotaxime ceftazidime,cefotaxime cefotaxime,aztreonam and nitrofurantoin,levofloxacin and SMZ-TMP also showed a downward trend,but less significant than those of imipenem and meropenem.ConclusionThe drug resistance characteristics of ESBLs-producing Klebsiella pneumoniae can be significantly reduced through strengthening the management of antimicrobial agents by clinical departments,and it also can promote the rational use of antibiotics,so as to improve the therapeutic effect of drugs.
Antibiotics;Extended-spectrum β-lactamases;Klebsiella pneumoniae;Drug resistance
R978.5
A
1003—6350(2016)05—0753—03
10.3969/j.issn.1003-6350.2016.05.023
2015-11-05)
广东省深圳市坪山新区卫生系统科研资助项目(编号:201428)
唐景云。E-mail:3298551726@qq.com
