腰大池引流降低动脉瘤性蛛网膜下腔出血后分流依赖性脑积水影响因素分析
2016-03-01杜海平庞传金
杜海平 庞传金
山东省红十字会单县东大医院神经外科 单县 274300
腰大池引流降低动脉瘤性蛛网膜下腔出血后分流依赖性脑积水影响因素分析
杜海平庞传金
山东省红十字会单县东大医院神经外科单县274300
【摘要】目的探讨动脉瘤性蛛网膜下腔出血术后分流依赖性脑积水发生情况及影响因素,旨在为改善动脉瘤性蛛网膜下腔出血患者预后提供参考依据。方法选择我院2010-04—2014-04收治的205例动脉瘤性蛛网膜下腔出血为观察对象,患者均给予腰大池引流术,采用自编问卷系统收集患者临床资料,采用描述性分析和二分类Logistic回归分析找出动脉瘤性蛛网膜下腔出血术后分流依赖性脑积水情况及影响因素。结果动脉瘤性蛛网膜下腔出血分流依赖性脑积水率为26.31%。多因素Logistic回归分析发现,年龄大(β=0.52,OR=1.68)、入院时Hunt-Hess分级高(β=1.86,OR=6.45)、入院时Fisher分级高(β=1.96,OR=7.10)、后循环动脉瘤破裂(β=0.67,OR=1.96)、脑室内出血(β=1.68,OR=5.39)、平均每日脑脊液引流量大(β=0.76,OR=2.14)是分流依赖性脑积水的危险因素。结论动脉瘤性蛛网膜下腔出血分流依赖性脑积水率仍较高,继发因素受多方面原因影响,应采取针对性的预防干预措施降低动脉瘤性蛛网膜下腔出血分流依赖性脑积水发生率,改善患者的预后。
【关键词】动脉瘤性蛛网膜下腔出血;分流依赖性脑积水;影响因素;横断面调查
蛛网膜下腔出血是最常见的出血性脑血管病类型之一,占20%,易引起高血压、脑血管痉挛、脑积水等,给蛛网膜下腔出血治疗带来新的挑战[1-2]。其中,分流依赖性脑积水是动脉瘤性蛛网膜下腔出血患者最常见的并发症之一,治疗上,腰大池引流术能够显著降低分流依赖性脑积水的发生率,一旦发生分流依赖性脑积水则对患者预后产生重大影响[3-4]。本次研究采用自编问卷系统收集我院2010-04—2014-04收治的205例动脉瘤性蛛网膜下腔出血的临床资料,旨在为改善动脉瘤性蛛网膜下腔出血患者预后提供参考依据,现报告如下。
1资料与方法
1.1一般资料选择我院2010-04—2014-04收治的205例动脉瘤性蛛网膜下腔出血为观察对象。纳入标准:(1)行头颅CT、CT血管造影或(和)全脑血管造影证实为动脉瘤性蛛网膜下腔出血;(2)发生动脉瘤性蛛网膜下腔出血后72 h内入院实施夹闭或栓塞治疗;(3)患者均愿意参加本次研究,配合调查医师完成问卷调查;(3)患者知情同意,并签署知情同意书。排除标准:(1)脑室出血、硬膜外或硬膜下血管破裂等其他原因所致蛛网膜下腔出血;(2)合并精神分裂症、分裂情感性精神病、偏执性精神障碍、双相障碍、抑郁症等精神疾病,无法承担民事行为能力;(4)无法完成问卷调查。男108例,女97例;年龄26~68(51.32±9.49)周。
1.2方法
1.2.1调查方法:笔者查阅大量参考文献[5-7]后制定自编问卷,并将其应用于205例动脉瘤性蛛网膜下腔出血患者临床资料的收集。调查员来自我院自愿报名参加的住院一线临床医师,在住院一线临床医师开始进行问卷调查前,先组织住院一线临床医师进行培训,并于培训结束时进行临床一致性检验。调查进行时,使用统一指导语。
1.2.2调查内容:包括性别、年龄、入院时Hunt-Hess分级、Fisher分级、动脉瘤破裂部位(前循环破裂与后循环破裂)、脑室内出血、脑血管痉挛(用TCD监测大脑中动脉平均流速,确定脑血管痉挛)、治疗手段(夹闭治疗与栓塞治疗)、平均每日脑脊液引流量等。
1.3分流依赖性脑积水评价方法符合以下条件诊断为分流依赖性脑积水:(1)有临床症状,如认知障碍、记忆障碍、步态不稳、尿失禁、高颅压征等;(2)动脉瘤性蛛网膜下腔出血14 d后头颅CT示脑积水;(3)可施行永久性脑脊液分流术。
1.4统计学方法采用SPSS 19.0软件包对数据进行分析,计数资料采用绝对值或构成比表示,计量资料采用均数±标准差表示,单因素分析采用t检验或2检验,多因素分析则采用二分类Logistic回归分析方法,α入=0.05,α出=0.10。
2结果
2.1动脉瘤性蛛网膜下腔出血分流依赖性脑积水发生情况在205例动脉瘤性蛛网膜下腔出血中54例出现分流依赖性脑积水,分流依赖性脑积水几率为26.31%。
2.2分流依赖性脑积水单因素分析见表1。年龄≥65岁、入院时Hunt-Hess分级Ⅲ级、入院时Fisher分级Ⅳ级、后循环破裂、脑室内出血、夹闭治疗的动脉瘤性蛛网膜下腔出血患者发生分流依赖性脑积水的几率大大增加,差异有统计学意义(P<0.05),平均每日脑脊液引流量250~300 mL的动脉瘤性蛛网膜下腔出血患者发生分流依赖性脑积水的几率显著降低,差异有统计学意义(P<0.05)。
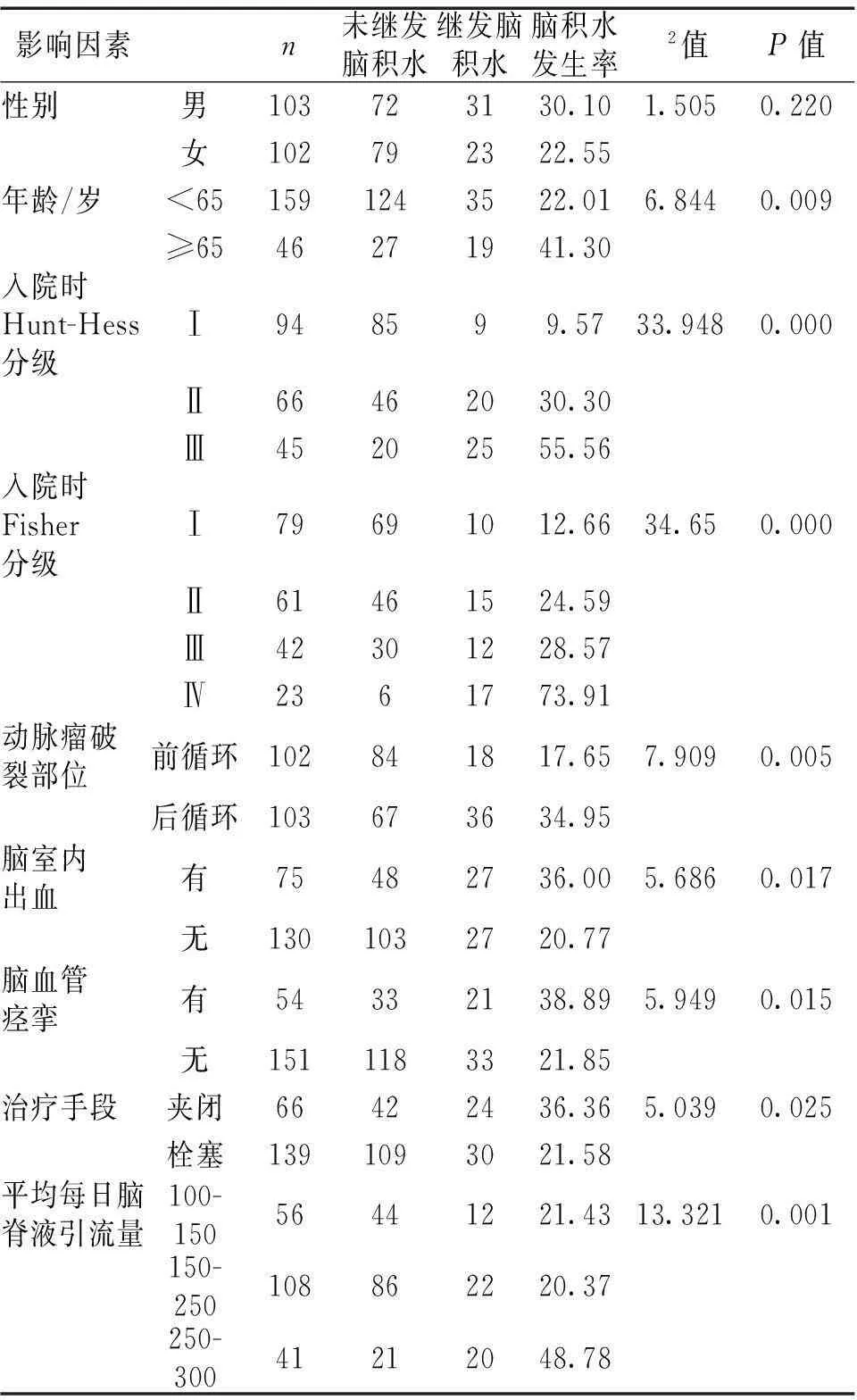
表1 分流依赖性脑积水单因素分析
2.3分流依赖性脑积水多因素分析见表2。以动脉瘤性蛛网膜下腔出血有无分流依赖性脑积水(无脑积水=0,有脑积水=1)为因变量,以性别、年龄、入院时Hunt-Hess分级、Fisher分级、动脉瘤破裂部位、脑室内出血、脑血管痉挛、治疗手段、平均每日脑脊液引流量等为多因素分析的自变量,赋值后进行多因素Logistic回归分析,结果发现,年龄大、入院时Hunt-Hess分级高、入院时Fisher分级高、后循环动脉瘤破裂、脑室内出血、平均每日脑脊液引流量大是分流依赖性脑积水的危险因素。

表2 分流依赖性脑积水多因素分析
3讨论
蛛网膜下腔出血(SAH)是多种病因所致脑底部或脑及脊髓表面血管破裂的急性出血性脑血管病,血液直接流入蛛网膜下腔,又称原发性蛛网膜下腔出血,引起蛛网膜下腔出血的最常见原因是先天性颅内动脉瘤和血管畸形,严重威胁患者的身心健康[1-2]。其中,分流依赖性脑积水是动脉瘤性蛛网膜下腔出血患者最常见的并发症之一,发生率为6%~67%,因血性脑脊液刺激患者脑膜发生反应产生粘连,打破蛛网膜绒毛和基底池对脑脊液重吸收平衡,以致脑脊液循环被永久堵塞或重吸收功能被永久破坏,显著影响患者预后,甚至威胁患者生命[3-4]。既往研究报道,腰大池引流术能够显著降低分流依赖性脑积水的发生率,一旦发生对患者预后影响极大。为此,学者们和神经外科医师一直致力于探寻动脉瘤性蛛网膜下腔出血分流依赖性脑积水情况及影响因素,旨在为改善动脉瘤性蛛网膜下腔出血患者预后提供参考依据。
邵军等[6]研究发现,年龄是动脉瘤性蛛网膜下腔出血分流依赖性脑积水危险因素。究其原因可能与以下因素有关:患者年龄越大,蛛网膜下腔容纳越大,一旦蛛网膜下腔出血则患者能容纳较多蛛网膜下腔出血,再加上老年患者软脑膜往往纤维化,导致极易发生分流依赖性脑积水。笔者还发现,后循环动脉瘤破裂所致蛛网膜下腔出血患者分流依赖性脑积水发生几率大大增加。究其原因可能与以下因素有关:前循环动脉瘤破裂伴发脑室内出血相对较少,对患者脑脊液循环的影响较小,患者出现分流依赖性脑积水几率大大减小。
Hunt-Hess分级越差则分流依赖性脑积水发生率也大大增加,与既往研究结果一致[6]。因此,准确评估蛛网膜下腔出血患者入院时Hunt-Hess分级对于患者的治疗方案有重要的指导意义,对于Hunt-Hess分级Ⅲ患者来说,及早给予腰大池引流能够有效减少动脉瘤性蛛网膜下腔出血分流依赖性脑积水的发生,改善患者的预后。蛛网膜下腔出血出现局部血块或颅内或脑室出血患者发生分流依赖性脑积水几率大大增加,也就是入院时FisherⅢ级或FisherⅣ级患者发生分流依赖性脑积水几率大大增加,这与脑室出血或蛛网膜下腔出血引起患者脑脊液黏稠度增高致堵塞性脑积水形成、蛛网膜下腔变性和早期脑脊液循环异常等有关。
柯伟等[7]研究发现,蛛网膜下腔出血患者每日脑脊液引流量控制在100~300 mL,每日脑脊液引流量>300 mL容易造成蛛网膜下腔塌陷、脑疝等严重后果。蛛网膜下腔出血患者每日引流过多过快则容易导致患者颅内压偏低时脑脊液分泌增多,吸收减少,进而患者可能诱发脑积水及低颅压综合征等并发症;如果过少干预蛛网膜下腔出血患者引流速度或控制的速度过慢则会引起患者脑脊液澄清时间延长,拔管时间延后而大大增加颅内感染等风险。为此,本研究观察100~150 mL、150~250 mL和250~300 mL选择患者的分流依赖性脑积水发生的几率,结果发现:蛛网膜下腔出血患者每日脑脊液引流量控制在150~250 mL能够显著降低发生分流依赖性脑积水的几率。提示在日常工作中,我们要加强脑脊液引流量控制,尽量将每日脑脊液引流量控制在150~250 mL,减少脑脊液引流量控制在150~250 mL,改善患者预后。
综上所述,动脉瘤性蛛网膜下腔出血分流依赖性脑积水率仍较高,其继发因素受多方面原因影响,应采取针对性的预防干预措施降低动脉瘤性蛛网膜下腔出血分流依赖性脑积水发生几率,改善患者的预后。
4参考文献
[1]Ciurea AV,palade C,Voinescu D,et al.Subarachnoid hemorrhage and cerebral vasospasm- literature review[J].J Med Life,2013,6(2):120-125.
[2]Dalyai R,Chalouhi N,Theofanis T,et al.Subarachnoid hemorrhage with negative initial catheter angiography: a review of 254 cases evaluating patient clinical outcome and efficacy of short- and long-term repeat angiography[J].Neurosurgery,2013,72(4):646-652.
[3]Ding J,Guo Y,Tian H.The influence of decompressive craniectomy on the development of hydrocephalus: a review[J].Arq Neuropsiquiatr,2014,72(9):715-720.
[4]Erixon HO,Sorteberg A,Sorteberg W, et al.predictors of shunt dependency after aneurysmal subarachnoid hemorrhage: results of a single-center clinical trial[J].Acta Neurochir (Wien),2014,156(11):2 059-2 069.
[5]Bae IS,Yi HJ,Choi KS, et al.Comparison of Incidence and Risk Factors for Shunt-dependent Hydrocephalus in AneurysmalSubarachnoid Hemorrhage patients[J].J Cerebrovasc Endovasc Neurosurg,2014,16(2):78-84.
[6]邵军,陈高,胡华,等.动脉瘤性蛛网膜下腔出血患者腰大池引流减少脑积水发生影响因素分析[J].浙江大学学报:医学版,2014,56(1):72-77.
[7]柯伟,李文澜,邓小容.持续腰大池引流联合脑脊液置换治疗蛛网膜下腔出血的研究[J].现代医学,2013,41(1):38-40.
(收稿2015-01-13)
【中图分类号】R743.35
【文献标识码】A
【文章编号】1673-5110(2016)01-0044-03
