非小细胞肺癌手术淋巴结的清扫数目与术后胸腔引流量及预后的相关性
2016-02-26郭小龙唐胜军
郭小龙 唐胜军
作者单位:404000 重庆三峡中心医院
非小细胞肺癌手术淋巴结的清扫数目与术后胸腔引流量及预后的相关性
郭小龙唐胜军
作者单位:404000 重庆三峡中心医院
【摘要】目的 探讨非小细胞肺癌手术淋巴结清扫数目与术后胸腔引流量及预后的相关性。方法收集行开胸或胸腔镜肺叶切除并淋巴结清扫的非小细胞肺癌患者148例,并随机分为对照组(74例)和实验组(74例)。通过对比研究2组患者术中淋巴结清扫数目以及术后胸腔引流量的关系。结果2组患者在手术时间、术中出血量方面比较,差异具统计学意义(P<0.05);而在术后胸腔第1天引流量、术后胸腔总引流量、术后带管时间及术后住院时间上没有明显差异(P>0.05)。实验组清扫淋巴结总数多于对照组,两者差异具有统计学意义(P<0.05)。2组淋巴结转移率以及转移度比较无明显差异(P>0.05)。实验组术后肿瘤复发率为7.69%,相比于对照组术后肿瘤复发率10.26%,差异具有统计学意义(P<0.05);实验组术后肿瘤的转移率为11.54%,相对于对照组肿瘤转移率16.67%,差异具有统计学意义(P<0.05)。对照组和实验组患者在术后死亡率上差异没有统计学意义(P>0.05)。结论非小细胞肺癌手术的淋巴结清扫数目与术后胸腔引流量无明确的相关性,但淋巴结清扫数目关系到患者的肿瘤转移和复发,对患者的预后有积极作用。
【关键词】非小细胞肺癌;淋巴结清扫;术后引流量
(ThePracticalJournalofCancer,2016,31:076~078)
非小细胞肺癌(non-small cell lung cancer,NSCLC)占肺部原发恶性肿瘤的75%~80%,其主要的治疗方法为手术治疗,能接受手术的患者仅占1/3左右[1]。手术中对淋巴结的清扫情况对患者的预后发挥重要作用,因肺癌的主要转移途径为淋巴结转移,并且也是肺癌复发和转移的重要原因,所以对肺癌进行淋巴结清扫是行肺癌手术时的重要组成部分。术中淋巴结的清扫数目与肿瘤的类型及分期有关,但目前国内外对非小细胞肺癌的术中淋巴结的清扫数目没有统一的定论。关于肺癌手术方式也有不同意见,胡红军等[2]研究称与传统开胸手术相比,全胸腔镜下肺叶切除术及淋巴结清扫效果更好。而淋巴结清扫数目和手术方式影响患者术后生存期[3]。本研究通过对我院148例肺癌手术患者术中淋巴结清扫数目的对比研究,期望对临床治疗非小细胞肺癌的方法提供一些参考。
1 资料与方法
1.1 临床资料
收集2012年1月-2014年1月于我院胸外科行开胸或胸腔镜肺叶切除并淋巴结清扫的非小细胞肺癌患者148例,其中男性87例,女性61例,年龄39~74岁,平均年龄为(55.3±10.7)岁;其中ⅠA期31例,ⅠB期29例,ⅡA期33例,ⅡB期26例,ⅢA期29例。随机将148例患者分为对照组和实验组,每组74例。选取患者的标准为:①所有患者均未行放化疗;②肿瘤直径≤5 cm;③所有患者为周围型非小细胞肺癌;④肿瘤术后分期ⅠA~ⅢA。所有患者术后淋巴结标本数目有外科医师确认。
1.2 方法
征得所有患者及其家属的同意,签署知情同意书,选择合适的手术方式,并记录术后过程。记录内容包括手术时间、术中淋巴结清扫数目、术中出血量、术后胸腔引流量以及有无其他并发症等。
1.3 统计学分析
采用SPSS 13.0统计分析软件对所得数据进行分析,所得计量资料采用t检验,计数资料采用卡方检验,以P<0.05为差异具有统计学意义。
2结果
2.1 对照组和实验组术后情况对比分析
对照组和实验组均行肺叶切除并纵膈淋巴结清扫术,2组148例患者均无围手术期死亡,无严重围手术期并发症。2组患者在手术时间、术中出血量方面的差异具统计学意义(P<0.05);而术后胸腔第1天引流量、术后胸腔总引流量、术后带管时间及术后住院时间上没有明显差异,不具统计学意义(P>0.05)。见表1。
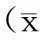
表1 对照组和实验组术后情况对比分析±s)
2.2 对照组和实验组淋巴结清扫情况对比分析
对照组清扫淋巴结总数为1 134枚,平均为(14.0±7.2)枚;实验组清扫淋巴结总数为1 352枚,平均为(19.3±9.5)枚,两者差异具有统计学意义(P<0.05)。对照组的淋巴结转移率以及转移度分别为7.40%和43.59%,而实验组的淋巴结转移率和转移度分别为7.90%和50.00%,两者相比较无明显差异,不具统计学意义(P>0.05)。见表2。
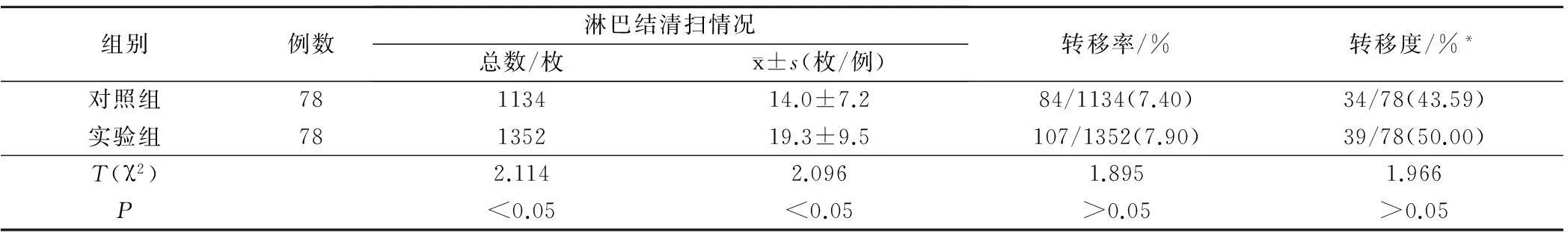
表2 对照组和实验组淋巴结清扫情况对比分析
* 为发生淋巴结转移的患者总数占总手术患者的百分数。
2.3 对照组和实验组术后情况对比分析
实验组术后肿瘤复发率为7.69%,相比于对照组术后肿瘤复发率10.26%,差异具有统计学意义(P<0.05);实验组术后肿瘤的转移率为11.54%,相对于对照组肿瘤转移率16.67%,差异具有统计学意义(P<0.05)。对照组和实验组患者在术后死亡率上没有差异,无统计学意义(P>0.05)。见表3。
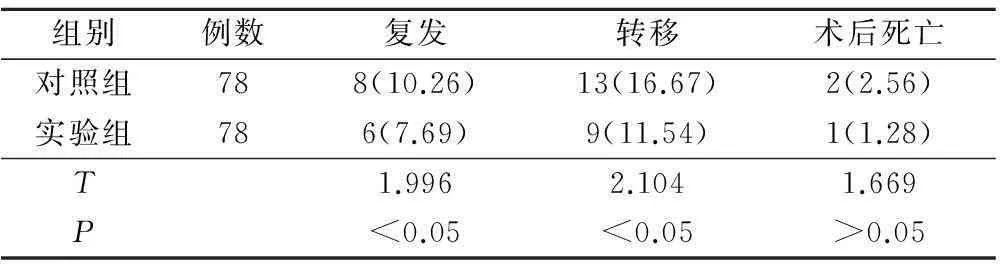
表3 对照组和实验组术后情况对比分析(例,%)
3 讨论
对非小细胞肺癌的手术治疗无论是传统的开胸术式还是新近的胸腔镜下肺叶切除术都以肺叶切除联合肺门纵膈淋巴结清扫为金标准,因淋巴结清扫有利于提高患者的预后生存。但是关于淋巴结清扫的数目国内外仍然存在异议,有报道称[4]淋巴结清扫数目与非小细胞肺癌患者的病理分期有关,且淋巴结的清扫数目影响了患者的预后。目前国内临床医生在实际手术过程中多选择行系统性纵膈淋巴结清扫[5-6],以期获得更好的临床治疗效果。本研究通过对比分析非小细胞肺癌手术淋巴结清扫数目与术后胸腔引流量的关系,以期对临床非小细胞肺癌淋巴结清扫提供一些参考。
对非小细胞肺癌的治疗手段主要为手术治疗,对比分析对照组和实验组术后情况,我们发现对照组和实验组均行肺叶切除并纵膈淋巴结清扫术,2组148例患者均无围手术期死亡,无严重围手术期并发症。2组患者在手术时间、术中出血量方面的差异具统计学意义(P<0.05);而术后胸腔第1天引流量、术后胸腔总引流量及术后住院时间上没有明显差异,不具统计学意义(P>0.05)。因为清扫的淋巴结数目增多,手术时间增长,术中出血量增多,这是合乎逻辑的。而Darling等[7-8]的研究也报道称清扫更多的淋巴结并不会增加术后并发症发生率或者术后住院时间。肺癌的预后与肺癌根治术中淋巴结的清扫有积极相关性[9],我们的研究中对照组清扫淋巴结总数为1 134枚,平均为(14.0±7.2)枚,实验组清扫淋巴结总数为1 352枚,平均为(19.3±9.5)枚,两者差异具有统计学意义(P<0.05)。2组术后胸腔总引流量分别为对照组
(1245.0±100.5)mL和实验组(1358.7±106.4)mL,差异不具统计学意义(P>0.05),术后带管时间分别为对照组(8.3±1.7)d和实验组(10.1±1.9)d,差异不具统计学意义(P>0.05)。因为影响患者术后胸腔引流量的因素很多,是一个综合因素的结果,包括手术时间、患者自身的因素等,所以单纯从肺癌手术中淋巴结的清扫数目难以确定两者间的关系。相比2组患者间的淋巴结转移率和转移度,我们发现对照组的肿瘤转移率以及转移度分别为7.40%和43.59%,而实验组的淋巴结转移率和转移度分别为7.90%和50.00%,两者相比较无明显差异,不具统计学意义(P>0.05)。非小细胞肺癌患者行肺癌根治术并淋巴结清扫术后,实验组术后肿瘤复发率为7.69%,相比于对照组术后肿瘤复发率10.26%,差异具有统计学意义(P<0.05);实验组术后肿瘤的转移率为11.54%,相对于对照组肿瘤转移率16.67%,差异具有统计学意义(P<0.05)。这说明淋巴结清扫程度直接关系到肿瘤的转移和复发,是直接关系患者预后的重要因素,淋巴结清扫数目作为独立预后因素影响非小细胞肺癌患者的预后。谢明然等[10]的研究称更多的淋巴结清扫数目可使患者获得更好的预期生存,张正华等的研究也表明即使是全胸腔镜下对非小细胞肺癌淋巴结清扫也要与开胸手术一样清扫淋巴结[11]。但对照组和实验组患者在术后死亡率上差异无统计学意义(P>0.05)。
综上所述,非小细胞肺癌手术的淋巴结清扫数目和术后胸腔引流量无明确的相关性,但淋巴结清扫数目关系到患者的肿瘤转移和复发,对患者的预后有积极作用。
参考文献
[1]Le Chevalier T.Adjuvant chemotherapy for resectable non-small-cell lung cancer: where is it going〔J〕.Ann Oncol,2010,21(Suppl 7):196-198.
[2]胡红军,张立国,王振华,等.全胸腔镜下肺叶切除术对非小细胞肺癌的疗效分析〔J〕.2013,29(12):1574-1576.
[3]魏起友,韩巴特尔,郭占林.非小细胞肺癌病人的术后随访研究〔J〕.内蒙古医科大学学报,2015,37(2):97-101.
[4]Cerfolio RJ,Bryant AS,Minnich DJ.Complete thoracic mediastinal lymphadenectomy leads to a higher rate of pathologically proven N2 disease in patients with non-small cell lung cancer〔J〕.Ann Thorac Surg,2012,94(3):902-906.
[5]Allen JW,Farooq A,O'Brien TF,et al.Quality of surgical resection for nonsmall cell lung cancer in a US metropolitan area〔J〕.Cancer,2011,117(1):134-142.
[6]Verhagen AF,Schoenmakers MC,Barendregt W,et al.Completeness of lung cancer surgery:is mediastinal dissection common practice〔J〕.Eur J Cardiothorac Surg,2012,41(4):834-838.
[7]Darling GE,Allen MS,Decker PA,et al.Randomized trial of mediastinal lymph node sampling versus complete lymphadenectomy during pulmonary resection in the patient with N0 or N1 (less than hilar) non-small cell carcinoma:results of the American College of Surgery Oncology Group Z0030 Trial〔J〕.J Thorac Cardiovasc Surg,2011,141(3):662-670.
[8]Howington JA,Blum MG,Chang AC,et al.Treatment of st-
age Ⅰ and Ⅱ non-small cell lung cancer:Diagnosis and management of lung cancer,3rd ed:American College of Chest Physicians evidence-based clinical practice guidelines〔J〕.Chest,2013,143(5 Suppl):e278S-e313S.
[9]D'Amico TA,Niland J,Mamet R,et al.Efficacy of mediastinallymph node dissection during lobectomy for lung cancer by thoracoscopy and thoracotomy〔J〕.Ann Thorac Surg,2011,92(1):226-231.
[10]谢明然,徐世斌,梅新宇,等.淋巴结清扫数目对无淋巴结转移非小细胞肺癌患者预后的影响〔J〕.中国肿瘤临床,2014,41(7):439-442.
[11]张正华,马冬青,徐美清,等.全胸腔镜下非小细胞肺癌淋巴结清扫的对比研究〔J〕.中国微创外科杂志,2013,13(3):211-214.
(编辑:甘艳)
Correlation between Non-small Cell Lung Cancer Lymph Node Dissection Number and Postoperative Chest Drainage and Prognosis
GUOXiaolong,TANGShengjun.ChongqingThreeGorgesCentralHospital,Chongqing,404000
【Abstract】ObjectiveTo investigate the correlation between non-small cell lung cancer lymph node dissection number and postoperative chest drainage and prognosis.Methods148 cases of non-small cell lung cancer patients treated with thoracotomy or VATS lobectomy and lymph node dissection were randomly divided into the control group (74 cases) and the experimental group (74 cases). Relationship between lymph node dissection number and postoperative chest drainage flow were compared.ResultsOperative time and blood loss between the 2 groups had statistically significant difference (P<0.05);while the first day after chest drainage,postoperative chest total flow,postoperative tube time and hospital stay had no significant difference(P>0.05).The total number of lymph node dissection in the experimental group was more than that of the control group,the difference was statistically significant (P<0.05).There was no significant difference in the rate of lymph node metastasis and transfer rate of the control group (P>0.05).In the experimental group,tumor recurrence rate was 7.69%,compared with the control group 10.26%,the difference was statistically significant (P<0.05);in the experimental group,tumor metastasis rate was 11.54%,compared to the control group 16.67%,the difference was statistically significant (P<0.05).There was no statistically significant difference between the 2 groups in the postoperative mortality (P>0.05).ConclusionNon-small cell lung cancer lymph node dissection number and postoperative chest drainage have no clear correlation,but lymph node dissection number is related to tumor metastasis and recurrence of patients,the prognosis of patients have a positive effect.
【Key words】Non-small cell lung cancer;Lymph node dissection;Postoperative drainage
中图分类号:R734.2
文献标识码:A
文章编号:1001-5930(2016)01-0076-03
DOI:10.3969/j.issn.1001-5930.2016.01.023
通讯作者:唐胜军
收稿日期(2015-03-03修回日期 2015-07-10)
