多学科团队(MDT)模式在头颈肿瘤综合治疗中的探索及意义*
2016-02-23朱桂全张石川蔡永聪王少新陈建超王朝晖李春华樊晋川郎锦义
朱桂全, 冯 梅, 张石川, 文 浩, 卢 进, 梅 开, 邹 江,任 静, 王 影, 王 薇, 蔡永聪, 王少新, 刘 坤, 陈建超,王朝晖, 李春华, 于 涛, 樊晋川, 郎锦义, 李 超△
(1.四川省肿瘤医院头颈外科, 成都 610041; 2.四川省肿瘤医院头颈部肿瘤放疗科, 成都 610041;3.四川省肿瘤医院头颈肿瘤内科, 成都 610041; 4.四川省肿瘤医院医务部, 成都 610041;5.四川省肿瘤医院影像科, 成都 610041; 6.四川省肿瘤医院病理科, 成都 610041)
多学科团队(MDT)模式在头颈肿瘤综合治疗中的探索及意义*
朱桂全1, 冯 梅2, 张石川2, 文 浩2, 卢 进3, 梅 开3, 邹 江4,任 静5, 王 影6, 王 薇1, 蔡永聪1, 王少新1, 刘 坤1, 陈建超1,王朝晖1, 李春华1, 于 涛1, 樊晋川1, 郎锦义2, 李 超1△
(1.四川省肿瘤医院头颈外科, 成都 610041; 2.四川省肿瘤医院头颈部肿瘤放疗科, 成都 610041;3.四川省肿瘤医院头颈肿瘤内科, 成都 610041; 4.四川省肿瘤医院医务部, 成都 610041;5.四川省肿瘤医院影像科, 成都 610041; 6.四川省肿瘤医院病理科, 成都 610041)
恶性肿瘤的治疗需要多学科共同参与制定针对患者的个体化方案,因此多学科团队(multidisciplinary team,MDT)模式在肿瘤治疗中被提出并在全球范围内广泛实践。我国MDT起步晚,缺乏统一的规范,各级医疗机构MDT水平差异较大。本文将以四川省肿瘤医院在MDT实践中的经验为例,阐述MDT在头颈肿瘤个体化治疗中的意义,提出MDT的组织模式,目前存在的问题及发展方向。目的在于促进MDT模式在头颈肿瘤综合治疗中的推广和成熟。
多学科团队; 头颈肿瘤; 综合治疗
目前,国内外绝大多数综合医院和肿瘤专科医院都是按照治疗手段划分科室,这样的分科体制有利于手术、放疗、化疗等专科的纵向发展。如外科方面,功能保全性手术[1]、微创技术[2-3]以及机器人手[4-5]等得到了较快发展。但是由于各种治疗手段自身的局限性,在此模式下可能引起肿瘤患者的诊断、分期不规范,综合治疗手段缺失等弊端。故部分医院开始探索以病种分科的新体系[6]。
在过去的30年中对于恶性肿瘤的诊断和治疗取得了巨大进展,由于在分子水平对恶性肿瘤的生物学机制的不断探索,促进了肿瘤的治疗向个性化发展。由于肿瘤治疗的复杂性,需要多学科共同参与制定针对患者的个体化方案[7]。 因此,多学科团队(multidisciplinary team,MDT)模式在肿瘤治疗中被提出并在全球范围内广泛实践。所谓MDT是指在肿瘤患者的诊疗过程中不同专业医师、护理、技师自然地形成团队,并伴随着治疗的进程,为患者提供最佳的治疗途径。
1 MDT的概念
英国卫生部对MDT定义为:能够独立为某一特定病人提供诊治意见的不同专业专家在特定时间(可在同一地点、或通过电视或电话会议形式) 共同讨论患者诊治方向[8]。其核心要素是该团队包含了多个健康专业人士以及一个讨论和决策的平台。不同的专业人士可以在这个平台上为患者的治疗提供独特的意见和参与治疗决策[9]。
2 MDT的组成及工作模式
对于恶性肿瘤的治疗,单一学科已无法满足病人诊治的需求,单纯的分科治疗体系无法为病人提供全面的诊疗意见[10-11]。由于各专科医生对疾病的认识水平和出发点不同,对同一种疾病从自己专业的角度可能给予病人不同甚至相反的治疗意见。而且,临床学科逐渐分化和细化,本专业很难及时了解其他学科的进展。通过多学科的定时定点地举办讨论,对恶性肿瘤病人的病情进行面对面的讨论交流,有利于最大限度地发挥多学科的学术和专业优势。这种工作模式的优点在于经过多学科讨论后,根据大家共同接受的治疗原则和临床指南,做出适合具体病人的最佳治疗方案[12-13]。正因为MDT模式的优势,在英国,癌症中心设立MDT是强制性要求,并对团队核心成员的组成有严格的要求[7-8]。一般来说MDT核心成员必须包含外科医师,放射医师,肿瘤内科医师,影像诊断医师,病理医师,专科护士,以及一名MDT协调员或秘书。在核心成员基础上可包括整形外科医师,理疗师,心理医师,社区志愿者等等。影像学家和病理学家阅片后分析肿瘤分期,外科医生决定根治性手术的可行性和手术方式,放射医生制定放疗计划和照射剂量,肿瘤内科医生根据病情和分期,参照循证医学的证据,制定综合治疗方案和术后辅助化疗方案通过多学科的讨论会议,定时定点地根据临床上需求,结合患者实际情况,适时地最大限度地发挥多学科的学术优势[14-16]。
3 MDT在头颈肿瘤治疗中的重要性
头颈部恶性肿瘤占全身恶性肿瘤的5%,是世界范围内第6大常见的恶性肿瘤,列肿瘤相关死因第8位[17-18]。头颈恶性肿瘤主要产生于中耳、鼻、鼻旁窦、口腔(颊粘膜、硬腭、舌、口底、嘴唇)、口咽(舌底、扁桃体、软腭)、喉(声门上区、声门、声门下区)、下咽(环状软骨后区、梨状隐窝、咽后壁)、甲状腺、唾液腺、颈部软组织等部位[19-21]。头颈部恶性肿瘤病理类型繁多,有鳞癌、基底细胞癌、腺癌、肉瘤、未分化癌等多种病理类型。大多数头颈肿瘤由于早期多无症状,被发现时已相对较晚,文献显示约有2/3的头颈部鳞状细胞癌(squamous cell carcinoma of the head and neck, SCCHN)处于晚期(Ⅲ~Ⅳ期)[22],多项临床试验研究结果显示运用单一治疗方式对于晚期头颈恶性肿瘤患者在清除肿瘤、减少并发症、提高生活质量等方面并不理想[23-26]。头颈部解剖关系复杂,治疗多涉及到多个学科。如口腔癌的治疗需要颌面外科、整形外科、放疗科、肿瘤内科、影像科、病理科、牙科等多个学科的参与。甲状腺癌也需要头颈外科、核医学科、超声科、内分泌科等多个科室协作。头颈肿瘤多学科综合治疗的观点目前已被广泛接受。NCCN指南推荐所有头颈部肿瘤患者都应得到擅长处理头颈部肿瘤的各个领域专家及专业医疗机构的帮助[27]。因此,头颈肿瘤综合治疗中引入MDT模式对于患者的个体化治疗有着十分重要的意义。两项Ⅲ期临床试验[24,28]显示,对于晚期可手术切除肿瘤的病例,术后采用同步放化疗(concurrent chemoradiotherapy, CCRT)疗效均优于术后单一放疗;多项临床随机对照试验[25-26]结果表明,对于晚期不可手术的患者,同步放化疗疗效显著优于单一放疗。可见,在过去的几十年中,占头颈恶性肿瘤90%的头颈部鳞状细胞癌(SCCHN)[29]患者的五年生存率由20世纪60年代低于50%上升至如今的约70%[30],这样显著的成绩可大部分归功于多学科综合治疗的合理开展。再以口腔癌为例,对于T3、T4期病变,应采用以手术为主的综合治疗,需要医学影像专家参与对病人进行合理的术前评估和临床分期,同时要求放疗科、肿瘤内科和整形外科的专家积极参与共同制定术前的治疗方案,以利于手术后口腔咬合、进食、语言、吞咽等功能的保留。对于颌骨切除的患者还需要牙科医师参与术前牙科疾病的诊治及洁牙,术后牙列的修复。此类病人还应有专业护士进行口腔护理,语音师的参与进行语言重建的训练,以及心理医师对于术后功能障碍产生的心理问题进行治疗。因此,以头颈外科主导的MDT会议是整个治疗过程必不可少的重要组成部分,能为病人制定一个完整而合理的治疗计划,确保患者得到高质量医疗服务[18]。
4 我院头颈肿瘤治疗MDT实践
由于意识到MDT模式在肿瘤治疗中的必要性以及肿瘤专科医院在肿瘤多学科综合治疗上的优势,我院在2012年建立了头颈肿瘤MDT查房制度。我院MDT主要由头颈外科、头颈放疗、头颈肿瘤内科、颅底颅脑外科、影像科和病理科具有副高以上职称人员组成,并由主治医师担任轮值秘书。由轮值秘书负责召集各科专家在每周二下午进行MDT会议,讨论住院和门诊患者。MDT会议除针对特定患者制定个体化治疗方案外,还有一个重要的任务是制定单病种的治疗方案,以及在此基础上提出临床课题。例如,针对下咽癌,我院头颈MDT提出的治疗方案为顺铂+紫杉醇方案诱导化疗2个周期后评价,如化疗敏感(>60%PR)则行同步放化疗,如不敏感(<60%PR)则行手术治疗,根据术中和术后病理,决定是否行术后补充放化疗。再例如对于上颌窦恶性肿瘤,我院MDT提出的治疗方案为:术前新辅助放疗+手术+术后补充放疗的“三明治”法治疗策略。晚期口腔鳞癌患者的治疗方案为新辅助化疗+手术+术后放疗的综合治疗模式。在形成一系列治疗方案的基础上,无论患者首先就诊于外科、内科还是放疗科均能得到规范的、合理的治疗。
在建立一系列治疗原则的基础上,可随即进行相应临床研究。如术前超分割放疗在头颈鳞癌中能否增加患者局控率和生存率?新辅助放疗对头颈鳞癌患者的局控和生存有无获益?综合治疗方案中加入靶向治疗后成本效益分析?这些问题有待在今后临床实践过程中找到答案。而这些问题的回答需要多学科的参与,传统的单兵作战的诊疗模式很难开展相关的研究。而在MDT模式下,有多学科的参与,在统一的组织和协调下为相关研究的进行提供了平台。我院在MDT模式下已经开展了相关的临床研究。此外,MDT还作为一个新进展、新知识的传播平台,在此平台上各学科可以及时了解相关学科的最新进展,促进各学科更加深入的交流合作。
我院MDT模式不局限于讨论方案和个案,而是采取了更加紧密的协作。如放疗科医师参与手术,外科医师参与放疗靶区的勾画等。在术后补充放疗的病例上,放疗科医师必须仔细阅读外科医师书写的手术记录。现实情况是放疗科医师需要了解的信息并不能在手术记录上反映出来。尤其是手术和放疗在两家医疗机构完成的病例,很多外科医师不了解放疗科医师关注的细节,往往不能为放疗科医师提供足够的信息。而MDT模式很好地解决了这一问题。对需要多学科参与的患者,术前已经由外科、放疗科共同制定了计划,放疗科医师可以参观手术,了解术中情况,对于可疑残留的部位心中有数。在靶区勾画过程中,外科医师的参与可以更加精确地为患者制定术后放疗计划。我们正继续通过MDT探索更多这种学科间的紧密协作,使得学科与学科之间相互渗透和贯通,旨在通过MDT模式让肿瘤患者得到最大的获益。
自开展MDT讨论以来,已行疑难病例讨论700余例,疾病种类包括口腔鳞癌、口咽癌、下咽癌、喉癌、鼻腔鼻窦恶性肿瘤、涎腺源性恶性肿瘤、恶性黑色素瘤、甲状腺癌等头颈部常见恶性肿瘤。经过MDT讨论,在多学科的支持下,这些患者得到了个体化的治疗,在MDT框架内,这部分患者在治疗过程中得到了更紧密的关注,取得了较好的治疗效果。所有经MDT讨论的疑难病例均可以尽快制定出合理的、个体化的治疗方案,避免了传统会诊制度费时、多学科间缺乏沟通等弊端,缩减了患者住院时间,节约了住院费用。对于所有接受MDT讨论的患者信息建立数据库及网络平台,由MDT秘书进行统一的随访,随访数据共享。由专人进行随访,有利于数据的收集,避免了学科间的依赖和信息封闭。经过数据库和信息平台的建设,为评价MDT远期效果、MDT体系的完善提供更加可靠的资料,是MDT体系建设中重要的一个环节。目前多学科的讨论模式已经深入科室每个医生心中,就如每日病例查房一样,它已经成为日常工作中不可缺少的诊疗常规。MDT治疗模式下不仅有利于制定完善合理的治疗方案,还有利于肿瘤专科医师的培养。
本文将以一例晚期上颌窦腺样囊性癌患者为例,讨论在我国临床背景下MDT模式在头颈肿瘤治疗中的价值及存在的问题。
患者,男,31岁,因“左面部胀痛1年”入头颈外科,入院后行颌面部增强CT及MRI提示:左侧上颌窦内软组织密度肿块占位,较大层面4.1cm×2.8cm(T4N0M0);左侧上颌窦各壁骨质破坏。病灶侵及邻近左侧鼻甲及左颞下窝;左眶下壁及左齿槽骨受侵破坏(图1a~c)。结合病例的特点各科医生讨论给出专业意见倾向。肿瘤内科医师:局部晚期腺样囊性癌应该注重全身治疗及评价,包括围手术期化疗的重要性、分子靶向药物的应用及PET-CT的全身评估;头颈外科医师:局部晚期腺样囊性癌手术需要扩大切除上颌骨,鉴于患者年轻,手术同时最好进行一期修复重建,兼顾疗效和患者颜面形态及功能(发音、进食及口鼻独立),修复手段建议结合计算机辅助设计及快速成型技术利用血管化游离腓骨肌皮瓣修复,颈部彩超提示肿大淋巴结建议行同期治疗性颈部淋巴结清扫术;放疗科医师:腺源性肿瘤尽管对放射线不十分敏感,然而,采用术前加速超分割方式有文献支持提高局控使得肿瘤术前减期并且有利于重要器官的功能保留,由于晚期肿瘤及颜面腔隙解剖原因手术无法达到整块切除故术后高危区域建议辅以放疗。放疗采用剂量雕刻技术给予多个剂量梯度。讨论中充分尊重患者及家属意见,该病例患者由于经济原因不接受靶向治疗及计算机辅助设计和快速成型技术,鉴于创伤考虑不接受腓骨肌皮瓣游离移植。讨论小组在进行充分解释和沟通之后,充分尊重了患者的意愿。
各科室交换和讨论意见后,由专职秘书总结给出该患者的讨论后意见:患者上颌窦腺样囊性癌晚期,肿瘤侵犯范围广,预后差。建议先行PET/CT明确肿瘤有无远处转移。排除肿瘤远处转移后建议先行新辅助放化疗提高局控率,再行根治性手术,鉴于患者年轻及主观要求手术一期进行修复重建,修复手段选择患者可以接受的方式,术后予以补充放疗。排除放化疗禁忌后给予顺铂+紫杉醇化疗一周期,同时给予新辅助放疗,采用6MV X线直线加速器(Axess),IGRT和VMAT技术,靶区生物剂量(BED)35~50Gy/10F/2W。新辅助放化疗后MRI评价,MRI提示:左上颌窦内软组织肿块占位并上颌骨骨质破坏,较大层面约4.4cm×3.1cm,病灶侵及邻近左侧鼻甲、左颞窝,左眶下壁及左齿槽骨,病灶增强后强化程度较前稍减轻,但肿瘤缩小不明显(图1d、e)。再次MDT讨论,意见认为术前放化疗,肿瘤体积消退不明显,但瘤细胞出现不同程度坏死,建议行根治性手术,术后补充放疗。

图1 患者术前影像学资料
a.放疗前CT表现;b、c.放疗前MRI表现;d、e.新辅助放疗后MRI评价
排除手术禁忌后行“左上颌窦癌扩大切除+左颈淋巴清扫+上颌骨前壁钛网修复+左股前外侧肌皮瓣修复”(图2),术中见:左上颌窦肿瘤侵犯上颌骨各壁,向上侵及左眼眶下壁及眶内容物,向内侧侵犯左侧鼻腔,向前侵犯眶下区软组织,向下侵犯牙槽骨及硬腭,向后外侧侵及颞下窝。由于患者较年轻,保留眼球欲望强烈,眶底区安全边界可能不足。术后与放疗科沟通后拟在可以残留区域给予相对高剂量放射,其它边界给予术后剂量。术后患者恢复较好,面部无凹陷性缺损(图3a~c),术后病检报告:腺样囊性癌(图3d)。
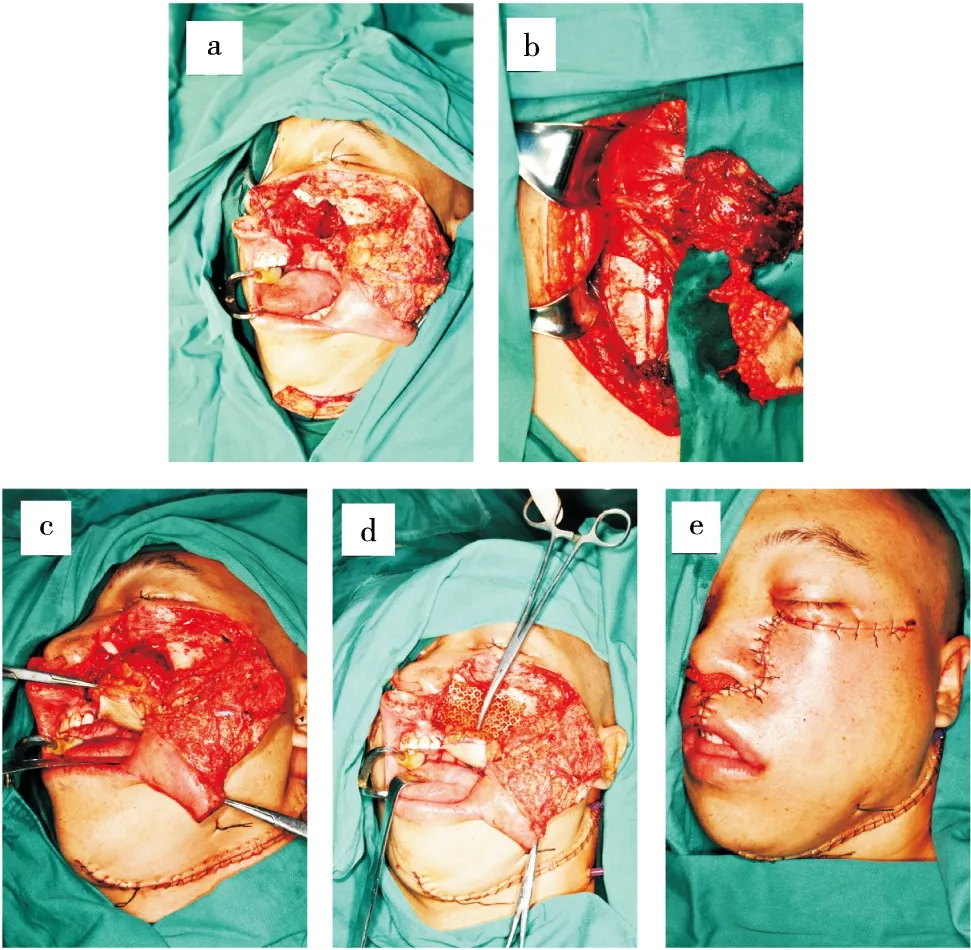
图2 术中情况
a.病灶切除后缺损;b.制备股前外侧肌皮瓣(一蒂双瓣);c.股前外侧肌皮瓣修复术区缺损;d.上颌窦前壁采用钛网修复;e.缝合后的外形

图3 术后资料
a.术后2月患者正面观;b.术后2月45°外观;c.术后2月口腔内情况;d.术后病理示:腺样囊性癌
5 目前MDT存在的问题
尽管MDT模式可以最大限度地为患者提供最优的治疗方案,但是目前MDT模式仍存在诸多问题。一方面MDT组织模式和管理运作有待进一步规范和完善,这需要有着丰富MDT经验的医疗机构不断总结及分享其组织管理经验,也需要所有肿瘤专科医院积极开展MDT实践。另一方面,MDT方案的合理性和水平受限于MDT各专业专家的知识积累,MDT讨论意见应该建立在最新的临床指南和研究进展上,这就要求MDT专家能够获得并阅读最新的文献资料。没有最新文献和指南支持的MDT只会在原有的经验上原地踏步。再者, 临床医师中MDT理念的形成需要时间。外科医师常常认为手术是根治肿瘤的首选,无法根治性切除的交给放疗医师;而放疗医师则常常觉得肿瘤就应该先放疗,无法性根治性放疗的交给外科。因此, 必须让专科医师在循证医学的基础上形成MDT治疗的理念。最后,MDT讨论后,是否按讨论方案接受治疗,治疗后患者的随访不到位等是目前普遍存在的问题。前者受阻主要是来源自患方因素,譬如上述上颌窦患者被建议同期使用靶向治疗而患者由于经费原因拒绝,影响了MDT讨论结果的完整执行。而后者制约因素多源于国内大多医疗机构长期以来没有把随访工作提升到管理、质量控制高度来,工作不受重视导致。
总之,MDT模式可最大限度地发挥各学科专长、加强学科协作,对于肿瘤病人的规范化、个体化治疗具非常重要的意义[31-33]。但是目前MDT模式尚处于探索、完善阶段,需要在实践中不断发展和完善。尽管不完善,MDT模式终将是肿瘤治疗治疗的趋势和方向。
[1] Agrawal A, Moon J, Davis RK, et al. Transoral carbon dioxide laser supraglottic laryngectomy and irradiation in stage I, Ⅱ, and Ⅲ squamous cell carcinoma of the supraglottic larynx: report of Southwest Oncology Group phase 2 trial S9709[J]. Arch Otolaryngol Head Neck Surg, 2007, 133(10): 1044-1050.
[2] Steiner W, Ambrosch P, Hess CF, et al. Organ preservation by transoral laser microsurgery in piriform sinus carcinoma[J]. Otolaryngol Head Neck Surg, 2001, 124(1): 58-67.
[3] Steiner W, Fierek O, Ambrosch P, et al. Transoral laser microsurgery for squamous cell carcinoma of the base of the tongue[J]. Arch Otolaryngol Head Neck Surg, 2003, 129(1): 36-43.
[4] 李 超, 王 薇, 李晓霞,等. 机器人辅助手术在头颈肿瘤外科的临床应用[J]. 中华耳鼻咽喉头颈外科杂志, 2013, 48(2):174-176.
[5] Weinstein GS, O’Malley BW Jr, Snyder W, et al. Transoral robotic surgery: supraglottic partial laryngectomy[J]. Ann Otol Rhinol Laryngol, 2007, 116(1):19-23.
[6] 于 琳, 张 华. 恶性肿瘤多学科综合治疗的现状和建议[J]. 循证医学, 2009, 9(1): 53-55.
[7] Taylor C, Shewbridge A, Harris J, et al. Benefits of multidisciplinary teamwork in the management of breast cancer[J]. Breast Cancer(Dove Med Press),2013: 30(5):79-85.
[8] Song P, Wu Q, Huang Y. Multidisciplinary team and team oncology medicine research and development in China[J]. Biosci Trends,2010,4(4):151-160.
[9] Jr AG. The effect of multidisciplinary team care on cancer management[J]. Pan African Medical Journal, 2011, 9(9):20.
[10]王家铃. MDT领航肿瘤治疗新模式[J]. 中国医院院长, 2013,14:82-83.
[11]刘新亚, 刘 翔, 王 莹,等. 恶性肿瘤多学科综合诊疗模式的探讨[J]. 中国医药导报, 2013, 10(27):154-156.
[12]张百红, 岳红云. 肿瘤多学科综合治疗模式[J]. 西北国防医学杂志, 2012, 33(2):156-158.
[13]覃玉桃. 肿瘤多学科综合治疗对肿瘤学临床教育的影响[J]. 中国医药指南, 2013,26:294-295.
[14]赵 洋. 北大肿瘤医院的MDT实践[J]. 中国信息界:e医疗, 2013,12:22-23.
[15]汪晓东, 曹 霖, 罗德云,等. 多学科协作诊治模式下运行结直肠癌综合治疗的临床对照研究[J]. 中国普外基础与临床杂志, 2008, 15(1):63-66.
[16]刘勤江. 恶性肿瘤多学科联合查房模式探讨[J]. 甘肃医药, 2011, 30(1):7-9.
[17]郞锦义, 赵 充, 郭 晔, 等. 头颈部肿瘤综合治疗专家共识[J]. 中华耳鼻咽喉头颈外科杂志, 2010, 45(7):66-72.
[18]Ziv G, Dan MF. Contemporary management of head and neck cancers[J]. Israel Medical Association Journal Imaj, 2009, 11(5):296-300.
[19]周 梁. 头颈外科进展[J]. 中国眼耳鼻喉科杂志, 2007, 7(1): 3-5.
[20] Kenneth HJ Wu. The management of head and neck cancer[J]. Surgery, 2009, 27(12): 540-545.
[21] D’Cruz A, Lin T, Anand AK, et al. Consensus recommendations for management of head and neck cancer in Asian countries: A review of international guidelines[J]. Oral Oncology, 2013, 49(9):872-877.
[22] Al-Sarraf M. Chemotherapeutic management of head and neck cancer[J]. Cancer Metastasis Rev, 1987, 6(3): 181-198.
[23] Devita V, Hellman S, Rosenberg S. Cancer: principle and practice of oncology[R]. Philadelphia: Lippincott, Williams and Wilkins, 2011: 789-915.
[24] Bernier J, Domenge C, Ozsahin M, et al. Postoperative irradiation with or without concomitant chemotherapy for locally advanced head and neck cancer[J]. N Engl J Med, 2004, 350(19): 1945-1952.
[25] Brizel DM, Albers ME, Fisher SR, et al. Hyperfractionated irradiation with or without concurrent chemotherapy for locally advanced head and neck cancer[J]. N Engl J Med, 1998, 338(25): 1798-1804.
[26] Adelstein DJ, Li Y, Adams GL, et al. An intergroup phase Ⅲ comparison of standard radiation therapy and two schedules of concurrent chemoradiotherapy in patients with unresectable squamous cell head and neck cancer[J]. J Clin Oncol, 2003,21(1): 92-98.
[27]廖贵清, 苏宇雄. 口腔颌面部恶性肿瘤的多学科综合序列治疗[J]. 中华口腔医学研究杂志(电子版), 2011, 5(1):1-3.
[28] Cooper JS, Pajak TF, Forastiere AA, et al. Postoperative concurrent radiotherapy and chemotherapy for high-risk squamous-cell carcinoma of the head and neck[J]. N Engl J Med, 2004, 350(19): 1937-1944.
[29] Curado MP, Hashibe M. Recent changes in the epidemiology of head and neck cancer[J]. Curr Opin Oncol, 2009, 21(3): 194-200.
[30] Yao M, Epstein JB, Modi BJ, et al. Current surgical treatment of squamous cell carcinoma of the head and neck[J]. Oral Oncol,2007, 43(3): 213-223.
[31]顾 晋. 恶性肿瘤多学科综合治疗模式[J]. 中国实用外科杂志, 2009,1:21-22.
[32]何毅刚, 孙延荣. 肿瘤多学科会诊制度的实践探讨[J]. 医院管理论坛, 2014,7:32-34.
[33]徐 茂, 尤明春, 马万兵. 多学科专家组诊疗模式在肿瘤诊疗活动中的实践[J]. 东南国防医药, 2013, 15(2):157-159.
The Practice and Significance of Multiple Discipline Team(MDT) in the Treatment of Head and Neck Cancer
Zhu Guiquan1, Feng Mei2, Zhang Shichuan2, et al
(1.DepartmentofHeadandNeckSurgery,SichuanCancerHospital,Chengdu610041,Sichuan,China;2.DepartmentofRadiationOncologyofHeadandNeckCancer,SichuanCancerHospital,Chengdu610041,Sichuan,China)
The treatment of malignances requires multidisciplinary participation to formulate individual plan for patients. Therefore the multidisciplinary team (MDT) model is proposed and practiced in the treatment of cancer worldwide. MDT in China started later than developed country, lack of unified standard, and significantly different between medical institutions. In this paper, we summarized the experience of the MDT practice in the treatment of head and neck cancer in Sichuan Cancer Hospital. We discussed the importance, organization mode, problems, and the direction of development of MDT in head and neck cancer. The purpose of this paper is to promote the practice of MDT in the comprehensive treatment of head and neck cancer.
MDT; Head and Neck Cancer; Comprehensive Treatment
2016- 02- 28
2016- 03- 17
*四川省医学重点学科建设项目基金资助项目(编号:20020807)
朱桂全(1982-),男,江苏大丰人,博士,主治医师:主要从事头颈肿瘤外科工作。
△李 超,博士,硕士研究生导师,E-mail:headneck@qq.com
R739.91
A
10.3969/j.issn.1674- 0904.2016.02.006
