MRI诊断胎儿支气管闭锁1例并文献复习
2016-02-13杨朝湘沈敏陈文俊韩鹏慧
杨朝湘 沈敏 陈文俊 韩鹏慧
(广东省妇幼保健院 放射科,广东 广州 510010)
MRI诊断胎儿支气管闭锁1例并文献复习
杨朝湘 沈敏 陈文俊 韩鹏慧
(广东省妇幼保健院 放射科,广东 广州 510010)
对1例胎儿右下肺基底段支气管闭锁的产前MRI、产后CT、术中和病理所见进行描述和分析。并结合文献对胎儿支气管闭锁的产前MRI诊断及相关病理进行探讨。
1 临床资料
1.1 基本资料 28岁孕妇,于孕25周时行产前超声检查示右侧胸腔内囊实性肿块声像,大小约53mm×34mm×37mm;近肺门处见一囊腔,大小约16mm×11mm;CDFI:灶内可见肺动脉来源供血,考虑肺囊性腺瘤样畸形(CCAM)。为进一步明确诊断而于次日行产前MRI检查(设备为美国GE公司1.5T Brivo超导型磁共振机)。
1.2 MRI诊断 MRI T2WI示胎儿右肺下叶体积增大,信号增高。冠状位上于病变区之右肺门侧可见一不规则梭形高亮信号影(图1),境界清楚,大小17mm×10mm。MRI考虑右肺下叶支气管闭锁(Bronchial atresia, BA)可能。后该孕妇又于孕28周和孕31周复查产前超声和MRI各一次。其中孕28周超声提示病变包括囊腔的大小未见明显变化;孕31周MRI示,右侧病肺范围信号基本同前,其肺门侧囊腔影有所缩小,大小13mm×10mm(图2)。

图1 孕25周产前MRI SSFSE序列(右图为Thick slab序列)T2WI示胎儿右下肺体积增大,信号增高,于右肺门处可见一不规则梭形高亮信号囊腔影,大小17mm×10mm
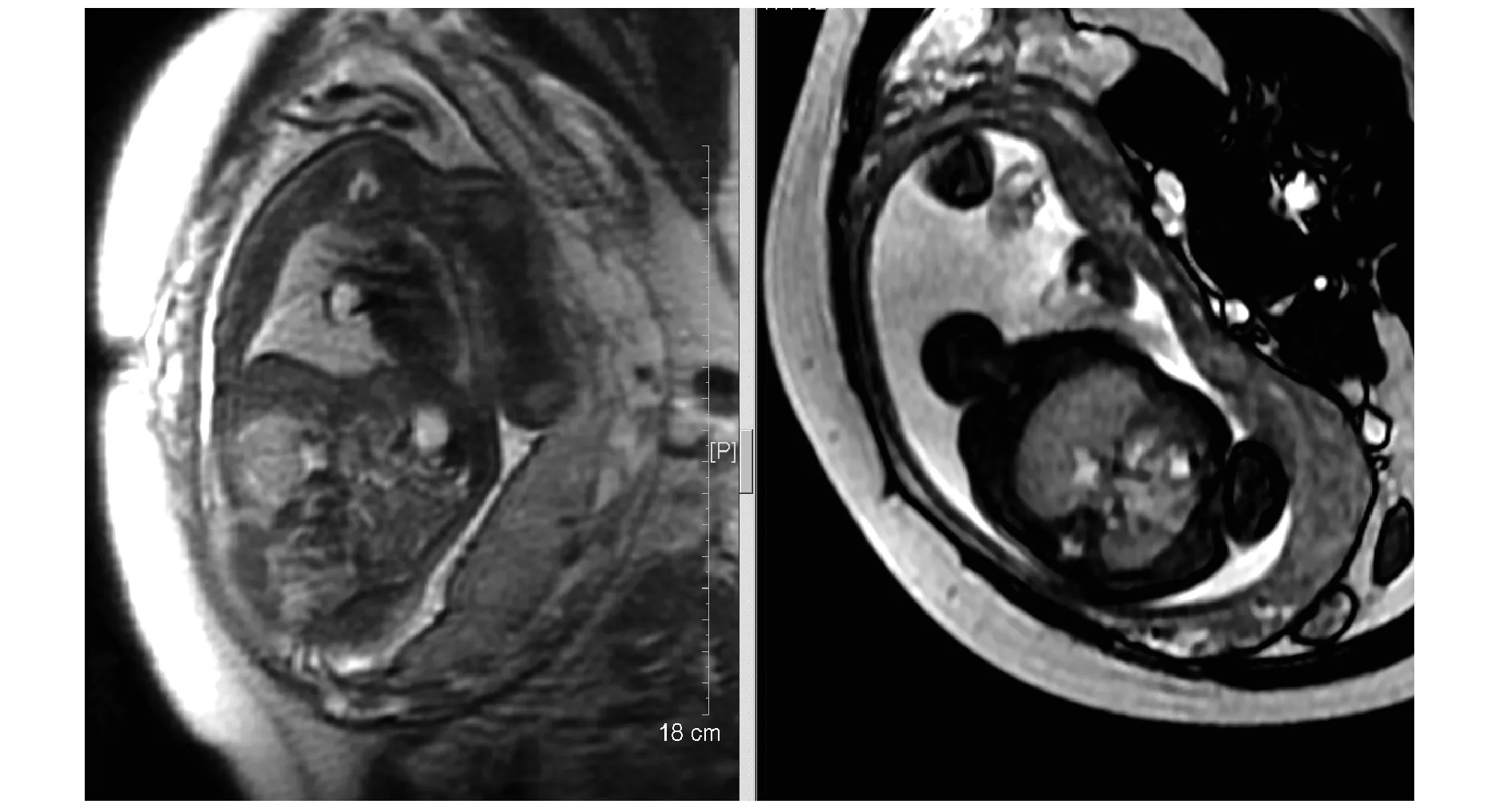
图2 孕31周复查MRI SSFSE序列T2WI冠状位示右肺门处囊腔影大小13mm×10mm,轴位示囊腔影略呈分支状
1.3 患儿诊断 该孕妇于孕39周时顺产娩出一活婴,体重3.1kg,生后无气促发绀。Apgar评分:9-10-10。患儿于生后第2天行胸部CT检查(设备为德国Siemens公司SOMATOM 128层CT机)示:右肺下叶基底段(除背段以外的肺下叶)呈密度增高改变。右肺下叶基底段支气管呈不规则梭形异常增宽,大小19mm×9mm,其内可见类圆形增高密度影,考虑为黏液栓嵌塞(图3)。CT增强扫描未见病灶区有体循环动脉供血。CT考虑右肺下叶基底段BA。
患儿于生后第5天行开胸右肺下叶切除术。术中见右肺下叶基底段至肺门处可见团片状异常组织,不充气,颜色浅,未见异常体循环血供。术后病理:肺泡未见明显扩张,肺泡腔内出血(图4)。依据病理可除外CCAM和先天性肺气肿。结合临床及影像学,考虑符合BA之肺改变。
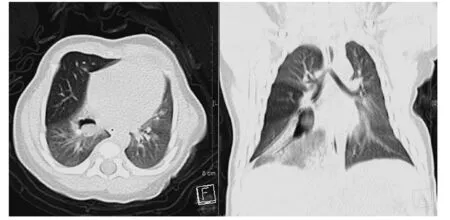
图3 生后第2天CT示右肺下叶基底段(不包括背段)密度增高,基底段支气管呈不规则梭形异常增宽(右侧冠状重建图像上),其内可见类圆形黏液栓嵌塞
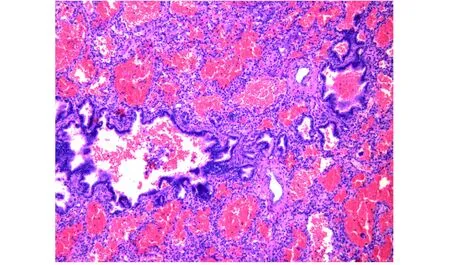
图4 肺泡未见扩张,肺泡腔内可见出血(HE染色,×40)
2 讨论
先天性BA由Ramsay和Byron于1953年首次报道。关于其发病机制,目前有多种假说。一种假说认为,在胚胎早期发育中,支气管芽遭遇缺血事件而停止发育,局部形成闭锁或狭窄。或者部分细胞自肺芽分离后独立发育成支气管肺组织;而另一种假说则认为缺血等损伤事件应发生于妊娠第16周左右,已发育成形的支气管因血供中断而发生坏死和管腔闭塞[1,2]。此外,还有假说认为,BA的形成主要是源于支气管软骨的发育异常、支气管黏膜过度增生或异常血管结构的压迫等[3,4]。
BA基本病理改变为受累支气管局部闭锁和闭锁远端支气管腔内形成黏液嵌塞。而闭锁以远的支气管结构和肺组织大体上发育正常。受累的肺组织可通过肺泡间Kohn孔,以及支气管与肺泡间的Lanbert管等通道与邻近的正常肺组织间进行侧支沟通。而这些通道往往存在着所谓的单向阀效应(one-way valve effect)。在这一效应的作用下,病肺组织过度膨胀[5,6]。
BA按发生的支气管水平,可分为两型[6]:中央型(proximal),闭锁发生于主支气管或叶支气管,多见于右肺,预后较差,常因胎儿心衰、水肿而于产前和出生时死亡;外周型(peripheral),闭锁发生于段或亚段支气管,多见于左肺上叶和右肺下叶的段支气管,多不引发临床症状,预后较好。此外,还可按有无合并其他肺部发育畸形,将BA分为复合型(complex)和孤立型(isolated)[6,7]。Riedlingert等[7]收集研究了47例先天性肺发育畸形的手术标本,发现在病理诊断为肺囊性腺瘤样畸形(CCAM)和隔离肺(BPS)的标本中,大部分都可以找到合并的段或亚段BA。本例BA发生于右肺下叶基底段,病理上未见合并其他肺部异常,为外周孤立型BA。
目前,国内外关于儿童和成人BA的报道较多[6,8],而产前影像学,尤其是产前MRI诊断BA的报道还较少[9]。BA在产前MRI上的典型表现为,在异常增大、信号异常增高的病肺肺门侧出现高亮信号的囊腔影,即外文文献所述的“bronchocele”。这是闭锁支气管远端腔内分泌液潴留所致,颇具特征性。由于在产前,尤其是在中孕期,胎儿胸廓和正常肺组织仍在发育之中,相比于出生后的体积尚较小。因此,即使是段和亚段级别的BA,其异常囊腔和周围异常的肺组织在产前MRI上也常会显得较大较明显。产前MRI的价值还在于能够发现BA可能合并的纵隔移位、肺发育不良、腹水、胎儿水肿等提示预后不良的征像。此外,在诊断上还需注意的是:①并非所有的BA都能在产前MRI上表现出特征性的囊腔影,相当一部分外周型BA,甚至妊娠较早期的中央型BA都可能缺乏这一征像[6,9],因此,在出生后的CT等影像学检查中,仍要常规性仔细观察和排除BA;②要注意BA合并CCAM、BPS等其他畸形的可能。
鉴别诊断上,BA主要要与支气管源性囊肿以及CCAM等相鉴别。支气管源性囊肿产前多见于纵隔肺门区,在发生部位上与BA有一定重叠,但形态上多呈类圆形,不似BA囊腔那种不规则形、分叉状改变;此外,支气管源性囊肿多可见与之相邻的支气管影,且不伴有周围异常肺组织。CCAM常可见灶内单发或多发的囊泡,若囊泡单发且靠近肺门时,类似于BA,鉴别主要还是看“囊”的形态,后者典型表现为长轴沿支气管方向,形态不规则可见分叉。但当外周型BA囊腔较小较圆时,鉴别上会变得困难。
总之,产前MRI在发现和诊断胎儿BA上有着重要的价值,能够有效评估BA发生的支气管水平、病变肺的范围和严重程度、以及是否合并胎儿水肿等,并能为判断是否合并其他肺先天畸形提供有价值的信息。这些都有助于临床的相关产前咨询与管理,以及围产期治疗方案的制订。
[1] Poupalou A, Varetti C, Lauron G, et al. Prenatal diagnosis and management of congenital bronchial stenosis or atresia: 4 cases [J]. J Thorac Cardiovasc Surg, 2011, 141: e11-14.
[2] Kuhn C, Kuhn JP. Coexistence of bronchial atresia and bronchogenic cyst: diagnostic criteria and embryologic considerations [J]. Pediatr Radiol, 1992, 22: 568-570.
[3] Warner JO, Rubin S, Heard BE. Congenital lobar emphysema: a case with bronchial atresia and abnormal bronchial cartilages [J]. Br J Dis Chest, 1982, 76: 177-184.
[4] Karnak I, Senocak ME, Ciftci AO, et al. Congenital lobar emphysema: diagnostic and therapeutic considerations [J]. J Pediatr Surg, 1999, 34: 1347-1351.
[5] Haller Jr JA, Tepas III JJ, White JJ, et al. The natural history of bronchial atresia: Serial observation of a case from birth to operative correction [J]. J Thorac Cardiovasc Surg, 1980, 79: 868-872.
[6] Alamo L, Vial Y, Gengler C, et al. Imaging findings of bronchial atresia in fetuses, neonates and infants [J]. Pediatr Radiol, 2016, 46: 383-390.
[7] Riedlinger WF, Vargas SO, Jennings RW, et al. Bronchial atresia is common to extralobar sequestration, intralobar sequestration, congenital cystic adenomatoid malformation, and lobar emphysema [J]. Pediatr Dev Pathol, 2006, 9: 361-373.
[8] 李惠民, 欧阳强, 于红, 等. 先天性支气管闭锁的MDCT诊断 [J]. 中国医学计算机成像杂志, 2009, 15: 248-251.
[9] Duin LK, Marcus-Soekarman D, Baldewijns MM, et al. Prenatal diagnosis of bronchial atresia, early in pregnancy [J]. Prenat Diagn, 2006, 26(4): 373-376.
编辑:宋文颖
10.13470/j.cnki.cjpd.2016.04.019
R445.4
B
2016-04-17)
