颈内动脉起始段狭窄并同侧后交通段破裂动脉瘤血管内治疗一例
2016-01-22李志伟吕桦刘军蒋锋刘小玲
李志伟,吕桦,刘军,蒋锋,刘小玲
1 病历介绍
现病史:男,59岁,以“间断头痛、头昏1周,再发伴发作性意识丧失1次”之代诉于2015年12月25日入院。发病前1周,患者无诱因出现间断头痛、头昏,站立不稳,持续数十秒钟自行恢复。1天前再次出现头痛、头昏,伴有意识丧失倒地,持续10余分钟后神志清醒。醒后仍感持续头痛。当地医院查颅脑计算机断层扫描(computed tomography,CT)检查提示蛛网膜下腔出血、多发性脑梗死。为进一步治疗,转诊至我院。
既往史:有高血压病史10余年,未规律服药,血压控制不佳。吸烟30年,20支/日,余无特殊病史。
体格检查:体温36.1℃,脉搏74次/分,呼吸22次/分,血压左侧:150/90 mmHg,右侧:169/89 mmHg,内科系统查体未见明显异常。神经系统查体:神志清楚,言语流利,对答切题,记忆力、计算力、定向力无异常,双侧瞳孔3.0 mm,对光反应均灵敏,双眼球各方向活动自如充分,眼裂等大,额纹对称,鼻唇沟对称,伸舌居中,腭垂居中,软腭抬举有力,咽反射存在,转颈耸肩有力,四肢肌力Ⅴ级,肌张力正常,无不自主运动,四肢共济运动协调,感觉查体未见异常,四肢腱反射正常,双侧巴氏征阳性,颈抵抗,下颏与胸骨柄距离三横指,克氏征阳性。急诊颅脑CT血管成像(CT angiography,CTA)检查,发现右侧颈内动脉后交通段动脉瘤,大小约4 mm×5 mm。
辅助检查:颅脑CT:蛛网膜下腔出血、多发性脑梗死。颅脑CTA:右侧颈内动脉后交通段动脉瘤,大小约4 mm×5 mm。
入院诊断:①蛛网膜下腔出血(Hunt-HessⅡ级);②右侧颈内动脉后交通段动脉瘤;③多发性脑梗死;④高血压病3级(极高危组)。
诊疗过程:入院后给予脱水、止血、预防血管痉挛及对症处理。脑血管造影检查,发现患者右侧颈内动脉起始段狭窄,狭窄率约60%,且狭窄处有溃疡,同侧颈内动脉后交通段宽基底动脉瘤,大小约4 mm×5 mm。家属知情后,决定颈内动脉起始段支架成形术和颅内动脉瘤栓塞术同时进行。将8F导引导管放置到右侧颈总动脉远端,在Emboshield NAV保护伞的保护下,先用Viatrac 14 plus 5.0 mm×30 mm球囊于颈内动脉起始段狭窄处进行预扩张,扩张后狭窄率变化不明显,再将Abbott Vascular RX Acculink(6~8)mm×40 mm支架放置到狭窄处,残余狭窄率约20%。将保护伞回收。将8F进入到右侧颈内动脉,在Transend微导丝导引下,将Excesior SL-10微导管放入动脉瘤内。撤出Transend微导丝。在Synchro 0.014微导丝导引下,将Wingspan 4.5 mm×20 mm支架输送至动脉瘤瘤颈处,支架释放顺利。撤出Synchro 0.014微导丝,通过Excesior SL-10微导管分别放入(GDC 5.0 mm×9 cm、GDC 4.0 mm×8 cm、GDC 3.0 mm×6 cm)3根弹簧圈,造影显示动脉瘤完全填塞。立即进行留置鼻饲胃管,将阿司匹林肠溶片300 mg和氯吡格雷300 mg鼻饲。再次进行右侧颈内动脉起始段造影,支架贴壁完整,无血栓形成。整个治疗过程共静脉推注6000 U肝素全身肝素化。复查头颅CT,未发生再出血。术后给予阿司匹林100 mg/d、氯吡格雷75 mg/d口服,间断腰椎穿刺进行脑脊液置换。术后第9天,患者自行停用阿司匹林和氯吡格雷,出现发作性左侧肢体抖动,每次1 min自行缓解,共发作两次;发作性左侧肢体无力1次,持续1 h完全缓解。给予低分子肝素皮下注射,继续口服阿司匹林和氯吡格雷,患者未再出现类似发作。患者术前、术后相关影像资料见图1。
随访:出院随访3个月,患者未发生再出血或急性血栓事件。
2 讨论
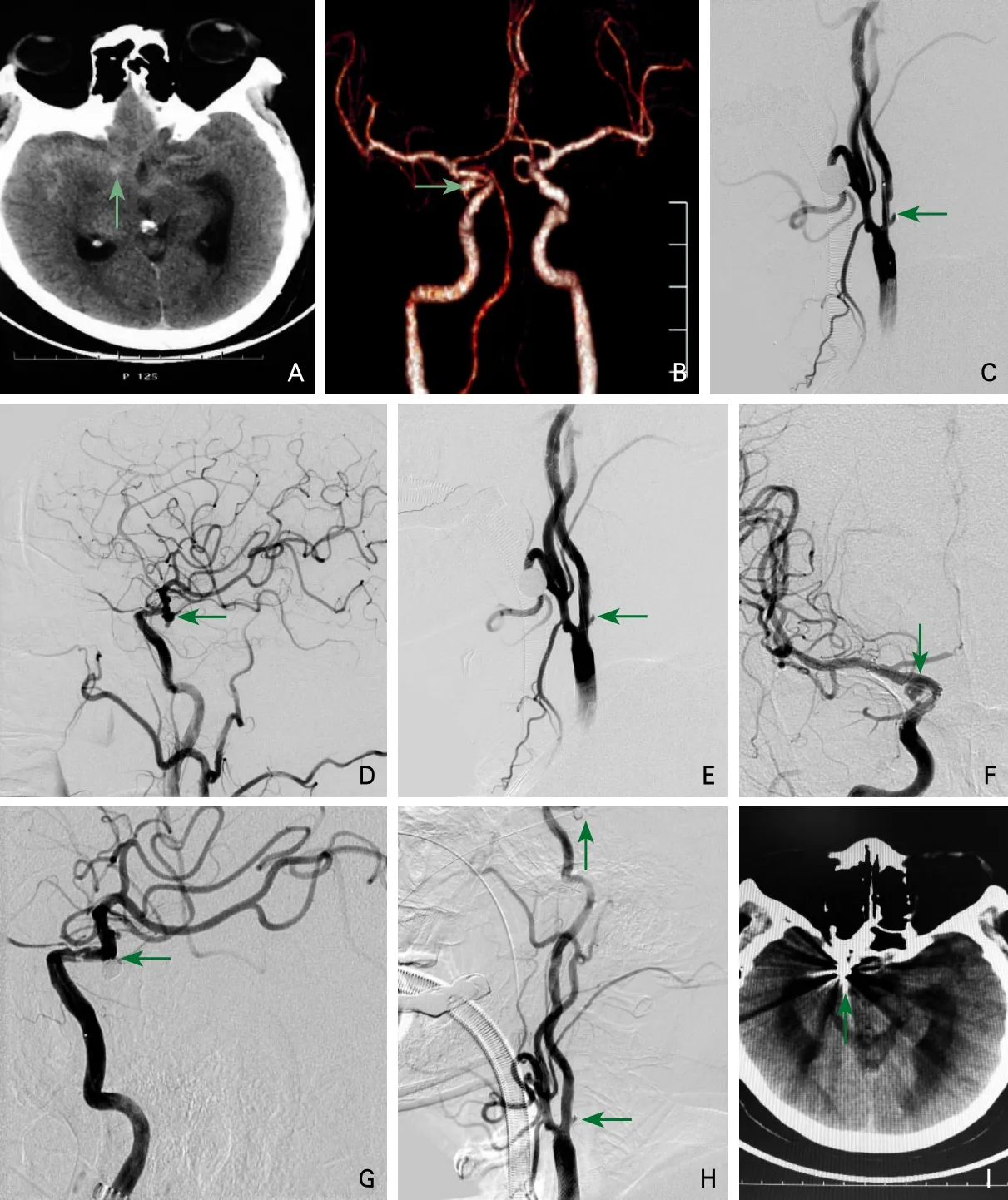
图1 患者相关影像学资料
颈动脉粥样硬化性狭窄和颅内动脉瘤形成有相同的危险因素,如高血压、吸烟等,因此颈动脉粥样硬化狭窄的患者中合并颅内动脉瘤的比例高于普通人群。文献报道,颈内动脉狭窄合并颅内动脉瘤的发生率为3%~5%[1-2]。本例患者既往有长期高血压病史和吸烟史,血压控制不佳,可能是上述危险因素导致患者同时存在颈内动脉狭窄和同侧颅内动脉瘤。本例患者治疗上进退两难,其颈内动脉起始段为无症状性狭窄,但狭窄处有明显溃疡,发病时头颅CT检查也发现右侧大脑中动脉供血区陈旧性病灶。因此需要先进行颈内动脉支架成形术,才能避免在同侧颅内动脉瘤栓塞过程中导引导管或微导管经过时,狭窄溃疡处形成急性血栓脱落事件的发生。同时因为破裂的颅内动脉瘤导致蛛网膜下腔出血,患者术前不能服用抗栓药物,支架释放后不立即服用抗栓药物,支架内急性血栓形成的概率非常高,立即服用抗栓药物,动脉瘤再次出血的可能性会增加。狭窄解除后,颅内血流量增加,动脉瘤再次出血的可能性也会增加。既往临床观察研究发现颈内动脉开通后,同侧颅内未破裂小动脉瘤(直径<10 mm)破裂的风险并不增加[1-3]。Park等[3]回顾分析17例颈动脉狭窄和颅内动脉瘤并存患者的同期血管内治疗中,有1例右侧颈内动脉无症状性狭窄与大脑后动脉P1段破裂动脉瘤(6.3 mm×5.2 mm)并存患者同期血管内治疗,右颈动脉狭窄解除后,该患者破裂动脉瘤未发生再出血。本例患者系同侧颈内动脉狭窄和破裂动脉瘤共存,手术组向家属充分告知病情,并与神经外科医生会诊,最终选择颈内动脉支架成形和颅内动脉瘤栓塞同时进行。颈内动脉狭窄解除后动脉瘤也未发生再出血,提示在血压控制理想的情况下,解除颈动脉狭窄并不促进颅内破裂动脉瘤发生再出血。
本例患者血管内治疗过程中应用了6000 U肝素,而Park等[3]所提供的蛛网膜下腔出血患者在动脉瘤栓塞前,包括进行颈动脉支架术的过程中均未给予肝素,直到动脉瘤栓塞完全后才给予肝素。以上两例患者术中均未发生血栓事件。但本例患者在术后停用抗栓药物后发生右侧颈内动脉系统短暂性脑缺血发作(transient ischemic attack,TIA)事件,提示术中肝素化有助于预防急性血栓事件的发生。颅内动脉瘤血管内介入治疗中国专家共识(2013)提出,无论是破裂还是未破裂颅内动脉瘤,血管内介入治疗中常规应用全身肝素化,并加压滴注连续冲洗微导管,以降低术中血栓栓塞事件的发生[4]。
本例患者在动脉瘤栓塞完全后立即给予负荷剂量的抗栓药物,Park等[3]所提供的病例也是在栓塞术后才给予抗栓药物。关于支架辅助弹簧圈治疗颅内破裂动脉瘤术前或术中给予抗血小板药物仍有较大争议,颅内动脉瘤血管内介入治疗中国专家共识(2013)也未给予明确处理意见[4]。考虑到本例患者术中已经全身肝素化,可以预防术中血管内急性血栓事件的发生,因此术前、术中未给予抗血小板药物。
本例患者的治疗经过表明,颈内动脉起始段狭窄和同侧颅内破裂动脉瘤是可以同时血管内治疗的,术中全身肝素化可以降低血管内急性血栓事件的发生,并不增加再出血风险。术前或术中同时应用抗血小板药物的安全性需要进一步探讨。
1 Borkon MJ,Hoang H,Rockman C,et al. Concomitant unruptured intracranial aneurysms and carotid artery stenosis:an institutional review of patients undergoing carotid revascularization[J]. Ann Vasc Surg,2014,28:102-107.
2 Suh BY,Yun WS,Kwun WH. Carotid artery revascularization in patients with concomitant carotid artery stenosis and asymptomatic unruptured intracranial artery aneurysm[J]. Ann Vasc Surg,2011,25:651-655.
3 Park JC,Kwon BJ,Kang HS,et al. Single-stage extracranial carotid artery stenting and intracranial aneurysm coiling:technical feasibility and clinical outcome[J]. Interv Neuroradiol,2013,19:228-234.
4 中华医学会神经外科学分会神经介入学组. 颅内动脉瘤血管内介入治疗中国专家共识(2013)[J]. 中华医学杂志,2013,93:3093-3103.
