高压氧治疗成人出血型烟雾病的疗效分析和风险评估
2016-01-17王霞戴嵬
王霞,戴嵬
烟雾病是颈内动脉末端慢性进行性狭窄,导致脑基底部出现由大量侧支循环形成的异常血管网,最后双侧颈内动脉闭塞,烟雾状血管消失,颈外和椎基底动脉系统向颅内形成大量代偿。烟雾病可以发生在儿童到成人的任何年龄段。儿童主要表现为缺血症状[1],成人除了缺血灶症状外还表现为出血症状。烟雾病患者发生颅内出血是影响生存和使功能预后恶化的重要因素,临床症状可表现为意识障碍、头痛、肌无力和言语障碍等。近年研究认为高压氧对以脑梗死为主要表现的烟雾病有疗效[2],但出血型烟雾病的高压氧治疗研究极少[3]。本文回顾分析高压氧对成人出血型烟雾病患者的疗效及风险。
1 对象与方法
1.1 研究对象 采用回顾性研究方法连续收集我院2010年1月-2015年1月收治的成人出血型烟雾病患者。纳入标准:①脑血管造影检查,符合烟雾病诊断标准的患者;②首次或多次出现脑出血临床表现,发病后2~4周,经计算机断层扫描或磁共振成像提示无再出血、脑梗死;③年龄18~60岁。排除标准:①由于动脉粥样硬化、自身免疫性疾病、脑膜炎、脑肿瘤、脑外伤、神经纤维瘤病、镰状细胞病、唐氏综合征、放射性损伤等原因导致继发性脑血管病变引起烟雾综合征的患者;②既往有短暂性脑缺血发作(transient ischemic attack,TIA)患者;③既往有脑血管重建术史;④无症状患者。
1.2 研究方法 患者入院后,给予对症治疗,由高压氧专科医师与家属沟通后根据家属意见选择是否采用高压氧治疗,分为高压氧组和常压氧组。收集患者的一般资料、病史、影像学结果、高压氧治疗次数及自发病至开始高压氧治疗的间隔时间等信息,评估患者入院时格拉斯哥昏迷量表(Glasgow Coma Scale,GCS)、美国国立卫生研究院卒中量表(National Institutes of Health Stroke Scale,NIHSS)评分,并随访发病90 d时改良Rankin量表(modified Rankin Scale,mRS)评分,mRS 0~2分为预后良好,mRS 3~6分为预后不良[4]。
1.3 治疗方案 高压氧治疗采用国产高压氧气舱,升压30 min,稳压60 min,目标压力为2个大气压,使用无重复式面罩吸入纯氧,减压30 min。每天1次,每周高压氧治疗6次。根据患者病情并参考家属意愿决定高压氧治疗时间,次数不设上限。常压氧治疗采取持续低流量鼻导管或面罩供氧。
1.4 统计学分析 采用统计软件SPSS 23.0进行数据处理和统计学分析。计量资料符合正态分布的,采用表示,两两比较采用独立样本t检验。计量资料不符合正态分布的,用中位数和四分位数表示,两两比较采用Mann-Whitney U检验。计数资料采用例数及百分数表示,比较采用χ2检验。以高压氧组患者是否预后良好为因变量,高压氧组单因素分析中P<0.1的因素作为自变量,采用多因素Logistic回归模型分析高压氧组疗效的影响因素,以P<0.05表示差异具有显著性。
2 结果
2.1 临床资料 研究期间内收集到以脑出血为表现的成人烟雾病患者47例,研究期间均使用常规康复功能锻炼治疗,90 d随访时失访6例,符合纳入排除标准的患者共41例,其中男19例,女22例,男女比例1∶1.16。年龄18~59岁,平均(29.23±3.76)岁。
2.2 高压氧组和常压氧组比较 本研究41例入选患者中高压氧组21例,常压氧组20例,两组患者性别、年龄、发病时GCS/NIHSS评分、出血部位分布、出血量差异比较无显著性。高压氧组临床表现为意识障碍11例,肢体感觉-运动障碍7例,语言障碍3例。常压氧组意识障碍13例,肢体感觉-运动障碍5例,语言障碍2例。高压氧组发病90 d mRS评分低于常压氧组(Z=-2.328,P=0.003)(表1)。
2.3 高压氧疗效的影响因素 高压氧治疗次数范围12~60次,平均(32.07±6.92)次。发病至治疗间隔时间范围12~45 d,平均(23.14±7.69)d。高压氧治疗次数及治疗间隔时间经统计学分析均符合正态分布。将90 d mRS评分作为观察高压氧组疗效的指标。根据患者是否预后良好将高压氧组分为两亚组,并进行单因素分析。两亚组在高压氧治疗次数方面差异有显著性。在性别、年龄、发病时GCS/NIHSS评分、出血部位分布、出血量差异无显著性(疗效评价标准见文献[5])(表2)。以患者是否预后良好为因变量,将单因素分析中的P<0.1的变量带入多因素Logistic回归模型中,结果显示高压氧治疗次数是高压氧组疗效的影响因素,随着治疗次数的增加,预后情况获得改善(OR0.790,95%CI0.681~0.903,P=0.001)。
2.4 高压氧治疗风险和不良反应 高压氧治疗过程中所有患者均未发生再出血、梗死事件,有5例患者诉耳鸣、耳胀,经对症处理后继续高压氧治疗。
3 讨论
烟雾病患者发生颅内出血是影响生存和使功能预后恶化的重要因素。出血是由脑血流动力学压力升高和周围动脉瘤的破裂引起侧支循环(烟雾状血管)中扩张血管的破裂造成的。有报道称出血型烟雾病患者再出血率为7.09%[6]。
烟雾病患者首次发病颅内出血所致的死亡率为6.8%~20%,再次出血使功能预后恶化并且增加死亡率[6-7]。再出血可能发生在同一部位,也可发生在不同部位。有报道指出在传统药物治疗情况下,30%~65%的患者在首次出血2~20年后再次发生出血,随访过程中再出血患者数量呈现增长的趋势[6,8]。
出血型烟雾病可以行脑血管重建术,但是缺乏足够的证据支持。尚未建立再出血预防的治疗原则。脑血管造影显示直接术后烟雾状血管数目减少和(或)周围动脉瘤的消失。基于血流动力学负荷的减轻,理论上认为直接吻合术可以预防再次出血并降低再出血发生率。有报道指出与药物治疗相比,出血型烟雾病患者行手术治疗后再出血率明显降低。出血型患者行直接吻合术后再出血和缺血损伤的频率明显降低[9]。但是也有许多报道否认血管重建术预防再次出血的作用[7]。有研究指出出血型烟雾病行血管重建术的作用要弱于缺血型烟雾病患者,并且新的代偿血管的产生和烟雾状血管的消失在许多患者中并未出现[10]。然而有学者指出在预防出血型烟雾病患者发生缺血损伤方面血管重建术是有效的[11]。
有文献报道高压氧治疗以脑梗死为主要表现的烟雾病有效[2,12-13],但缺乏高压氧治疗出血型烟雾病的系统研究。本研究使用回顾性对照研究方法,对高压氧治疗成人出血型烟雾病的治疗效果进行分析,发现高压氧组患者发病90 d后mRS评分低于常压氧组(Z=-2.328,P=0.003)(表1),提示高压氧治疗可改善患者预后。目前认为高压氧治疗烟雾病有效的可能机制是扩大氧气弥散距离[13],提高缺血脑组织的氧分压和改善脑组织能量代谢等[14-15]。此外,高压氧还通过减轻炎症反应、抑制细胞凋亡、改善血脑屏障通透性等机制发挥脑保护作用[16]。
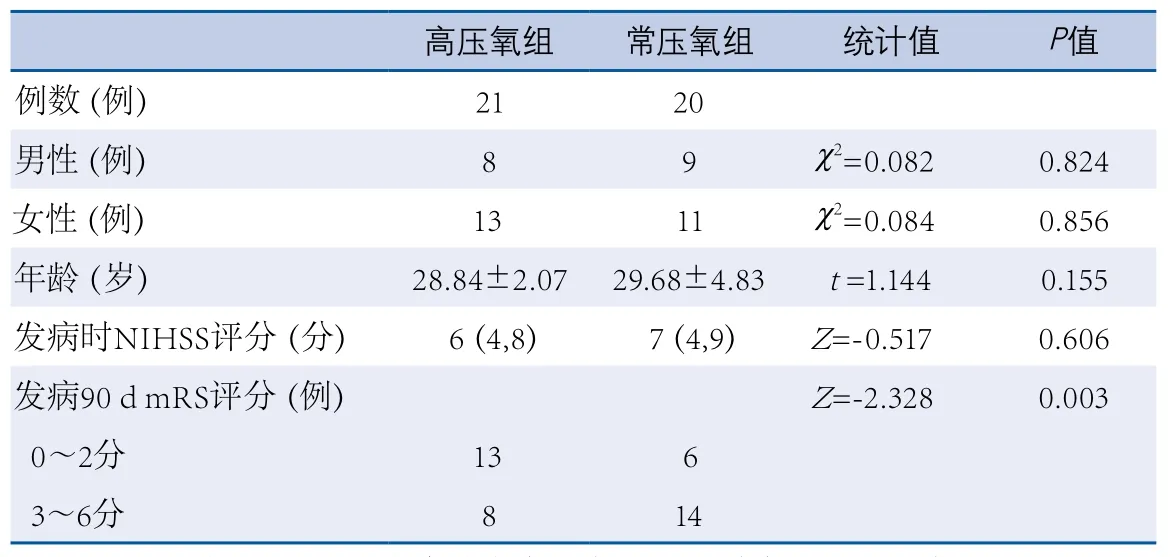
表1 高压氧组与常压氧组患者临床资料比较
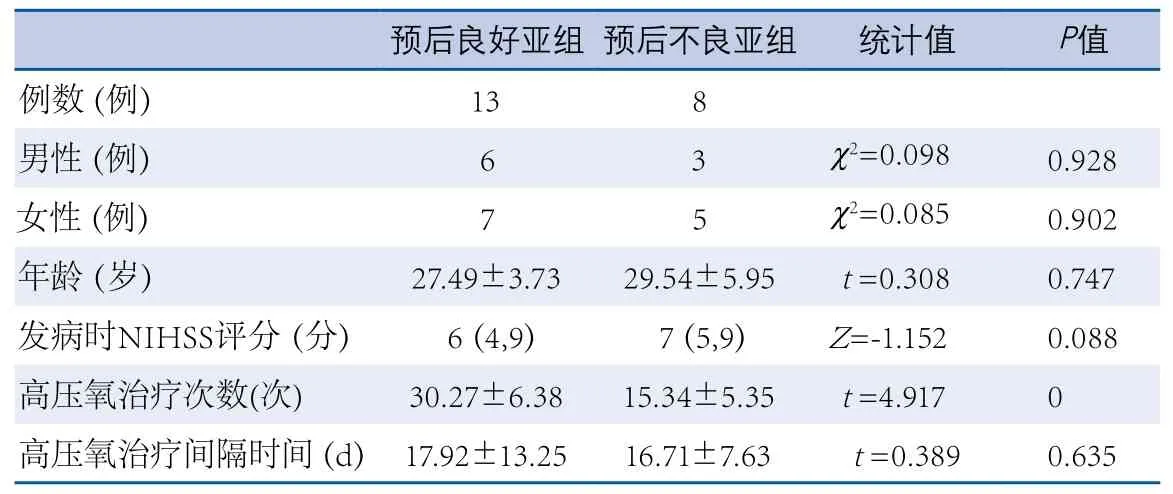
表2 高压氧组内治疗预后及影响因素比较
高压氧剂量的确定涉及治疗次数、单次治疗持续时间、治疗压力等方面[16]。影响高压氧疗效最关键的因素是剂量[17]。本研究中高压氧治疗的压力为2个大气压,每次治疗时间均为2 h。在维持治疗压力及单次治疗持续时间不变的情况下,发现高压氧组的疗效与高压氧治疗次数有关,治疗次数越多,预后越好,而且,多因素分析后显示高压氧组的疗效与性别、年龄、发病时GCS/NIHSS评分、出血部位分布、出血量无关。多次高压氧治疗增加疗效的机制可能是高压氧治疗时,脑组织处于高氧状态;治疗结束后,脑组织处于相对低氧状态;多次干预,使脑组织在高氧、低氧状态间反复交替,能够诱导低氧诱导因子-1产生,具有脑保护作用。本研究中采用的高压氧治疗方案,已经过长期的临床实践,为国内外高压氧学界广泛采用,保证了治疗的安全性[18]。高压氧治疗过程中所有患者均未发生再出血、梗死事件,未出现氧中毒等不良反应。
本研究存在一定的局限性:第一,样本量较小,研究对象均未涉及进行脑血管重建手术治疗后的患者;第二,神经功能评价仅限于运动功能,未涉及认知领域。需要大样本、更深入的研究来进一步明确高压氧治疗出血型烟雾病的治疗策略及预后评价。
1 刘亚玲,张红霞,于秋红,等. 高压氧治疗儿童缺血型烟雾病疗效分析[J]. 中国卒中杂志,2013,8:959-964.
2 王爱华,赵娜. 高压氧治疗脑底异常血管网病(烟雾病)一例[J]. 中国医师杂志,2011,13:863.
3 吕艳,陈晓,赵津京,等. 高压氧治疗烟雾病脑出血一例并文献复习[J]. 中华航海医学与高气压医学杂志,2013,20:144-146.
4 Qureshi AI,Mendelow AD,Hanley DF. Intracerebral haemorrhage[J]. Lancet,2009,373:1632-1644.
5 Khan N,Achrol AS,Guzman R,et al. Sex differences in clinical presentation and treatment outcomes in Moyamoya disease[J]. Neurosurgery,2012,71:587-593.
6 Kobayashi E,Saeki N,Oishi H,et al. Long-term natural history of hemorrhagic moyamoya disease in 42 patients[J]. J Neurosurg,2000,93:976-980.
7 Yoshida Y,Yoshimoto T,Shirane R,et al. Clinical course,surgical management,and long-term outcome of moyamoya patients with rebleeding after an episode of intracerebral hemorrhage:An extensive follow-up study[J]. Stroke,1999,30:2272-2276.
8 Morioka M,Hamada J,Todaka T,et al. High-risk age for rebleeding in patients with hemorrhagic moyamoya disease:long-term follow-up study[J]. Neurosurgery,2003,52:1049-1054.
9 Kuroda S,Houkin K,Kamiyama H,et al. Effects of surgical revascularization on peripheral artery aneurysms in moyamoya disease:report of three cases[J]. Neurosurgery,2001,49:463-467.
10 Aoki N. Cerebrovascular bypass surgery for the treatment of Moyamoya disease:unsatisfactory outcome in the patients presenting with intracranial hemorrhage[J]. Surg Neurol,1993,40:372-377.
11 Kawaguchi S,Okuno S,Sakaki T. Effect of direct arterial bypass on the prevention of future stroke in patients with the hemorrhagic variety of moyamoya disease[J]. J Neurosurg,2000,93:397-401.
12 祁艳. 高压氧辅助治疗烟雾病1例体会[J]. 罕少疾病杂志,2011,18:58,64.
13 Gill AL,Bell CN. Hyperbaric oxygen:its uses,mechanisms of action and outcomes[J]. QJM,2004,97:385-395.
14 Nemoto EM,Betterman K. Basic physiology of hyperbaric oxygen in brain[J]. Neurol Res,2007,29:116-126.
15 Sun L,Strelow H,Mies G,et al. Oxygen therapy improves energy metabolism in focal cerebral ischemia[J]. Brain Res,1415:103-108.
16 Zhang JH,Lo T,Mychaskiw G,et al. Mechanisms of hyperbaric oxygen and neuroprotection in stroke[J].Pathophysiology,2005,12:63-77.
17 Lee YS,Chio CC,Chang CP,et al. Long course hyperbaric oxygen stimulates neurogenesis and attenuates inflammation after ischemic stroke[J].Mediators Inflamm,2013,2013:512978.
18 高春锦. 高压氧医学基础与临床[M]. 北京:人民卫生出版社,2008:1-502.
