获得性梅毒的葡萄膜炎临床特征和治疗
2016-01-18刘新,夏建平,王树纲等
作者单位:116033 大连,大连市第三人民医院眼科
获得性梅毒的葡萄膜炎临床特征和治疗
刘新夏建平王树纲崔林
【摘要】目的分析获得性梅毒患者的葡萄膜炎(梅毒性葡萄膜炎)临床特征,观察其治疗效果。方法回顾性分析15例(22只眼)经临床及血清学检查确诊的梅毒性葡萄膜炎患者临床资料,确诊后均行驱梅治疗,并随诊观察6个月以上。结果15例(22只眼)患者中,男9例,女6例。发病年龄为(47.3±5.2)岁。7例患者为双眼发病,8例为单眼发病。病程2 d~1.5年,平均病程2.2±1.6月。患者均以视力下降或眼前黑影飘动等为主诉就诊。初诊平均视力0.15±0.21; 9例患者(14只眼,63.6%)表现为全葡萄膜炎,6例(8只眼,36.4%)表现为后葡萄膜炎、视神经视网膜炎。玻璃体均有尘状混浊,眼底检查视网膜色泽污浊灰暗,黄斑中心凹反射消失,13例(20只眼,90.9%)可见视盘充血或水肿,21只眼行眼底血管造影检查显示,所有患眼均有程度不等的斑驳状背景荧光增强改变,20只眼的视乳头有荧光素着染或渗漏,16只眼的视网膜静脉有荧光素渗漏,4只眼出现黄斑囊样水肿。经驱梅治疗半年后随访时,视力提高19只眼(86.4%),所有患眼炎症消退。结论梅毒性葡萄膜炎是一种可以治愈的疾病,早期诊断、正规治疗后患者的预后较好。
【关键词】梅毒;葡萄膜炎;治疗
DOI:10.3969/g.issn.0253-9802.2015.07.008
通讯作者,刘新, E-mail:740846396@qq.com
Abstract【】ObjectiveTo analyze the clinical characteristics and observe the therapeutic effect of acquired syphilitic uveitis. MethodsThe clinical data of 15 patients with acquired syphilitic uveitis confirmed by clinical and serologic tests were retrospectively analyzed. After the diagnosis was confirmed, the patients were treated with systemic therapy of penicillin against syphilis and followed up for over 6 months. ResultsAmong 15 patients (22 eyes), 9 were male and 6 female. The age of onset ranged from 27 to 61 years old, with a mean age of 47.3±5.2 years old. Seven patients were bilaterally affected and 8 were unilateral. The duration of symptoms ranged from 2 days to 1.5 years with an average of 2.2±1.6 months. The patients were admitted due to complaints about visual acuity decline and floaters. Upon the first admission, the mean visual acuity was 0.15±0.21. Nine patients (14 eyes/63.6%) were characterized with panuveitis, and 6 cases (8 eyes/36.4%) had posterior uveitis and neuroretinitis. Vitreous opacity was noted in all cases. Fundus examination revealed that the retina became opaque and dark, and the loss of reflex in the fovea. Optic disc congestion and edema were observed in 13 patients (20 eyes/90.9%). Fundus fluorescein angiography (FFA) showed spot fluorescent enhancement of varying degree in all eyes. Staining or hyperfluorescence of optic disc was seen in 20 eyes, retinal venous leakage in 16 and cystoid macular edema in 4. Following systemic therapy of penicillin, the visual acuity was enhanced in 19 eyes (86.4%) and the inflammatory responses were alleviated in all eyes. ConclusionsAcquired syphilitic uveitis could be completely cured. Early diagnosis and effective treatment yield good clinical prognosis.
收稿日期:(2015-01-06)
Clinical characteristics and treatment of acquired syphilitic uveitisLiuXin,XiaJianping,WangShugang,CuiLin.DepartmentofOphthalmology,theThirdPeople’sHospitalofDalian,Dalian116033,China
Correspondingauthor,LiuXin,E-mail:740846396@qq.com
【Key words】Syphilis; Uveitis; Therapy
梅毒是由苍白密螺旋体感染所引起的一种慢性传染病,主要通过性接触和血液途径传播。如不治疗,疾病进展,最终可在全身任何一个重要脏器造成严重损害[1]。梅毒被称为“伟大的模仿者”,它的眼部表现多种多样,主要表现为角膜基质炎、前部葡萄膜炎、中间葡萄膜炎、全葡萄膜炎、脉络膜视网膜炎、视网膜炎、视网膜血管炎、视神经炎等,其中以葡萄膜炎最为多见。梅毒性葡萄膜炎是一种可以治愈的疾病,早期明确诊断并及时治疗十分重要。且有相当多的患者眼部梅毒的诊断是获得性梅毒的惟一全身表现,通常情况下易漏诊误诊,延误治疗,造成不可逆的视力丧失和眼部结构破坏[2]。近年来,国内梅毒之类的性传播疾病的发病率有上升趋势[3]。所以眼科医生在临床工作中应高度警惕,特别是对于那些无全身症状的患者。为此,我们回顾分析了15例(22只眼)以葡萄膜炎为主要表现的眼部梅毒患者临床资料,总结其临床特征及治疗预后,现将结果报道如下。
对象与方法
一、一般资料
2011年10月至2014年1月大连市第三人民医院眼科确诊的梅毒性葡萄膜炎患者15例22只被眼纳入研究。患者年龄27~61岁,平均年龄为(47.3±5.2)岁。9例已婚,3例离异,1例丧偶,2例未婚。病程2 d~1.5年,平均病程(2.2±1.6)月。病程小于等于1个月者8例,1至3个月者5例,3个月以上者2例。双眼发病7例,单眼发病8例,双眼发病者均为双眼先后发病,间隔时间为5 d~2.5个月。除6例患者有近视病史外,余患者既往眼部健康,无葡萄膜炎、夜盲等眼病史。确诊眼部梅毒前,3例患者曾经或正在接受全身糖皮质激素治疗,治疗早期视力暂时有所改善,但之后视力都再次进行性下降。15例患者中,4例已知有梅毒病史,其中2例曾进行过驱梅治疗,另外11例否认梅毒病史。
二、 检查诊断
所有患者均接受眼科常规检查,包括最佳矫正视力、裂隙灯显微镜、散瞳后裂隙灯前置镜、双目间接检眼镜检查,并行眼底照相和荧光素眼底血管造影(FFA)检查(TRC-50IX,日本TOPCON公司)、视野(Humphrey 750i,德国ZEISS公司)、B型超声(CAS-2000BER,康华公司)检查。
实验室检查包括梅毒螺旋体颗粒凝集试验(TPPA)和快速血浆反应素试验(RPR) 、血清HIV试验等血清学检查。TPPA和RPR阳性并排除HIV感染者纳入本研究,所有患者均符合梅毒性葡萄膜炎的诊断标准[4],并请皮肤科、感染科会诊,确诊获得性梅毒。其中2例为一期梅毒,6例为二期梅毒, 7例患者除眼部症状外,全身均无梅毒表现,属于隐性梅毒。
三、 治疗方法
确诊后接受全身激素治疗的患者均停用激素,仅对1例伴有睫状动脉阻塞的患者给予扩血管药物应用,前节炎症者给予局部泼尼松龙滴眼液及托比卡胺滴眼液点眼,所有患者转至皮肤科接受驱梅治疗。
虽所有患者均没能行腰椎穿刺脑脊液检查,但驱梅治疗均参照神经梅毒的治疗方法[5-6]。其中13 例予青霉素G 每日2 400万单位,分为4次静脉滴注,共使用14 d;继以苄星青霉素G 240万单位肌内注射,每周1次,共使用3周,另外2例因青霉素过敏予以头孢曲松每日2 g,1 次静脉滴注,共使用14 d。所有患者驱梅治疗期间和治疗后,采用治疗前相同的方法和设备随访最佳矫正视力、眼底和视野改变,间隔3~6个月随访RPR的滴度改变;其中10例患者(16只眼)在治疗3个月后复查了FFA。
结果
一、临床症状
15例患者均以视力下降或眼前黑影飘动等为主诉就诊,3例患者伴有眼红眼痛畏光症状。
二、眼科常规检查结果
患者初诊视力为:光感0.15±0.21, 9例患者(14只眼,63.6%)前房内可见浮游体,所有患者玻璃体均有不同程度的灰白色细胞或尘状混浊,病程较长者伴有灰白色或灰黄色混浊,三面镜检查:玻璃体基底部均未见雪堤样改变。眼底检查可见20只眼不同程度的视盘充血水肿, 其中3只眼(13.6%)视盘隆起度较高,超过3D,1只眼病程大于3月者视盘颜色较淡,1只眼玻璃体混浊严重视不清视盘形态。视网膜色泽污浊灰暗,黄斑中心凹反射消失,4只眼视网膜见黄白色病灶,5只眼周边视网膜见小片状出血,病程在1月以内者视网膜静脉血管迂曲扩张或正常,病程较长者视网膜动静脉血管均较细,3只眼视网膜部分静脉血管闭塞呈白线状。1只眼视盘高度水肿者,同时伴有睫状动脉狭窄,相应供血区视网膜灰白水肿(图1)。
三、视野检查结果
视野改变表现为中心暗点或旁中心暗点11只眼,管状视野或颞侧视岛7只眼,另4只眼因视力过低未能查视野。
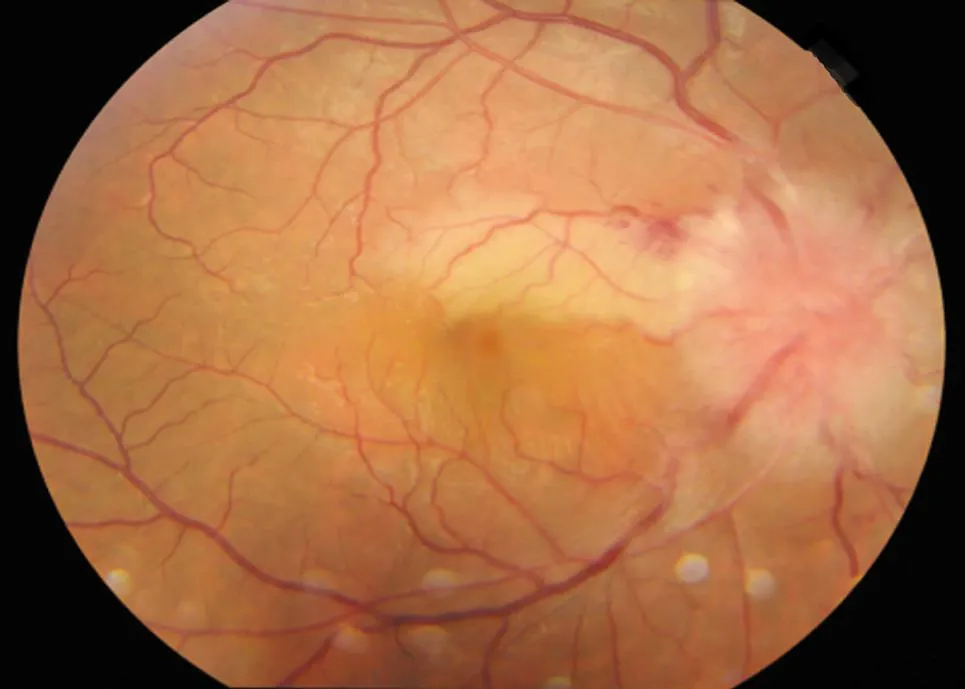
图1 1例右眼视盘高度水肿并睫状动脉阻塞者眼底图像
四、B超检查结果
眼部B超检查结果表现为玻璃体少、中、大量混浊,有4例患者显示后极部眼球壁增厚,所有患者均未见视网膜脱离。
五、FFA检查结果
除伴有睫状动脉阻塞的1例患者因荧光素钠皮试阳性未能行FFA检查外,另外14例患者(21只眼)均接受了FFA检查,结果显示,除1只眼因玻璃体混浊严重显影不清外,20只眼的视盘均有荧光素着染或渗漏,均有程度不等的斑驳状背景荧光增强改变,16只眼的视网膜静脉有荧光素渗漏灶,以大、中静脉为主,上下血管弓血管渗漏共19只眼(86.4%),动脉血管渗漏8只眼(36.4%),晚期后极部RPE荧光着染或者荧光积存7只眼(31.8%),出现黄斑囊样水肿4只眼(图2)。2只眼后极部及盘周视网膜出现椒盐状改变。
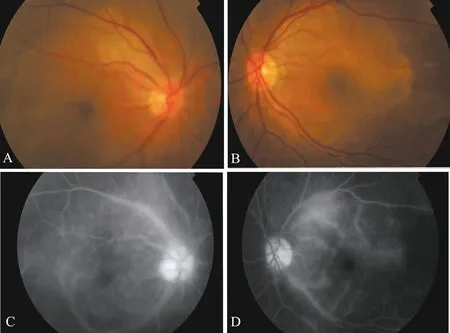
图2梅毒性葡萄膜炎患者眼底像
A、B:梅毒性葡萄膜炎患者彩色眼底像,视盘稍充血,后极部视网膜灰黄轻度水肿,黄斑中心凹光反射消失;C、D:梅毒性葡萄膜炎FFA晚期图像,视盘渗漏呈高荧光,血管壁渗漏着染,背景荧光斑驳样增强
六、实验室检查结果
所有患者TPPA、RPR检查均为阳性,RPR滴度由1∶8至1∶224,平均滴度1∶56.4。血清HIV试验均为阴性。
七、治疗后复诊情况
驱梅治疗1周后复诊,13只眼(59.1%)视力有所提高,眼内炎症减轻。随诊至半年时,19只眼(86.4%)视力提高,视力恢复至0.04~1.0,平均0.4±0.19,就诊及治疗越及时者视力提高越显著;3只眼视力无提高,其中1只眼为初诊时视力即为1.0,另2只眼病程均较长,就诊时视盘颜色已变淡。所有患者眼内炎症均消退,4只眼(18.2%)视盘颜色较淡,视野受损者部分或全部恢复正常。10例患者(16只眼)在治疗3个月后复查FFA,4只眼(25%)晚期视盘有染色,5只眼(31.3%)有不同程度的斑驳样透见荧光,均未见血管渗漏。治疗3个月至半年时,所有患者复查RPR,平均滴度下降为1∶11.2,较治疗前下降80%。
讨论
梅毒根据其传播途径不同可分为获得性(后天性)梅毒和胎传(先天性)梅毒。获得性梅毒分为4期:一期、二期、潜伏期及三期梅毒。眼部梅毒可出现于疾病的任何时期,但多见于二期或三期梅毒,与本组结果相符。葡萄膜炎是梅毒在眼部的最常见表现,也可以是梅毒在全身的唯一表现或首发表现,本组患者有7例患者除眼部症状外,全身均无梅毒表现,属于隐性梅毒。
梅毒性葡萄膜炎可以是单眼或双眼发病,炎症可累及眼前节、后节或前后节均受累,也可表现为中间葡萄膜炎[4-7]。本组中双眼发病7例,单眼发病8例, 9例患者(14只眼,63.6%)表现为全葡萄膜炎,6例(8只眼,36.4%)患者表现为后葡萄膜炎、视神经视网膜炎。全葡萄膜炎占多数,与以往的报道相同[8-9]。患者主诉单眼或双眼视力下降或眼前黑影,玻璃体可见灰白色细胞或尘状混浊,三面镜检查玻璃体基底部未见雪堤样改变,可与中间型葡萄膜炎相鉴别。眼底检查可见不同程度的视盘充血水肿, 2只眼病程大于3个月者视乳头颜色较淡。视网膜色泽污浊灰暗,黄斑中心凹反射消失,病程在1月以内者视网膜静脉血管迂曲扩张或正常,病程较长者视网膜动静脉血管均较细,可见部分静脉血管闭塞及小片状出血,4只眼视网膜见黄白色病灶。 FFA检查结果显示,视盘的荧光素着染或渗漏及斑驳状背景荧光增强普遍存在,16只眼的视网膜静脉有荧光素渗漏灶,20只眼的视盘均有荧光素着染或渗漏,均有程度不等的斑驳状背景荧光增强改变,16只眼的视网膜静脉有荧光素渗漏灶,以大、中静脉为主,上下血管弓血管渗漏者共19只眼(86.4%),动脉血管渗漏者8只眼(36.4%),晚期后极部RPE荧光着染或者荧光积存7只眼(31.8%),出现黄斑囊样水肿4只眼。2只眼后极部及盘周视网膜出现椒盐状改变。这些均与既往的报道相符[8-9]。梅毒性葡萄膜炎还可引起渗出性视网膜脱离,本组B超显示仅见玻璃体的混浊,有4例患者B型超声检查显示后极部眼球壁增厚,而均未见视网膜脱离。Gass等[10]曾报道有一特殊的表现主要发生于二期梅毒患者,称为急性梅毒性后部鳞形葡萄膜视网膜炎,表现为位于后极部视网膜色素上皮层面的黄灰色较大病灶,但在本组中我们并未观察到此种典型病灶,但发现部分患者FFA晚期的后极部RPE荧光着染或者荧光积存,与Gass对此类病灶的荧光造影表现相同。综上来看梅毒所致葡萄膜炎并没有非常特异性的表现,所以血清学的检验对疾病的确诊起着决定性作用[4,7]。
这些患者的确诊,均是我们有所怀疑并给予实验室检查才得以诊断的,且经过驱梅治疗后眼部炎症均消退。炎症消退的表现为视力的提高,前部炎症的消失,玻璃体内细胞的减少,视盘充血减轻水肿减退,FFA检查显示不再有视盘或视网膜血管的渗漏。另外,本组中有一较特殊的患者,男性,32岁,主诉为右眼前黑影遮挡3 d,前节正常,玻璃体少量灰白细胞,右眼视盘高度水肿,视网膜静脉血管迂曲扩张,睫状动脉狭窄,相应供血区视网膜灰白水肿,视野检查表现为旁中心暗点。虽因患者荧光素钠皮试过敏未能行FFA检查,但根据典型眼底表现仍可诊断睫状动脉阻塞,血清RPR(+),滴度1∶36。经皮肤科会诊后给予驱梅治疗,同时联合应用扩血管药物。治疗半年后视力自0.1提高至0.15,视盘水肿消退,颜色略淡,边界不清,视网膜色泽恢复正常。此患者的睫状动脉阻塞我们考虑为视神经网膜炎引起的视盘高度水肿,压迫导致睫状动脉的阻塞,患者就诊时间较晚,治疗后虽炎症消退,但因睫状动脉阻塞的影响,视力恢复有限。
临床上,梅毒的诊断一般是通过以下两类血清学检查方法:一、非特异性实验,包括性病研究实验室实验和RPR;二、特异性实验,包括荧光螺旋体抗体吸收实验和TPPA。这两类检查方法也可用于脑脊液及房水检查,对于病变诊断更具特异性[1-2,11]。我院诊断梅毒采用的是查血清RPR和TPPA。RPR滴度与疾病的活动程度有关。应用青霉素治疗后, RPR滴度下降甚至转阴,因此RPR可以用来评价抗菌药物的治疗效果[2,5]。根据病史及眼部表现怀疑本病后,实验室检查确诊本病。本组患者均经梅毒相关检查后确诊,符合获得性梅毒的诊断标准[4]。
因从胚胎发育角度,眼是中枢神经系统的一部分,特别是视网膜及视神经,所以按照美国疾病预防和控制中心的治疗标准,所有眼部梅毒患者都应按神经梅毒治疗[5-6]。本组虽都没能行脑脊液穿刺检查,但我们转诊皮肤科治疗后建议以神经梅毒治疗,经规范治疗后,眼部炎症消退,RPR平均滴度由1∶56.4下降为1∶11.2,较治疗前下降将近80%。有推荐认为,对按照神经梅毒采用大剂量青霉素静脉滴注的患者,可于治疗开始前和治疗开始后的前几天口服糖皮质激素,以预防Jarish-Herxheimer反应[6,11-12]。本组患者我们均未给予全身激素应用,治疗的过程中并没出现明显的病情加重或反复。
在上世纪初,随着青霉素的发明,梅毒的发病率明显下降,但近年来,梅毒的发病率在世界范围内呈明显上升趋势,因此,眼科医师应对梅毒给予足够的重视[6,13]。另外梅毒和艾滋病具有相同的传染途径,易于并发,故对于所有疑诊梅毒感染的患者,均应同时进行HIV的检测[6,8,14]。本组均排除了联合感染者,但我们在临床工作中的确发现了不少两者皆为阳性者。本组15例患者中,仅4例患者已知有梅毒病史,占26.7%,且均为仔细询问病史后才告知或承认曾有过阳性检验,另外11例否认梅毒病史,此次眼部发病才首次诊断梅毒。而且我们的病例中没有1例为单纯前葡萄膜炎者,这应该是因为我们在前葡萄膜炎的诊断治疗中更容易忽略感染性的因素,而很少考虑做相关的实验室检查。由此提醒我们在眼部炎症性疾病的鉴别诊断中,需进行必要的血清学检查,注意排除包括梅毒在内的感染性因素,及时诊断,有效治疗,不仅可获得很好的视力预后,也能在公共卫生的防治方面起到一定的作用。
参考文献
[1]Hong MC, Sheu SJ, Wu TT, Chuang CT. Ocular uveitis as the initial presentation syphilis.J Chin Med Assoc,2007,70(7):274-280.
[2]Aldave AJ, King JA, Cunningham ET Jr. Ocular syphilis.Curr Opin Ophthalmol,200l,12(6):433-441.
[3]韩国柱,邵长庚.我国梅毒流行和临床特点.中华皮肤科杂志,2005,38(5):322-324.
[4]杨培增.葡萄膜炎诊断与治疗.北京:人民卫生出版社,2009:1066-1096.
[5]Workowski KA, Berman S; Centers for Disease Control and Prevention (CDC). Sexually tansmitted disease treatment guidelines,2010. MMWR Recomm Rep,2010,59(RR-12):1-110.
[6]张美芬.警惕梅毒性葡萄膜炎.中华眼科杂志,2008,44(10):867-869.
[7]高英,顾昕,管志芳,周平玉.以眼部损害为首发症状的神经梅毒10 例临床分析.中国皮肤性病学杂志,2012,26(5):421-422,435.
[8]常青,王文吉.获得性眼部梅毒.中国眼耳鼻喉科杂志,2009,9(1):1-4.
[9]顾莉莉,姜颖,吴栋.梅毒性后葡萄膜炎患者临床特征.中华眼底病杂志,2008,24(6):454-456.
[10]Gass JD, Braunstein RA, Chenoweth RG.Acute syphilitic posterior placoid chorioretinitis.Ophthalmology,1990,97(10):1288-1297.
[11]樊尚荣.梅毒治疗方案的选择和评价.中国全科医学,2006,9(4):273-275.
[12]陈俊抛,黄焰,袁明贤,吴宏.神经梅毒120例临床分析.新医学,2010,41(12):786-788.
[13]常青. 重视感染性视网膜疾病诊断治疗中的特殊问题,提高感染性视网膜疾病的诊断治疗水平.中华眼底病杂志,2012,28(6):552-554.
[14]解正高,陈曦,朱俊,杜伟. 以后葡萄膜炎为首发症状隐性梅毒的临床分析.中华实验眼科杂志,2014,32(7):613-616.
(本文编辑:杨江瑜)
临床研究论著
