老年肺栓塞患者的危险因素及临床特征研究
2015-12-29柳士勋郑玉春
苏 晴 柳士勋 胡 锴 郑玉春
老年肺栓塞患者的危险因素及临床特征研究
苏晴柳士勋胡锴郑玉春
【摘要】目的探讨老年肺栓塞(PE)患者的危险因素和临床特征。方法选择我院确诊为PE的患者68例,年龄≥60岁者44例(老年组),<60岁者24例(非老年组),比较两组患者的危险因素、临床症状和临床休征、血气指标和心电图检查结果。结果①老年组前5位的危险因素依次是下肢深静脉血栓(DVT)、慢性阻塞性肺疾病(COPD)、脑血管疾病、糖尿病、冠心病;非老年组前5位的危险因素依次是:DVT、手术史、COPD、脑血管疾病和恶性肿瘤。老年组在COPD(54.55%)、脑血管疾病(52.27%)、糖尿病(34.09%)、冠心病(31.82%)、卧床制动(29.55%)方面高于非老年组(25.00%,20.83%,4.17%,8.33%,4.17%),P<0.05。②两组患者的主要临床症状为呼吸困难,其次是胸痛、晕厥、咯血,主要临床体征为心动过速、肺部湿性啰音、下肢水肿。老年组出现呼吸困难(79.55%)、晕厥(34.09%)和肺部湿啰音(52.27%)的比例高于非老年组(54.17%,12.50%,25.00%),P<0.05。③老年组患者动脉血氧分压(PaO2)为65.62±9.08mmHg,非老年组为70.10±12.54mmHg,t=3.419,P=0.001。④老年组束支传导阻滞发生率为25.00%,非老年组为4.17%,χ2=4.638,P=0.031。结论老年PE患者危险因素复杂,有更多的伴随症状和体征,病情相对严重,应引起高度重视。
【关键词】肺栓塞老年危险因素临床特征
肺栓塞(PE)是以各种栓子阻塞肺动脉系统为其发病原因的一组疾病或临床综合征的总称。因此病缺乏典型的临床特异性,加之检查及治疗措施有限,极易发生漏诊和误诊,导致其高发病率和高病死率[1,2]。特别是老年人群[3],由于其生理、病理等特点,在原有慢性病的基础上更容易发生PE,因此,必须及时准确筛查PE的高危人群,提高早期诊断水平,以科学规范化的方法进行治疗才能降低PE病死率。本研究对确诊为PE的68例患者的临床资料进行回顾性分析,比较老年PE患者与非老年患者的危险因素及其临床特征,为PE的早期诊断与治疗提供借鉴。
1.材料与方法
1.1材料选择2014年2月~2015年1月在我院确诊、且病例资料完整的PE患者68例,均经CT肺动脉造影(CTPA)影像学检查证实,符合 2001 年中华医学会呼吸分会发布的《肺血栓栓塞症的诊断与治疗指南》中的诊断标准。所有患者于入院后均给予抗凝溶栓治疗。按年龄将患者分为老年组(年龄≥60岁)44例和非老年组(年龄<60岁)24例。老年组男性28例,女性16例;年龄60~90岁,平均年龄75.23±5.34岁;非老年组男性13例,女性11例;年龄25~59岁,平均年龄46.41±4.62岁。两组患者性别构成无统计学意义,P>0.05。
1.2指标观察①危险因素:包括手术史(最近6周内动过手术)、创伤史(3个月内)、最近3个月是否有骨折、下肢静脉血栓(DVT)、冠心病、糖尿病、脑血管疾病、恶性肿瘤、血红蛋白增多、妊娠、制动(卧床大于2周)等。②主要临床表现:a.症状:包括呼吸困难、胸痛、咯血、发热、咳嗽、晕厥、休克等。b.体征:包括呼吸急促(呼吸频率大于24次)、心动过速(心率大于100次)、血压变化、肺部湿啰音、胸腔积液、紫绀、下肢水肿。③相关检查,主要包括血常规、凝血检查、螺旋CT肺动脉造影、血气分析、超声心动图等。
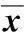
2.结果
2.1两组患者的危险因素分析研究结果显示,老年组排序前5位的危险因素依次是:DVT、COPD、脑血管疾病、糖尿病、冠心病;非老年组排序前5位的危险因素依次是:DVT、手术史、COPD、脑血管疾病和恶性肿瘤。老年组在COPD、脑血管疾病、糖尿病、冠心病、卧床制动方面高于非老年组,P<0.05。见表1。

表1 两组患者危险因素比较[例(%)]
2.2两组患者的主要临床症状和体征情况两组患者的主要临床症状为呼吸困难,其次是胸痛、晕厥、咯血,主要临床体征为心动过速、肺部湿性啰音、下肢水肿。老年组出现呼吸困难、晕厥和肺部湿啰音的比例高于非老年组,P<0.05。见表 2。
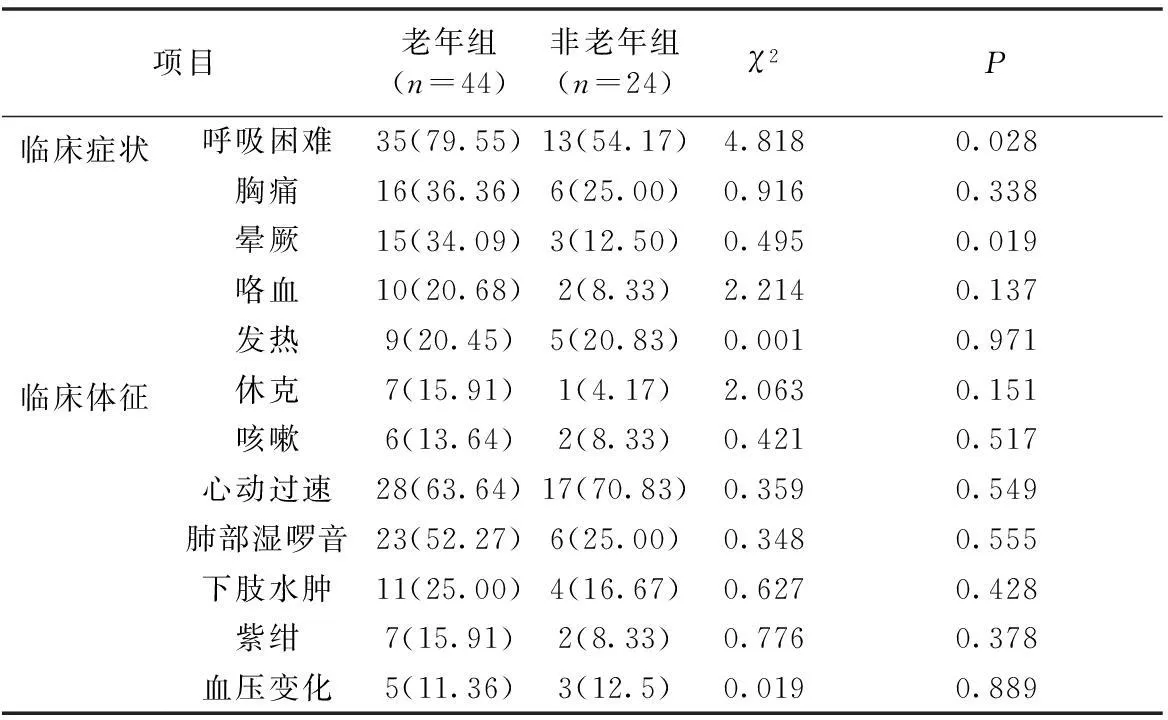
表2 两组患者主要临床症状和体征比较[例(%)]
2.3血气指标比较老年组患者PaO2低于非老年组t=3.419,P=0.001。两组PaCO2差异无统计学意义,t=1.421,P=0.193。见表3。
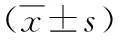
表3 两组血气指标比较
2.4心电指标比较老年组束支传导阻滞发生率为25.00%,非老年组为4.17%,差异有统计学意义,χ2=4.638,P=0.031。两组ST-T异常和窦性心动过速的发生率差异无统计学意义,P>0.05。见表4。

表4 两组心电指标比较[例(%)]
3.讨论
形成PE的直接原因是内源性或外源性栓子进入肺循环[4],其发病三大要素可归为血流淤滞、内皮损伤及高凝状态[5,6]。本研究结果表明,老年组前5位的危险因素依次是DVT、COPD、脑血管疾病、糖尿病、冠心病。非老年组前5位的危险因素依次是DVT、手术史、COPD、脑血管疾病和恶性肿瘤。老年组在COPD、脑血管疾病、糖尿病、冠心病、卧床制动方面高于非老年组,P<0.05,提示老年PE患者有更为复杂的发病因素。有报道[7,8]显示70%的DVT患者会发生PE。DVT在老年组(65.91%)和非老年组(45.83%)中均占首位,可以看出DVT是诱发PE的首要因素,当确认PE后,如怀疑有DVT形成,应积极行下肢深静脉彩超寻找栓子来源,并积极抗凝治疗。老年患者由于骨骼肌张力下降, 对纤维蛋白的
溶解反应降低,加之老年活动少,静血流淤积、血液黏滞度高和静脉壁损伤严重,这使其比年轻人更易发生DVT[9]。本资料两组患者DVT所占的比例没有统计学意义,考虑与样本量少,检验效能低有关。本资料COPD在老年组中占54.55%,成为老年患者致病的第二位因素,非老年组中COPD占25.00%,列为非老年患者致病的第三位因素。COPD本身就存在毛细血管内皮功能受损、血栓形成、管腔纤维化及闭塞。而且COPD患者常因年龄大,活动减少,长期低氧血症,继发血红蛋白增高,使患者更具有高凝倾向,导致PE的风险增加。有研究显示 COPD并发PE发生率高达36%~53%[10]。由此提示对于确诊为COPD的患者,要高度警惕PE的可能,必要时可给予药物预防。脑血管疾病、冠心病患者多伴有动脉硬化和高血脂,而糖尿病患者的慢性高血糖毒性和胰岛素抵抗(IR)及易引起凝血和抗凝血功能、纤溶系统及血小板功能异常,导致高凝状态[11]。手术史是发生PE的危险因素,原因是外科手术后由于活动不便或者治疗,患者往往需要卧床休息,肢体运动少,导致静脉血流缓慢、血液淤积,促进血栓形成。因此,临床工作中对于手术后的患者应积极采用预防PE的措施,在确认安全的前提下,鼓励患者尽早运动肢体,或医护人员帮助其被动活动。有研究显示[4],恶性肿瘤在PE的致病因素中,仅次于DVT和外科手术,排第三位。恶性肿瘤与PE之间存在着生物关联性,肿瘤患者发生PE的风险比非肿瘤患者高6倍,肿瘤术后比非肿瘤术后发生PE的风险高2~3倍[10]。本组恶性肿瘤患者在老年组和非老年组中分有3例和5例,也是导致PE的危险因素。肿瘤组织的机械性压迫使静脉血回流受阻,肿瘤细胞可分泌促凝物质与纤溶活性抑制物,使血液处于高凝状态,某些化疗药物可导致患者抗凝血酶减少等均是导致PE的危险因素[12]。
呼吸困难是两组患者的主要临床症状,其次是胸痛、晕厥、咯血。临床体征主要表现为心动过速、肺部湿啰音和下肢水肿。老年组出现呼吸困难、晕厥和肺部湿啰音的比例高于非老年组,原因可能与老年患者心肺储备低及合并脑血管病等基础疾病多有关。老年组患者PaO2为65.62±9.08mmHg,低于非老年组的70.10±12.54mmHg,P=0.001。老年组束支传导阻滞发生率为25.00%,高于非老年组的4.17%,P=0.031,这与老年患者较非老年患者同时合并多种的心脏病有关。由于PE表现不典型,特别是老年患者发病时被原有疾病所掩盖,容易误解为原有疾病加重或并发症,多误诊为肺炎、心肌梗死、冠心病、肺部感染、COPD等。确诊PE的时间晚,导致针对性治疗滞后,病情相对严重,预后不良。
综上所述,老年PE患者的危险因素复杂,有更多的临床伴随症状和体征,病情相对严重,临床上应注意与原有基础疾病鉴别,并动态观察,加强防范。
参考文献
1中华医学会呼吸病学分会.肺血栓栓塞症的诊断与治疗指南(草案)[J].中华结核和呼吸杂志,2001,24(5):259-264.
2Geerts WH,Bergqvist D,Pineo GF,et al.Prevention of venous thromboemblism:American College of Chest Physicians Evidence-Based Clinical Practice Guidelines[J].Chest,2008,133(6 Suppl):381S-453S.
3Attems J,Arbes S,Bohm G,et al.The clinical diagnostic accuracy rate regarding the immediate cause of death in a hospitalized geriatric population;an autopsy study of 1594 patients[J].Wien Med Wochenschr,2004,154(7-8):159-162.
4李良,夏云峰,刘润梅,等.282例肺栓塞患者致病因素分析[J].解放军医学杂志,2013,34(12):1231-1233.
5中华医学会老年医学分会,中华医学会呼吸病学分会.内科住院患者静脉血栓栓塞症预防的专家建议[J].中华结核和呼吸杂志,2010,32(1):3-8.
6中华医学会心血管病学分会肺血管病血组,中国医师协会心血管内科医师分会.急性肺血栓栓塞症诊断治疗中国专家共识[J].中华内科杂志,2010,49(1):74-81.
7朱力,郭佑民,王建国,等.疑诊肺栓塞患者337例中合并下肢深静脉血栓的发生率[J].中华结核和呼吸杂志,2008,31(8):603-606.
8王同生,毛毅敏,孙瑜霞,等.慢性阻塞性肺疾病急性加重合并肺栓塞的临床特征与高危因素研究[J].中国全科医学,2012,15(7A):2163-2166.
9贾卫滨,王大军,付学菊,等.中国不同级别医院肺栓塞诊治状况的调查研究[J].中华急诊医学杂志,2009,18(9):903-910.
10钱凤文.肺栓塞的高危因素及防治进展[J].河北医药,2014,36(6):904-907.
11汪铮,陈孝谦,李秀.肺栓塞患者危险因素及临床特征分析[J].临床肺科杂志,2013,18(2):255-257.
12李原,周健国,蔡建强.肿瘤相关血栓的防治[J].中国医刊,2013,48(2):14-18.
作者单位:驻马店市第一人民医院呼吸科463000
doi:10.3969/j.issn.1672-4860.2015.04.015
收稿日期:2015-6-6
