早期高危宫颈癌患者术后不同治疗方案的临床疗效
2015-12-25陈涛利,卞翠翠,杨雷等
早期高危宫颈癌患者术后不同治疗方案的临床疗效
陈涛利卞翠翠杨雷刘子玲
(吉林大学第一医院肿瘤中心,吉林长春130021)
摘要〔〕目的探讨同步放化疗、序贯放化疗、单纯化疗与单纯放疗治疗具有复发高危因素的ⅠB1-Ⅱ期宫颈癌术后患者的临床疗效及毒副作用。方法具有复发高危因素的ⅠB1-Ⅱ期宫颈癌术后患者139例,按术后辅助治疗方法不同,分为同步放化疗组(A组)49例,序贯放化疗组(B组)42例,单纯化疗组(C组)23例,单纯放疗组(D组)25例。比较各组3、5年生存率以及毒副反应、复发转移情况。结果A、B、C、D组的3年生存率分别为94.2%、83%、86.5%、68%,A组与B、C组及D组比较,差异显著(P<0.05),B、C两组之间无统计学差异,但与D组之间有统计学差异(P<0.05)。四组的5年生存率分别为87.5%、77.9%、76.5%、61%,A组与B、C、D组比较差异显著(P<0.05),B、C两组之间无统计学差异,但与D组之间有统计学差异(P<0.05)。各组早期毒副反应主要为骨髓移植、胃肠道反应,A组与B组的发生率无明显差异,但较C组和D组发生率高。晚期并发症主要有放射性直肠炎、放射性膀胱炎,各组之间无明显差异。随访期内复发转移率D组与其他各组之间有差异(P<0.05)。结论同步放化疗能够提高早期高危宫颈癌术后患者的3、5年生存率,降低远处转移率,其毒副反应可以耐受。
关键词〔〕宫颈癌;同步放化疗;序贯放化疗
中图分类号〔〕R737.33〔
通讯作者:刘子玲(1964-),女,博士生导师,教授,主任医师,主要从事恶性肿瘤及白血病的应用与基础研究。
第一作者:陈涛利(1988-),女,在读硕士,主要从事恶性肿瘤的基础与临床研究。
目前宫颈癌治疗手段主要为手术、放疗、化疗及综合治疗。早期宫颈癌主张以手术为主,术后病理对评估复发和指导术后辅助治疗具有重要意义。具有复发高危因素的患者局部复发及远处转移的发生率高,均应行术后辅助治疗。目前认为复发高危因素有术前肿瘤>4 cm、盆腔淋巴结转移、宫旁组织浸润、阴道残端阳性、子宫颈深肌层浸润、脉管内瘤栓等,但对辅助治疗的方案仍无统一标准。本研究旨在探讨同步放化疗、序贯放化疗、单纯化疗与单纯放疗治疗具有复发高危因素的ⅠB1~Ⅱ期宫颈癌术后患者的临床疗效及毒副反应。
1资料与方法
1.1一般资料收集2006年1月至2012年6月吉林大学第一医院收治的具有复发高危因素的ⅠB1~Ⅱ期宫颈癌术后患者139例,均行广泛性子宫切除+盆腔淋巴结清扫术,术后病理证实具有至少1项复发危险因素。按术后辅助治疗方法不同,分为A(同步放化疗组)、B(序贯放化疗组)、C(单纯化疗组)、D(单纯放疗组)。各组患者年龄、肿瘤分期、病理类型及肿瘤大小等基础资料,具有可比性。见表1。
1.2治疗方法所有患者均于术后1个月内行进一步治疗,化疗同时辅以对症支持治疗。
单纯放疗组:使用模拟机定位,CTV包括阴道、子宫、宫颈及盆腔淋巴结引流区(闭孔、髂内、髂外、髂前、髂总),CTV外放6~10 mm为DTV:6 MV-X线四野盒式照射,2 Gy/次,1次/d,5次/w,盆腔中心总剂量为DT 45~50 Gy。当阴道残端有显微病灶时,使用192Ir近距离治疗机,给予阴道黏膜表面下0.5 cm处放射,每次6 Gy,共4次。盆腔淋巴结阳性者,局部加量至DT 60 Gy。放疗期间加强阴道冲洗,必要时使用抗生素治疗。
单纯化疗组:紫杉醇135 mg/m2d1,静脉输注;卡铂 AUC 4~5 d2,静脉输注,每21 d一次,共2~6次。
同步放化疗组:单药顺铂:顺铂30 mg/m2静滴,1次/w,共2~6次。顺铂联合紫杉醇:紫杉醇40 mg/m2d1 静脉输注,顺铂30 mg/m2d2 静脉输注,1次/w,共2~5次。化疗同时行放射治疗,放疗方案同单纯放疗组。
序贯放化疗组:术后1个月内行1~2次化疗后行放疗,放疗结束后1个月内继续化疗。化疗方案同单纯化疗组,放疗方案同单纯放疗组。
表1各组患者一般资料(n)
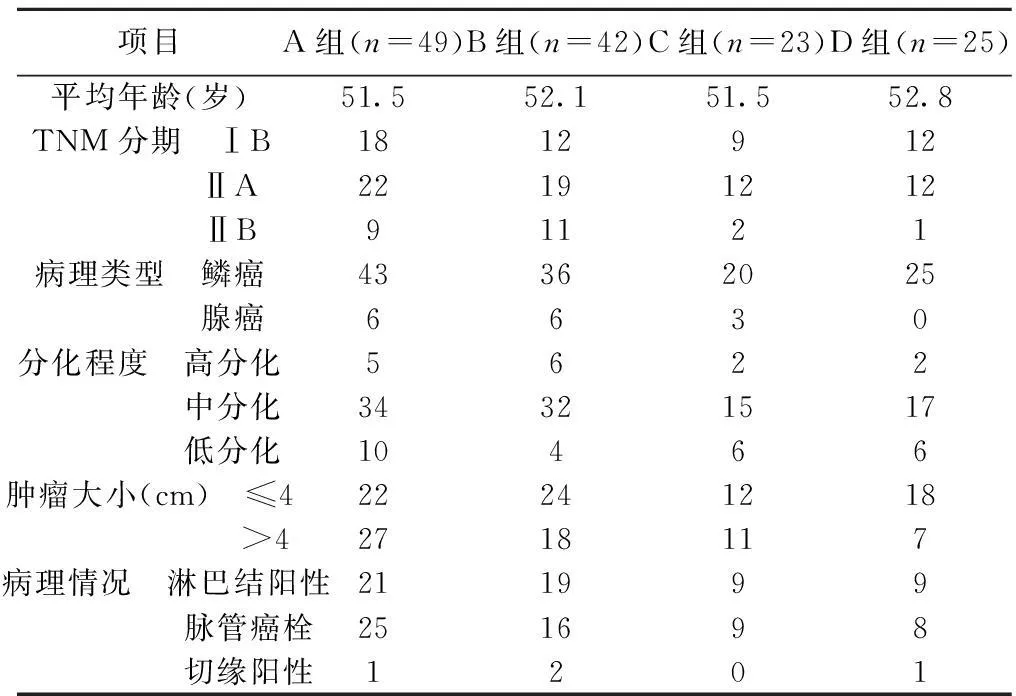
项目A组(n=49)B组(n=42)C组(n=23)D组(n=25)平均年龄(岁)51.552.151.552.8TNM分期 ⅠB1812912 ⅡA22191212 ⅡB91121病理类型 鳞癌43362025 腺癌6630分化程度 高分化5622 中分化34321517 低分化10466肿瘤大小(cm) ≤422241218 >42718117 病理情况 淋巴结阳性211999 脉管癌栓251698 切缘阳性1201
1.3疗效标准及观察指标评价各组的3、5年生存率,复发转移情况。放化疗期间复查血常规、肝、肾功能,记录恶心、呕吐、腹泻等消化道反应情况;1年后观察放射性直肠炎、放射性膀胱炎的发生情况。
1.4统计学方法应用SPSS17.0软件,生存资料用Kaplan-Meier法,显著性检验用Logrank检验,计数资料采用χ2检验。
2结果
2.1四组生存率比较四组的3、5年生存率总体比较差异有统计学意义(χ2=6.832,P=0.031)。A、B、C、D组的3年生存率分别为94.2%、83%、86.5%、68%,A组与B、C、D组的3年生存率比较差异有统计学意义(P<0.05),B、C两组之间无统计学差异(χ2=1.529,P= 0.214),但与D组之间有统计学意义(P<0.05)。四组的5年生存率分别为87.5%、77.9%、76.5%、61%,其中A组与B、C组及D组比较差异有统计学意义(P<0.05),B、C两组之间无统计学差异,但与D组之间有统计学意义(P<0.05)。
2.2毒副反应各组毒副反应主要为骨髓抑制、胃肠道反应,A组与B组的发生率无明显差异,但较C组和D组发生率高(P<0.05),经对症处理后均能耐受。各组均未发现明显肝肾功能异常。各组放射性直肠炎、放射性膀胱炎发生率比较无差异。见表2。
2.3复发转移情况A组在随访期内局部复发及远处转移率为24%,B组为28%,C组为34%,D组为52%。A、B、C各组之间无统计学差异(P>0.05),但与D组之间比较差异有统计学意义(P<0.05)。见表3。
表2各组的毒副反应发生情况〔n(%)〕
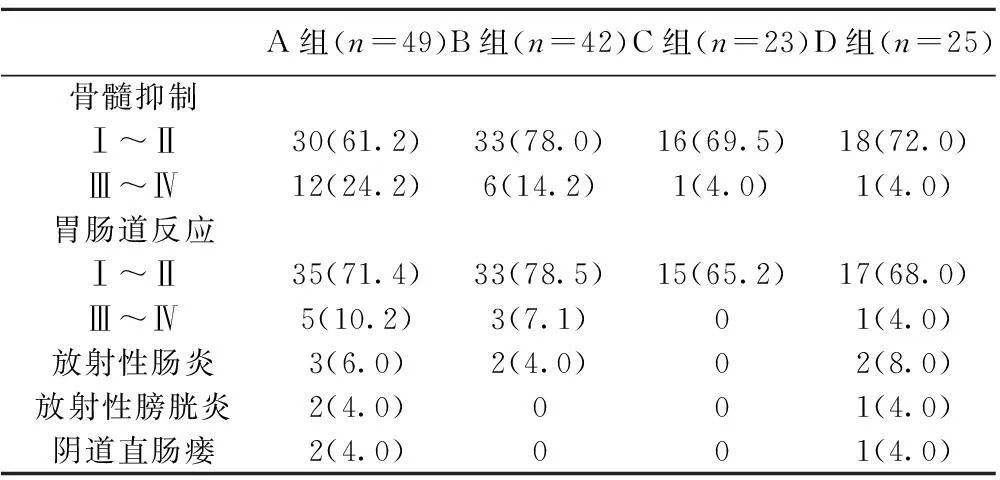
A组(n=49)B组(n=42)C组(n=23)D组(n=25)骨髓抑制Ⅰ~Ⅱ30(61.2)33(78.0)16(69.5)18(72.0)Ⅲ~Ⅳ12(24.2)6(14.2)1(4.0)1(4.0)胃肠道反应Ⅰ~Ⅱ35(71.4)33(78.5)15(65.2)17(68.0)Ⅲ~Ⅳ5(10.2)3(7.1)01(4.0)放射性肠炎3(6.0)2(4.0)02(8.0)放射性膀胱炎2(4.0)001(4.0)阴道直肠瘘2(4.0)001(4.0)
表3各组的复发转移情况(n)

治疗方案A组(n=49)B组(n=42)C组(n=23)D组(n=25)盆腔复发3444远处转移8849
3讨论
具有复发高危因素的宫颈癌术后患者的局部复发及远处转移率高,对这部分患者提倡术后辅助治疗。放疗是宫颈癌的主要辅助治疗手段,可以降低局部复发率,但对长期生存无明显改善〔1〕。仍有部分肿瘤未控或复发,虽然增加照射野剂量可提高盆腔控制率,但由于并发症的增加受到限制。
同步放化疗并不是化疗和放疗的简单相加,二者作用于肿瘤细胞的不同亚群,化疗能使G0期细胞进入放疗敏感的M期;减少乏氧细胞的比率,抑制放疗中肿瘤细胞损伤的修复,降低肿瘤细胞的再增殖;通过缩小肿瘤体积,改善肿瘤细胞的氧合状态,增加放射敏感性;化疗还可直接杀伤局部及远处转移的肿瘤细胞,减弱肿瘤细胞的侵袭性,从而提高疗效〔2〕。顺铂被认为是治疗宫颈癌最有效的细胞毒药物,这与顺铂可激活肿瘤细胞的自由基因、还可抑制肿瘤细胞对放射损伤的自我修复有关。Peters等〔3〕研究结果显示,有高危因素的早期宫颈癌术后辅助同步放化疗较单纯放疗能改善生存。Ryu等〔4〕的研究也显示术后同步放化疗比单纯放疗更能提高无进展生存率与总生存率。林贵山等〔5〕的研究结果显示同步放化疗优于序贯放化疗,能够改善远期生存率。芦芸等〔6〕的研究证实宫颈癌根治术后同步放化疗能够显著提高3年无瘤生存率,降低盆腔复发率和远处转移率。黄敏等〔7〕的研究也证实了术后同步放化疗对有高危因素子宫颈癌患者的疗效是肯定的。本研究结果也证明同步放化疗能够降低远处转移率,提高生存率。与上述观点相一致。本研究中序贯放化疗与单纯化疗疗效相当,但优于单纯放疗。与Hosaka等〔8〕的研究结果一致。
综上所述,对于ⅠB1-Ⅱ期术后具有复发高危因素的宫颈癌患者,同步放化疗可以提高局部控制率,减少远处转移,提高生存率,其毒副反应可耐受。
4参考文献
1Song S,Song C,Kim HJ,etal.20 year experience of postoperative radiotherapy in I B-ⅡA cervical cancer patients with intermediate risk factors:impact of treatment period and concurrent chemotherapy〔J〕.Gynecol 0ncol,2012;124(1):63-7.
2孙燕,周际昌.临床肿瘤内科手册〔M〕.北京:人民卫生出版社,1996:25-34.
3Peters WA,Liu PY,Barrett RJ,etal.Concurrent chemotherapy and pelvic radiation therapy compared with pelvic radiation therapy alone as adjuvant therapy after radical surgery in high-risk early-stage cancer of the cervix〔J〕.Clin Oncol,2000;18(8):1606-13.
4Ayu SY,Park SI,Nam BH,etal.Is adjuvant chemoradiotherapy overtreatment in cervical cancer patients with intermediate risk factors〔J〕.Int J Radiat Oncol Biol Phys,2011;79(3):794-9.
5林贵山,程惠华,李东石.早期高危宫颈癌术后同步放化疗和序贯放化疗的对比研究〔J〕.临床肿瘤学杂志,2009;14(6):541-3.
6芦芸,毕学汉,杨永秀.宫颈癌根治术后辅助放化疗有效性和安全性的Meta分析〔J〕.国际妇产科杂志,2013;40(1):84-8.
7黄敏,邵淑丽.ⅠB期子宫颈癌1197例临床分析.〔J〕肿瘤研究与临床,2013;25(6):420-1.
8Hosaka M,Watari H,Kato T,etal.Clinical efficacy of paclitaxel/cisplatin as an adjuvant chemotherapy for patients with cervical cancer who underwent radical hysterectomy and systematic lymphadenectomy〔J〕.J Surg Oncol,2012;105(6):612-6.
〔2013-05-11修回〕
(编辑袁左鸣)
