早产儿脑损伤和脑发育的临床及MRI分析
2015-12-24何伟仪施纯媛汪良兵柳国胜
何伟仪,施纯媛,汪良兵,柳国胜
(暨南大学附属第一医院儿科,广东广州510630)
早产儿脑损伤和脑发育的临床及MRI分析
何伟仪,施纯媛,汪良兵,柳国胜
(暨南大学附属第一医院儿科,广东广州510630)
目的:探讨核磁共振成像(Magnetic Resonance Imaging,MRI)在早产儿脑损伤及脑发育中的临床诊断价值及影响早产儿脑损伤的危险因素.方法:选取44例早产儿,在纠正胎龄40周进行头颅MRI检查,并进行大脑发育成熟度的MRI评分.在纠正胎龄3月时行盖泽尔(GESELL)智能发育检测,同时结合临床危险因素分析.结果:①纠正胎龄40周MRI结果发现早产儿有脑损伤27例,足月儿未发现脑损伤.②早产儿脑损伤组、早产儿无脑损伤组及对照组大脑发育成熟度评分通过方差分析三组平均值比较差异均有统计学意义(P<0.05).③大脑发育成熟度的MRI评分各项评分点比较,早产儿脑损伤组与早产儿无脑损伤组在大脑卷曲程度、髓鞘化程度和胶质细胞迁移带方面得分有统计学差异(P<0.05),胚胎基质残余方面得分无统计学差异(P>0.05).④神经发育落后组、神经发育正常组与神经发育聪明组的大脑发育成熟度的MRI评分三组间比较有统计学意义(P<0.05).⑤Logistic多元逐步回归法分析,产前因素及产后因素中机械通气、脐带异常、生后1分钟Apgar评分低、分娩方式是早产儿发生脑损伤的高危险因素(P<0.05).结论:MRI是评价新生儿脑损伤的有效手段,大脑发育成熟度的MRI评分对预测早产儿远期神经发育有重要意义.早产儿脑损伤是多种因素相互作用的结果,机械通气、脐带异常、窒息与早产儿脑损伤有密切关系.
早产儿;MRI;脑发育
随着产科和新生儿重症监护技术的不断发展,早产儿特别是极不成熟早产儿和超低出生体重儿的存活率越来越高[1].但存活早产儿的远期预后不容乐观,早产儿脑损伤所引起的运动发育迟缓、认知障碍等问题大大影响其生长发育,给家庭及社会带来沉重的负担[2].早期发现早产儿大脑损伤及大脑发育落后,进行即时干预是减少及减轻早产儿近、远期并发症的关键,有助于提高早产儿的存活质量.由于早产儿脑损伤临床上早期往往缺乏特异的神经系统症状和体征,确诊主要依靠影像学检查.常规核磁共振影像(MRI)和大脑发育成熟度评分(total maturational scores,TMS)结合有助于对早产儿脑损伤及脑发育异常作出早期诊断,为评价早产儿预后提供很好的依据[3].分析早产儿围生期脑损伤的危险因素,有助于指导临床早期诊断、治疗和预防,适时采取干预措施,降低早产儿脑损伤的发病率.
国内关于早产儿脑损伤的报道并不少见,但多借助于超声诊断,本研究以常规MRI诊断早产儿脑损伤与脑发育异常,并以TMS评分对早产儿大脑发育成熟度进行量化,比较其与足月儿大脑发育成熟度的差异情况,并探讨早期脑损伤的高危因素.
1 材料与方法
1.1 研究对象
收集整理2009年2月至2010年12月在广州暨南大学附属第一医院住院治疗的44例早产儿及同期出生的15例足月儿资料.所有病例在纠正胎龄40周进行头颅MRI检查及TMS评分,根据影像学诊断分组.确诊早产儿脑损伤27例,纳入早产儿脑损伤组,17例无脑损伤,纳入早产儿无脑损伤组,足月儿15例,纳入对照组.早产儿脑损伤组男14例,女13例,出生胎龄平均(33±2)周;早产儿无脑损伤组男10例,女7例,出生胎龄平均(32±3)周;对照组男6例,女9例,出生胎龄平均(39±1)周.早产儿脑损伤组与无脑损伤组病例出生胎龄无统计学性差异,三组病例在性别构成、纠正胎龄40周体质量比较无显著差异(P>0.05).
1.2 方法
(1)头颅MRI扫描 使用GE SIGNA 1.5T Horizon echo speed超导磁共振扫描机(最大梯度场幅值为23 mT/m,梯度场切换率为120 T/m/s),环形线性表面线圈.扫描序列采用T2W快速自旋回波、T1W自旋回波.扫描参数:横轴面扫描均采用16层,层厚5 mm,层间距1 mm,FOV=22 cm,扫描层面位置均为平行于前后联合连线扫描层面.于横断面扫描之后行冠状位及矢状位扫描,参数与横断面相同.所有患儿于检查前半小时予质量分数10%水合氯醛1.0 mL/kg口服,待患儿熟睡后进行检查.所有MRI资料由2名不知晓临床病史的影像科医生共同诊断及分析,并行TMS评分.
(2)脑损伤的高危因素分析 收集患儿产前因素及产后因素信息,列出并分析本组病例中存在的可能导致早产儿脑损伤的高危因素.
(3)GESELL评分 纠正胎龄3月时进行GE-SELL发育量表(Gesell Developmental Scale)5个行为领域发育商数测定,将其作为远期神经发育情况的评价指标.本课题以3月龄时总发育商低于85分来划分神经发育正常及异常.
1.3 统计学分析
数据采用SPSS 13.0统计软件进行分析,计量资料采用多样本均数比较的方差分析及两样本均数比较的t检验,使用logstic回归分析检验指标的相关性;计量资料用均数±标准差(±s)表示,以P<0.05为差异有统计学意义.
2 结果
2.1 MRI结果
早产儿纠正胎龄40周头颅MRI检查结果显示,有脑损伤患儿27例,其中颅内出血6例,脑室周围白质软化7例,缺氧缺血性脑病13例,脑积水1例.无脑损伤患儿17例.15例足月儿头颅MRI检查未发现脑损伤.
2.2 TMS评分
早产儿脑损伤组、早产儿无脑损伤组及对照组TMS评分平均值各为13.81±1.24、17.0±0.87、17.8±1.78,通过方差分析检验三组平均值比较均有统计学差异(P<0.05),经SNK-q进行组间两两比较,结果提示三组比较均有显著性差异(P<0.05),早产儿无脑损伤组与足月组比较未见显著性差异(P>0.05).TMS评分各项评分点比较,早产儿脑损伤组与早产儿无脑损伤组在大脑卷曲程度、髓鞘化程度和胶质细胞迁移带方面得分有统计学差异(P<0.05),胚胎基质残余方面得分无统计学差异(P>0.05),见表1.
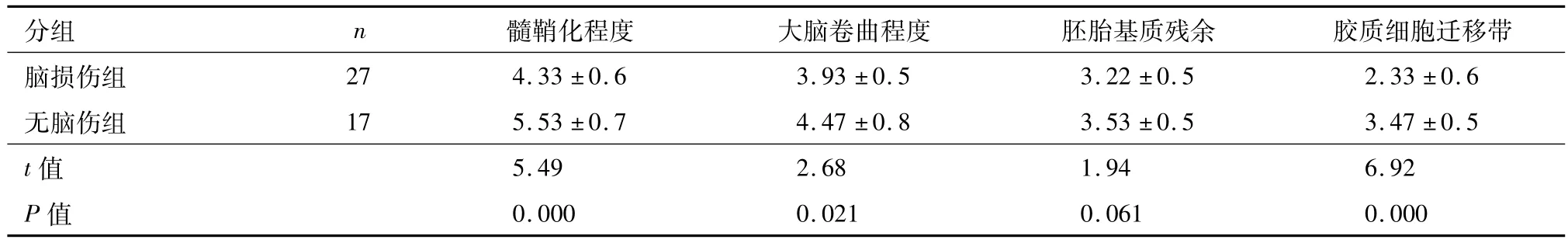
表1 早产儿TMS评分各项评分点得分比较Table 1 The score points of TMS scores in the preterm infants
2.3 纠正3月龄神经发育GESELL评分
本研究对象中足月儿15例全部完成随访,早产儿44例中有42例完成了随访,2例失访.足月儿15例在纠正3月龄时神经发育GESELL评分均未发现异常.42例早产儿发现不同的神经发育情况,依照总发育商分为三组,小于85分为神经发育落后组、85~114分为神经发育正常组、大于114分为神经发育聪明组.三组的脑发育TMS评分通过方差分析检验三组间比较有统计学意义(P<0.05),经SNK-q行组间两两比较,结果提示后两组相比无统计学差异(P>0.05),见表2.

表2 脑发育TMS评分与纠正3月龄时神经发育GESELL评分Table 2 The TMS scores between the three neurological development group
2.4 早产儿脑损伤的危险因素分析
单因素分析:产前及产后因素经χ2检验结果显示分娩方式(P=0.018)、脐带异常(P=0.093)、胎膜早破(P=0.03)、绒毛膜羊膜炎(P=0.025)、胎龄(P=0.036)、出生体重(P=0.022)、生后1分钟Apgar评分低(P=0.031)、机械通气治疗(P=0.013)发生早产儿脑损伤具有统计学意义(P<0.05),而羊水异常、胎盘异常、母体异常、5分钟阿氏评分、使用肺表面活性物质(PS)、感染、低血糖等因素无统计学意义.
多因素分析:Logistic多元逐步回归法分析,产前因素及产后因素单因素分析中有意义的8种因素在本组早产儿脑损伤发生的危险性,机械通气、脐带异常、生后1分钟Apgar评分低、分娩方式是早产儿发生脑损伤的高危险因素(P<0.05),胎膜早破因素则无统计学意义(P>0.05),见表3.
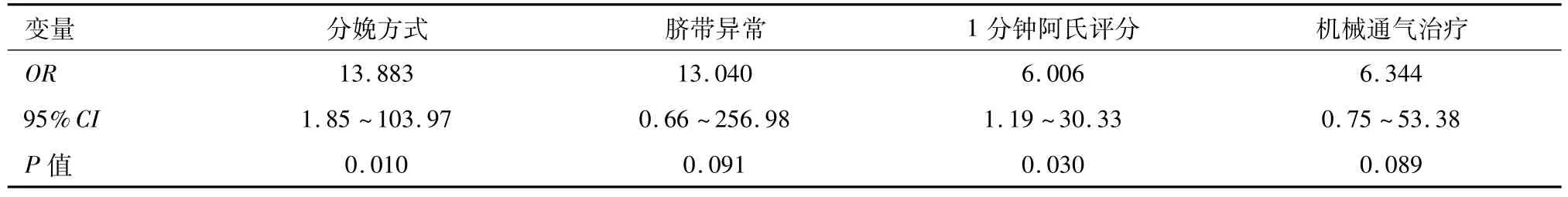
表3 早产儿脑损伤危险因素logstic多元逐步回归分析Talbe 3 The Logstic regression analysis of risk factors of brain injury in preterm infants
3 讨论
早产是脑损伤及脑发育异常的高危因素[4].由于早产儿脑损伤的早期没有特异性的临床症状,因此影像学检查成为早期发现早产儿脑损伤的首选方法.头颅超声检查有操作简便,经济等优点,临床应用较广泛,但有一定的局限性.其敏感度较低,仅通过未闭合的前囟及后囟检查,容易漏诊.MRI检查有较好的敏感性,而且安全性高.MRI可对早期脑缺血做出明确诊断[5],可评判早产儿大脑发育的成熟度,对早产儿神经发育预后有一定的预测作用[6].MRI的TMS评分系统是当前较常用的对大脑发育成熟度评判的依据.此评分系统由Marie等人建立,Marie提出大脑MRI主要观察4个参数:皮质卷曲及髓鞘化程度、胶质细胞迁移带及胚芽基质残余.并且对这4个参数进行评分以评价大脑发育的成熟度.此评分是从常规的磁共振扫描中归纳总结出来的,跟纠正胎龄成正相关性,能客观地评判大脑发育的成熟度,能发现早产儿不同阶段的脑发育的异常[7].亦可对脑损伤有否影响大脑的发育做出判断,操作较简单,重复性较高[8].
本研究MRI扫描结果显示,正常足月儿在纠正胎龄40周时,其大脑发育已经趋于成熟.其大脑发育的成熟状况与文献报道一致,表现为大脑皮质卷曲程度以及髓鞘化程度都比较高、胚芽基质及胶质细胞迁移带基本消失、脉络丛非囊性、脑室较早产儿小等[9].研究表明,胚芽基质是发育早期室带结构的残余,在胎龄26至32周时最显著,其后逐渐减少,至足月时基本消失.胶质细胞迁移带结构是由星形胶质细胞及少突胶质细胞的前体构成,在胎龄20至30周出现.30周后此结构逐渐减少,仅分布于前脑室周围,至足月时也基本消失.因此,正常足月儿头颅MRI扫描显示胚芽基质及胶质细胞迁移带基本消失[10].
早产儿脑损伤对大脑的发育有一定的影响.高洁[11]对153例新生儿进行MRI检查发现,缺氧缺血性损伤患儿TMS评分比正常新生儿明显降低,缺氧缺血损伤会引起新生儿脑成熟度降低或延迟,其中表现最明显的是髓鞘化延迟.本研究发现早产儿有脑损伤者比无脑损伤者在纠正胎龄40周时的TMS评分差异有统计学意义.两组在大脑卷曲程度、髓鞘化程度及胶质细胞迁移带方面得分差异有统计学意义(P<0.05).Chilid等[12]对68名早产儿进行MRI检查,主要研究在纠正胎龄37周左右时的脑室前角旁迁移带的发育情况,结果显示迁移带随着早产儿纠正胎龄的增加而减少,而且早产儿中有脑损伤者迁移带的消失较无脑损伤者慢;另有研究表明,早产儿的胚芽基质细胞约在35周基本消失,少量残留的细胞集中在大血管周围,形成“袖套”征.在胎龄增大的过程中,血管周围袖套壁渐增厚,然而胚芽基质就渐稀薄,因而在MRI上较难显示.因为早期的血管周围的袖套的壁较薄,早产儿较易出现室管膜下出血.目前还没有研究提示早产儿脑损伤会导致胚芽基质消退的延迟.本研究早产儿脑损伤组与无脑损伤组在胚胎基质残余得分亦无统计学差异(P>0.05).
大脑TMS评分系统是综合性的指标,能客观地反映早产儿某一时期的大脑发育的成熟情况,包括脑损伤后大脑相应的改变,因而,理论上说它是比较准确的预测神经发育预后的指标[13].本研究通过对比纠正胎龄3月时诊断为神经发育异常组及无神经发育异常组纠正胎龄40周时的TMS评分,结果表明两组的分值差异有统计学意义(P<0.05),提示纠正胎龄40周的TMS评分降低是纠正胎龄3月时神经发育异常的高危因素.作为一个判断大脑发育状态的指标,MRI的TMS评分系统的得分与GESELL评分有较高的一致性;在早产儿神经发育的远期预后方面,低的TMS评分得分是神经发育落后的危险因素.
早产儿的脑损伤是由产前产后多种因素造成的,本研究提示早产儿发生脑损伤的危险因素是机械通气、脐带异常、生后1分钟Apgar评分低及分娩方式.机械通气治疗可以引起早产儿脑血流动力学紊乱.温春玲[14]在对早产儿脑血流频谱观察时发现,在机械通气治疗时,送气的过程中可导致一过性的脑血流升高,主要见于小于胎龄儿、生后24 h内的早产儿及病情危重儿.国外有研究表明,在使用机械通气治疗过程中,极低出生体重儿使用气管内吸引可引起收缩期脑血流速度增高,进而增加了发生脑室周围-脑室内出血的危险性[15].Gleissner等[16]研究发现,应用机械通气治疗过程中,使用高参数能引起脑血流和颅内压波动,引起室管膜下胚胎生发层基质出血,进而导致脑室内出血.早产儿中这种改变较常见,使用机械通气治疗的时间越长,脑室内出血的发病率越高.使用机械通气治疗较易产生及加重早产儿颅内出血的危险性,临床上应该尽可能减少使用机械通气治疗的频率和时间[17].脐带过短可造成临产后胎儿先露部下降受阻,在胎儿下降过程中可引起脐带牵拉过紧而引起胎儿循环障碍,导致胎儿大脑缺氧.若脐带过长,容易引起脐带绕颈、绕体、脱垂、打结或脐带受压等危险.胎儿的活动可引起正常的脐带呈现螺旋状,脐带过分的扭转引起胎儿脐轮变细而呈现索状坏死,导致脐带血管堵塞或血栓形成[18].窒息时脑细胞无氧糖酵解增加,细胞内钠、钙潴留可导致脑水肿,同时无氧酵解产生大量自由基,自由基对大脑细胞造成损伤,进而引起细胞凋亡.缺氧时全身血流重新分配,大脑等重要器官的血流量增加,突然增大的脑血流量导致缺乏弹性纤维的脑血管破裂而使已经受损的脑组织的损伤加重.本研究提示早产儿在Apgar评分1分钟7分以下者脑损伤发生率增高.早产儿的大脑发育不成熟,脑内血流的调节能力亦不成熟,经过阴道分娩时可以引起颅内压力的增高,短暂的缺氧缺血也可导致颅内血管的异常扩张,引起血管破裂出血.也有研究发现经阴道分娩及产钳助产出生易导致颅内静脉压的升高而引起颅内出血.Deulofeut等[19]研究提示胎龄在26周至28周,出生体质量低于1 251 g的早产儿经剖宫产出生较经阴道分娩出生者脑室周围白质软化发生率较低.
国内外的研究提示感染是早产儿脑损伤发生的危险因素之一.有流行病学资料也指出,母亲怀孕期间有宫内感染的新生儿,发生脑损伤的危险性是无宫内感染者的3.6倍[20].Cai等[21]研究者在将脂多糖注入怀孕大鼠中建立的动物模型中发现宫内感染可引起新生鼠的脑白质发生损伤.国外研究发现肠穿孔患儿中,由新生儿坏死性小肠结肠炎导致的患儿比非由新生儿坏死性小肠结肠炎导致的患儿,在一岁时的神经发育较差[22].Rees等[23]研究指出,新生儿坏死性小肠结肠炎患儿中有45%存在神经发育缺陷、视力损害、脑瘫、精神运动障碍及认知障碍;本研究中因感染发生的例数太少,感染并未成为早产儿脑损伤的危险因素.
综上所述,MRI检查对早产儿脑损伤的诊断和脑发育的预后有较大的临床意义.大脑发育成熟度的MRI评分系统对预测早产儿远期神经发育的预后有重要意义.早产儿脑损伤是多种因素相互作用的结果,尽量避免机械通气、窒息、感染,对降低脑损伤的发生率有重要意义.早产儿脑损伤早期缺乏特异的临床表现,建议早产儿常规行头颅MRI检查.
[1]LANDMANN E,MISSELWITZ B,STEISS J O,et al.Mortality and morbidity of neonates born at<26 weeks of gestation(1998-2003).A population based study[J].J Perinat Med,2008,36(2):168-174.
[2]VALCAMONICO A,ACCORSI P,SANZENI C,et al.Mid and long term outcome of extremely lowbirth weight(ELBW)infants:an analysis of prognostic factors[J].J Matern Fetal Neonatal Med,2007,20(6):465-471.
[3]ROLLINS N,BOOTH T,MICHAEL C,et al.Predictive Value of Neonatal MRI Showing No or Minor Degrees of Brain Injury after Hypothermia[J].Pediatr Neurol,2014,50(5):447-451.
[4]DUERDEN,TAYLOR,MILLER.Brain Development in Infants Born Preterm:Looking Beyond Injury[J].SEMINARS IN PEDIATRIC NEUROLOGY,2013,20(2):65-74.
[5]王秀河,黄 力.磁共振诊断早期脑缺血的新技术进展-弥散加权成像及灌注加权成像[J].暨南大学学报:自然科学与医学版,2000,21(6):112-116.
[6]GANZETTI M,WENDEROTH N,MANTINI D.Whole brain myelin mapping using T1-and T2-weighted MRimaging data[J].FRONTIERS IN HUMAN NEUROSCIENCE,2014,2(8):671-673.
[7]VOSSOUGH A,LIMPEROPOULOS C,PUTT M E,et al.Development and Validation of a Semiquantitative Brain Maturation Score on Fetal MR Images:Initial Results Introduction[J].Radiology,2013,268(1):200-207.
[8]CHILDS A,RAMENGHI L,CORNETTE L,et al.Cerebral maturation in premature infants:quantitative assessment using MRimaging[J].AJNR Am J Neuroradiol,2001,22(8):1577-1582.
[9]RUOSS K,LOVBLAD K,SCHROTH G,et al.Brain development(sulci and gyri)as assessed by early postnatal MR imaging in preterm and term newborn infants[J].Neuropediatrics,2001,32(2):69-74.
[10]UTSUNOMIYA H,NAKAMURA Y MR features of the developing perianterior horn structure including subcallosal fasciculus in infants and children[J].Neuroradiology,2007,49(11):947-954.
[11]高 洁.常规磁共振成像对缺氧缺血新生儿脑成熟度的半量化研究[C]∥中华医学会第十八次全国放射学学术会议论文汇编,2011:351-352.
[12]CHILDS A M,RAMENGHI L A,EVANS D J,et al.MR features of developing periventricular white matter in preterm infants:evidence of glial cell migration[J].AJNR Am J Neuroradiol,1998,19(5):971-976.
[13]WOODWARD L,ANDERSON P,AUSTIN N,et al.Neonatal MRI to predict neurodevelopmental outcomes in preterm infants[J].New Engl J Med,2006,355(7):685-694.
[14]温春玲,张 巍,黄醒华.早产儿脑室周围-脑室内出血临床观察[J].中国妇幼保健,2007,22(3):364-366.
[15]BURGESS G H,OH W.Effects of phenobarbital on cerebral blood flow velocity after endotracheal suctioning in premature neollates[J].Arch Pediatr Adolesc Med,2001, 155(6):723-726.
[16]GLEISSNER M,JORCH G,AVENARIU S.Risk factors for intraventricular hemorrhage in a birth cohort of 3721 premature infant[J].J Perinat Med,2000,28(3):104-110.
[17]SCHMID M B,REISTER F,MAYER B,et al.Prospective Risk Factor Monitoring Reduces Intracranial Hemorrhage Rates in Preterm Infants[J].Dtsch Arztebl Int,2013,110(29-30):489-496.
[18]DRURY P P,DAVIDSON J O,VAN DEN HEUIJ L G,et al.Status Epilepticus after Prolonged Umbilical Cord Occlusion Is Associated with Greater Neural Injury Fetal Sheep at Term-Equivalent[J].PLos One,2014,9(5):e101908.
[19]DEULOFEUT R,SOLA A,LEE B,et al.The impact of vaginal delivery in premature infants weighing less than 1251 grams[J].Obstet Gynecol,2005,105(3):525-531.
[20]GARNIER Y,COUMANS A,BERGER R,et al.Endotoxemia severely affects circulation during normoxia and asphyxia in immature fetal sheep[J].J Soc Gynecol Investig,2001,8(3):134-142.
[21]CAI Z W,PAN Z L,PANG Y,et al.Cytokine induction in fetal rat brains and brain injury in neonatal rats after maternal lipopolysac2 charide administration[J].Pediatr Res,2000,47(1):64-72.
[22]J TRAVADI J,PALOLE S,CHARLES A,ET AL.Pentoxifylline reduces the incidence and severity of necrotizing enterocolitis in a neonatal rat model.Pediatr Res,2006,60(2):185-189.
[23]REES C M,PIERRO A,EATON S.Neurodevdopmental outcomes of neonates with medically and surgically treated necrotizing enteroclitis.Arch Dis Child Fetal Neonatal Ed,2007,92(3):193-198.
[责任编辑:陈咏梅]
Evaluation of brain injury and brain development of preterm infant by MRI
HE Weiyi,SHI Chunyuan,WANG Liangbing,LIU Guosheng
(Department of Pediatrics,the First Affiliated Hospital,Jinan University,Guangzhou 510630,China)
Aim:To investigate the clinical value of MRI for evaluation of brain injury and neurodevelopment in preterm infants.and to explore the risk factors of brain injury in preterm infants.Methods:Forty-four cases of preterm infants were recruited.Cranial MRI were performed at 40 weeks corrected age,and total maturational scores was proceed.Gesell development scale was applied for assessment at 3 months corrected age.At the same time analyzed the risk factors of brain injury in preterm infants.Results:Cranial MRI performed at 40 weeks corrected age showed that there were 27 cases of brain injury,and the other 17 cases of preterm infants did not show brain injury.To compare the TMS scores between the preterm infants with brain injury group,preterm infants without brain injury group and the group of full term infants,the TMS scores of three groups were significant differences(P<0.05).Tocompare the score points of TMS scores,the preterm infants with brain injury group and the preterm infants without brain injury group were significant differences in the degree of myelin,the glial cell migration curl scores(P<0.05).To compare the TMS scores between the slow neurological development group,normal neurological development group and smart neurological development group,the TMS scores of three groups were significant differences(P<0.05).About significant factors,Logstic regression analysis showed that respirator treatment,umbilical cord abnormalities,low Apgar score 1minute after birth and mode of delivery were the high risk factors of brain injury in preterm infants(P<0.05).Conclusion:MRI is an effective method for evaluation of neonatal brain injury,total maturational scores has important significance to predict the forward neurodevelopment of preterm infants.brain injury of preterm infants is the result of interaction of many factors:application of ventilator therapy,umbilical cord abnormalities,asphyxia have close relationship with brain injury of preterm infants.
preterm infant;MRI;brain injury
R722.6
A
1000-9965(2015)01-0062-06
10.11778/j.jdxb.2015.01.011
2014-10-20
广东省科技计划项目(2010B31600107)
何伟仪(1983-),医师,研究方向:新生儿学
柳国胜,男,教授,博士生导师,Mobile:13392692130;E-mail:tlgs@jnu.edu.cn
