鼻内镜上颌窦自然口扩大联合下鼻道开窗治疗霉菌性上颌窦炎
2015-12-21罗香梅赵云峰李大红喻国冻张
罗香梅赵云峰李大红喻国冻张 田
1.广东省湛江中心人民医院耳鼻咽喉头颈外科,广东湛江 524000;2.贵阳医学院附属医院耳鼻咽喉头颈外科,贵州贵阳 550000
鼻内镜上颌窦自然口扩大联合下鼻道开窗治疗霉菌性上颌窦炎
罗香梅1赵云峰1李大红1喻国冻2▲张 田2
1.广东省湛江中心人民医院耳鼻咽喉头颈外科,广东湛江 524000;2.贵阳医学院附属医院耳鼻咽喉头颈外科,贵州贵阳 550000
目的 探讨鼻内镜上颌窦自然口扩大联合下鼻道开窗治疗霉菌性上颌窦炎的临床疗效。 方法 将霉菌性上颌窦炎100例随机分为A、B两组,A组43例,采用鼻内镜下上颌窦自然口扩大术,B组57例,采用鼻内镜下经上颌窦自然口扩大联合下鼻道开窗术。 结果 术后随访6个月评定疗效,A组治愈35例,复发8例,治愈率为81.4%,B组治愈55例,复发2例,治愈率为96.5%,B组明显优于A组,差异有统计学意义。结论 鼻内镜下自然口扩大联合下鼻道开窗术式是治疗霉菌性上颌窦炎的有效手段,疗效确切,较鼻内镜下上颌窦自然口扩大术提高了治愈率,降低了复发率。
鼻内镜手术;霉菌病;上颌窦炎;下鼻道开窗;鼻内镜上颌窦手术
霉菌性上颌窦炎经典的手术治疗方法是上颌窦根治术(cald-well-luc手术),因其损伤大,痛苦多,且下鼻道造口容易狭窄,闭锁,引流不畅,通气不佳,致术后疗效差。由于功能性鼻内镜手术(functional endoscopic sinus surgery)的广泛应用,近几年来,霉菌性上颌窦炎的治愈率明显提高,且复发率降低。现对我科2008年7月~ 2013年12月100例霉菌性上颌窦炎的住院患者分别采用经鼻内窥镜下单径路上颌窦自然口开放及上颌窦自然口开放联合下鼻道开窗术,现报道如下。
1 资料与方法
1.1一般资料
本组100例,其中女58例,男42例,均为单侧,以左侧多见;随机将所有患者分为病例组B组57例和对照组A组43例,B组采用鼻内镜下经上颌窦自然口扩大联合下鼻道开窗术;A组采用鼻内镜下上颌窦自然口扩大术。对照组A组43例患者中,男20例,女23例,年龄17~79岁,平均(45.3±5.6)岁,病程0.1~8.3年,平均病程(4.3±1.5)年;病例组B组57例患者中,男22例,女35例,年龄21~75岁,平均(46.5±6.1)岁,病程0.2~7年,平均病程(4.1±1.3)年;两组患者在性别、年龄及鼻-鼻窦炎病程分布差异无统计学意义,符合病例对照研究的均衡性原则。所有患者均无鼻腔手术史。其中慢性鼻窦炎并鼻息肉形成20例,鼻中隔偏曲15例,其中长期使用抗生素及糖皮质激素13例。诊断依据:(1)主要症状为头痛,头闷胀不适,可有脓涕,鼻腔可有臭味,鼻涕中带血或回吸性血涕,可有鼻出血,出血量不等,伴面颊部胀痛不适及鼻塞等,较少有排出带有臭味的豆渣样团块。(2)体查:鼻黏膜慢性充血,中鼻甲、钩突可水肿,息肉样改变,中鼻道可见脓性分泌物,中鼻道及鼻顶后部可见灰黄色、黑褐色干酪样团块;鼻中隔可有偏曲。(3)鼻窦CT对诊断霉菌性上颌窦炎有其特殊性,表现为患侧上颌窦窦腔不规则的密度增高的类金属样软组织阴影,病变区内点状钙化斑形成最具有诊断特异性,也是与细菌性鼻窦炎的主要鉴别点[1-2];同时可伴有上颌窦内侧壁骨质破坏,上颌窦外侧壁可有不同程度的骨质硬化、增厚。(4)霉菌性团块标本可以确诊[3],均提示为非侵袭性霉菌感染,其中曲霉菌97例,毛霉菌3例。
1.2手术方法
所有病例均在鼻内镜下手术。在局部麻醉或全身麻醉下进行,因霉菌性上颌窦炎较一般鼻窦炎症状重,术后可酌情使用氨酚双氢可待因片(路盖克,威海路坦制药有限公司,H20030920)止痛。43例采用单径路(经上颌窦自然口)术式,首先用1%注射用盐酸丁卡因(浙江九旭药业有限公司,H20020144)加0.1%盐酸肾上腺素注射液 (广州白云山明兴制药有限公司,H44022234)配制的棉片行鼻腔黏膜表面麻醉,再用1%利多卡因肾上腺素液(4∶1~5∶1,盐酸利多卡因注射液,河北天成药业股份有限公司,H13022313)行蝶腭神经、眶下神经、钩突、鼻丘阻滞麻醉,切除钩突,咬除筛泡,便于扩大上颌窦口,用电动切割器切除及修整上颌窦口黏膜组织,约2.5cm×2.5cm大小,尽可能保留窦内黏膜,以不同角度的鼻内镜(0°,70°)观察窦腔内病变情况,用弯吸头清除窦内干酪样或泥沙样霉菌团块,并用生理盐水反复冲洗窦腔至清亮液。B组57例行鼻内镜下上颌窦自然窦口开放联合下鼻道开窗术。先用丁卡因肾上腺素棉片收缩及表麻下鼻道前、中端,用上颌窦穿刺套管或剥离子于下鼻道外侧即上颌窦穿刺处刺入窦腔,并扩大此孔为2.0cm×2.0cm大小,勿向前损伤鼻泪管开口,从两开窗口将窦内病灶清除干净,其中15例行鼻中隔黏膜下矫正术,20例行中鼻甲成形术,个别行鼻息肉摘除及相应鼻窦开放术。术毕,纳吸棉及膨胀海棉填塞中鼻道,24h后取出膨胀海棉,每天用生理盐水冲洗术腔,直至冲出清亮液,此冲洗均置管进入上颌窦腔内,术后2周鼻内镜复查一次,同时给予雷诺考特(布地奈德鼻喷雾剂,阿斯利康制药)喷鼻。随诊半年,整个治疗过程中全身和局部均未使用抗真菌药物。
1.3评价标准
根据患者自觉症状的改善程度和鼻内镜下鼻腔鼻窦检查所见,按1997年海口标准[4]评价:治愈:症状消失,内窥镜检查窦口开放良好,窦腔粘膜上皮化,无脓性分泌物;好转:症状明显改善,内窥镜检查见窦腔黏膜部分区域水肿、肥厚或肉芽组织形成,有少量脓性分泌物;无效:症状无改善,内窥镜检查见术腔粘连,窦口狭窄或闭锁,息肉形成,有脓性分泌物。
1.4统计学处理
本实验中所有的数据采用的统计学软件为SPSS为13.0的软件进行处理,计数资料采用四格表x2检验,因n<5,用Fisher精确概率法;两独立样本计量资料采用t检验,P<0.05为差异具有统计学意义。
2 结果
2.1两种手术方式下残留霉菌团块的比较
术后随访6~12个月,进行疗效评定。A组43例,治愈35例,复发8例,治愈率81.4%;B组57例,治愈55例,2例复发,治愈率96.5%;均为未行鼻内镜清理复查,鼻腔粘连所致。用四格表x2检验得出四格表x2=6.206,P=0.018,P<0.05,故差异有统计学意义,即病例组B组鼻内窥镜上颌窦自然口扩大联合下鼻道开窗术疗效是确切的,明显优于单纯上颌窦自然口扩大术。
2.2两种径路的术后恢复状况的比较
两种径路的术后恢复状况主要以术后愈合期和残留霉菌块者例数来判定,双径路术式平均术后愈合期(4.69±1.88)周,残留霉菌块者例数2(3.5%);单径路术式平均术后愈合期(11.47±2.52)周,残留霉菌块者例数8(18.6%),t=-16.029,x2=6.206,P<0.05,故差异有统计学意义,即病例组B组鼻内窥镜上颌窦自然口扩大联合下鼻道开窗术术后愈合期短,且不易复发,明显优于单纯上颌窦自然口扩大术。见表1。
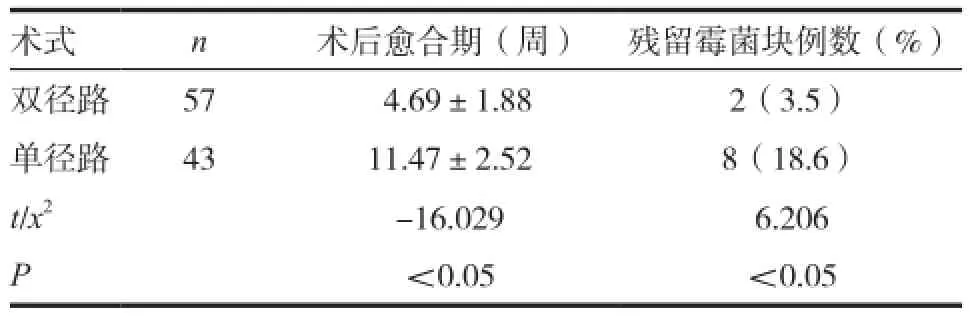
表1 两种径路的术后恢复状况的比较
3 讨论
霉菌性鼻窦炎根据霉菌停留在黏膜表面还是已侵犯并生长在黏膜内的血管而分为侵袭性和非侵袭性[5],其中以非侵袭性真菌性鼻及鼻窦炎为主[6],前者以毛霉菌为主,后者以曲霉菌为主。霉菌性鼻窦炎单侧单窦为主,上颌窦最多见[7],且以寄生状态存在于上颌窦内,我院收集的100例病例,病理报告均未发现鼻腔鼻窦黏膜内有霉菌生长,因此均属于非侵袭性霉菌性鼻窦炎。其中非侵袭性霉菌性上颌窦炎根据病因可分为原发性和继发性,原发性为患者鼻腔鼻窦局部的解剖结构异常如鼻中隔偏曲或鼻息肉等影响鼻腔鼻窦通气引流,其所致厌氧环境利于霉菌生长繁殖。继发性为长期使用抗生素或糖皮质激素、全身抵抗力下降等引发[8]。本组原发87例,继发13例。
非侵袭性霉菌性上颌窦炎患者多为鼻腔、鼻窦局部解剖结构异常有关,且免疫功能大多正常,本组患者糖尿病仅占13%(13/100),无全身免疫功能异常者。Dufour等[9]建立了霉菌性鼻窦炎的兔实验模型(10例),在研究其发病机制中发现了8例非侵袭性霉菌性鼻窦炎发生在上颌窦口阻塞的兔模型中。Taxy[10]则根据上述动物实验推断中鼻道阻塞是霉菌性上颌炎发病的重要因素。也有研究认为,窦口鼻道复合体阻塞所引起的低氧环境更利于霉菌生长[11]。
手术是霉菌性上颌窦炎唯一有效的治疗方法[12]。过去常用的是Caldwell-luc术式,但因其创伤大、术后面颊部肿胀、淤血,甚至可出现长时间面部麻木感及口瘘形成,且不符合鼻腔鼻窦生理功能,已逐渐被Fess取代。单纯经Messerklinger术式扩大上颌窦内侧壁开口,我们认为,上颌窦腔呈锥体形,如果单从上颌窦自然口清除窦腔内病变,可能会遗留一些无法发现或手术器械难以达到的“死角”,如上颌窦内侧壁与下壁、前壁交界处等,术中只能反复用生理盐水冲洗术腔,将窦腔内的霉菌团块冲至窦口处才能将其取出,因此有病变清除不彻底而导致术后复发[1]。而联合下鼻道开窗术可分别在两个方向上用内窥镜和器械交替观察、操作,利于充分暴露上颌窦内霉菌团块,并用大量生理盐水冲洗,减少了“死角”,弥补了单径路的缺陷,从而达到彻底清除病灶目的。而手术中彻底清除霉菌团块,是手术成功的关键,使鼻腔、鼻窦建立足够的通气引流,彻底改变霉菌赖以生存的低氧环境,术中不需要去除窦腔黏膜,即使是高度水肿的窦腔黏膜也可保留,有利于术后创面生理功能恢复,故该术式创伤小,能真正达到根治、微创目的。本研究A,B两组的治愈率分别为81.4%和96.5%,运用上颌窦自然口扩大联合下鼻道开窗术的患者的治愈率明显高于单纯的上颌窦自然口扩大术患者的治愈率,其中A组8例复发的患者,通过术后换药及内窥镜复查中发现,鼻腔内均有残佘的霉菌团块,一旦霉菌团块被清除干净,症状逐渐消失,疾病趋于愈合。而B组复发的2例患者,均为未坚持鼻腔冲洗及内窥镜的复查清理,鼻腔粘连所致。且从上表中可看出:B组患者其术后内窥镜复查次数及术后鼻腔冲洗的时间明显短于单纯的上颌窦自然口扩大术患者,且术后患者的主观症状即头痛,鼻塞,流鼻血及涕中带血等症状消失的时间明显短于A组患者。综上所述,经鼻内窥镜行上颌窦自然口扩大联合下鼻道开窗术治疗霉菌性上颌窦炎的疗效是确切的,明显优于单纯上颌窦自然口扩大术。
根据我科2008年7月~2013年12月100例霉菌性上颌窦炎患者手术后的随访观察,得出如下的结论:(1)霉菌沉积于单侧上颌窦,引起该侧其他窦腔阻塞性炎症,术中通过彻底清除上颌窦腔内霉菌团块,其他受累窦腔并未给予开放,术后随访发现其他窦腔均恢复正常。(2)要重视变应性霉菌性上颌窦炎的治疗,其特异性的临床特征是变态反应性黏液(可为油灰样、黄色或绿色,极为黏稠且不易吸出,术后必须重视系统的脱敏治疗、口服或局部喷雾糖皮质激素。(3)鼻内镜手术应同时去除鼻腔阻塞因素,如鼻息肉切除术、鼻中隔偏曲矫正术等。(4)鼻内镜下上颌窦自然口扩大联合下鼻道开窗术式,利于彻底清除窦腔内病变组织,改善鼻腔鼻窦的通气引流。(5)术后坚持鼻腔鼻窦的冲洗及鼻内镜的复查及清理,及时发现并清除窦口的囊泡组织及残留的霉菌团块,确保上颌窦的引流通畅。故术后3月每日生理盐水冲洗鼻腔,定期鼻内镜复查,保证窦口通畅,对防止非侵袭性霉菌性上颌窦炎的复发至关重要。
[1] 张书文,孙士铭.真菌性鼻窦炎分型与临床诊断[J].临床放射学杂志,2002,21(10):778-780.
[2] 鲍学礼.真菌性鼻窦炎的诊断及治疗(附30例报告) [J] .中国耳鼻咽喉颅底外科杂志, 2001,7(4) 226-228.
[3] 农家辉,李菊裳,黄光武,等.鼻腔鼻窦霉菌病的霉菌学和临床诊疗研究[J].耳鼻咽喉一头颈外科,2000,7 (1):3-8.
[4] 中华医学会耳鼻咽喉科学分会,中华耳鼻咽喉科杂志编委会.慢性鼻窦炎鼻息肉临床分型分期及内窥镜鼻-鼻窦手术疗效评定标准(1997,海口)[J].中华耳鼻咽喉科杂志,1998,33(3):134.
[5] Hora JF.Primary aspergillosis of the paranasal sinuses and associated areas[J]. Laryngoscope.1965,75(5):768-773.
[6] Urin,Cohen-Kerem R,Elmalahl,et al. Classification of fungal sinusitis in immunocompetent patients[J].Otolaryngol Head Neak Surg,2003,129(4):372-378.
[7] Wise SK.Ethnic and gender differences in bone erosion in allergic fungal sinusitis[J]. American journal of rhinology,2004,18(6):397-404.
[8] 杨秀敏,王毓新,刘明.100例霉菌性鼻窦炎病原菌分析[J].耳鼻咽喉头颈外科杂志,2000,15(1):9-13.
[9] Dufour X,Kauffmann·Lacoix C,Goujon JM,et a1. Experimental model of fungal sinusitis a pilot study in rabbits[J].Ann Otol Rhinol Laryngol,2005,114(2):167-172.
[10] Taxy JB.Paranasal fungal sinusitis;contributions of histopathology to diagnosis;a report of 60 cases and literature review[J].Am J Surg Pathol,2006(6):713-720.
[11] Romett JL,Newman RK.Aspergillosis of the nose and paranasal sinuses[J].Laryngoscope,1982,92 (7 Pt1):764-766.
[12] 黄选兆.鼻霉菌病.耳鼻咽喉科学[M].第4版.北京:人民卫生出版社,1995:63-64.
The endoscopic management of fungal maxillary sinusitis with combined approach of intranasal antrostomy in inferior nasal meatus and endoscopic maxillary surgery
LUO Xiangmei1ZHAO Yunfeng1LI Dahong1YU Guodong2ZHANG Tian2
1.Department of Otolaryngology Head and Neck Surgery, Zhanjiang Center People's Hospital, Guangdong, Zhanjiang 524000, China; 2.Department of Otolaryngology Head and Nedck Surgery, Guiyang Medical College Attached Hospital , Guizhou, Guiyang 550000,China
Objective To investigate the effects of The endoscopic management of fungal maxillary sinusitis with combined approach of intranasal antrostomy in inferior nasal meatus and endoscopic maxillary surgery. Methods One hundred cases of fungal maxillary sinusities were randomly distributed into two groups( group A and group B ). Group A ,which included Forty-three cases,were under endoscopic maxillary surgery, Group B, which included fiftyseven cases,were under endoscopic maxillary surgery and intranasal antrostomy in inferior nasal meatus. Results The outcome of the surgeries after six-month follow-up In group A , 35 cases were cured after the first surgery, 8 cases were in a relapse. the curative rate is 81.4%; In group B, 55 cases were cured after the first surgery, 2 cases were in a relapse. the curative rate is 96.5%. The curative rate of Group B was higher than that of Group A, which is of significant difference between group A and B . Conclusion The combined approach has a better curative effect, higher curative rate and lower recurrence rate,compared with endoscopic maxillary surgery.
Endoscopic surgery; Mycosis; Maxillary sinusities; Intranasal antrostomy in inferior nasal meatus; Endoscopic maxillary surgery
R765.42
B
2095-0616(2015)12-24-04
广东省湛江市科技计划项目(2014B01161)。
▲
(2015-03-18)
