冠心病住院患者不同胰岛素抵抗水平下多种危险因素对比研究*
2015-12-15楚新梅何秉贤戴晓燕吴永健
楚新梅,何秉贤,戴晓燕,吴永健
冠心病住院患者不同胰岛素抵抗水平下多种危险因素对比研究*
楚新梅,何秉贤,戴晓燕,吴永健
目的:比较分析冠心病住院患者不同胰岛素抵抗水平下多种危险因素的分布特点。
方法:选取住院患者203例,其中冠心病患者132例(冠心病组);对照组71例,并根据对照组71例患者的胰岛素抵抗指数(HOMA IR)四分位值[25百分位(1.53),50百分位(3.46),75百分位(5.14)]将132例冠心病患者分为四组:即:HOMA IR≤1.53为第一组(n=28);HOMA IR: 1.54~3.46为第二组(n=25);HOMA IR: 3.47~5.13为第三组(n=28);HOMA IR≥5.14为冠心病胰岛素抵抗组(第四组,n=51)。运用稳态模式法评价胰岛素抵抗对冠心病多种危险因素分布的影响。
结果:第四组与第一组比较,体重、腰臀比、腰围、低密度脂蛋白胆固醇(LDL-C)、空腹血糖水平、餐后2 h血糖水平及空腹胰岛素水平均增加;与第二组比较,空腹总胆固醇、LDL-C、空腹血糖水平、餐后2 h血糖水平及空腹胰岛素水平均增加,差异均有统计学意义(P均<0.05~0.01)。
结论:体重和腰臀比增加、LDL-C、总胆固醇升高是该地区冠心病合并胰岛素抵抗住院患者的主要特征。
冠心病;胰岛素抵抗;腰臀比;胆固醇;
Methods: A total of 203 in-hospital patients were divided into 2 groups, CAD group, n=132 and Control group, n=71. According to the quartile value of HOMA IR, the patients in Control group were further divided as following: 25thpercentile (1.53), 50thpercentile (3.46) and 75thpercentile (5.14). The patients in CAD group were further divided into 4 sub-groups:①HOMA IR ≤ 1.53, n=28, ②HOMA IR: 1.54-3.46, n=25, ③HOMA IR: 3.47-5.13, n=28 and ④HOMA IR ≥5.14, n=51. The multiple risk factors of insulin resistance in CAD patients were studied by Homeostasis model assessment.
Results: In CAD group, the weight, waist-to-hip ratio (WHR), waist circumference, LDL-C, fasting glucose, 2h glucose and fasting insulin level were increased in Sub-group④ than Sub-group①; the fasting TC, LDL-C, fasting glucose, 2h glucose and fasting insulin level were increased in Sub-group④than Sub-group②, P<0.05-0.01.
Conclusion: The elevated weight, WHR and LDL-C level were the major features of insulin resistance in CAD patients at that area.
(Chinese Circulation Journal, 2015,30:116.)
胰岛素抵抗与心血管疾病密切相关。1995年Stern等[1]提出心血管病并非是2型糖尿病的并发症,是以胰岛素抵抗为基础的两种疾病并存,即“共同土壤学说”。不同区域、不同种族人群中均普遍存在胰岛素抵抗,但有明显异质性。为此我们选取新疆维吾尔自治区乌鲁木齐地区冠心病患者进行胰岛素抵抗研究,以了解冠心病患者不同胰岛素抵抗水平下多种危险因素的分布特点。
1 资料与方法
研究对象:随机选取2001-03至2002-07新疆维吾尔自治区人民医院内科冠心病住院患者132例为冠心病组,男性90例,汉族92例,维吾尔族40例,平均年龄(56.42±10.82)岁。对照组71例,汉族36例,维吾尔族35例,平均年龄(55.39±10.45)岁。冠心病的诊断根据1979年世界卫生组织(WHO)颁布的缺血性心脏病定义,经病史、体检、心电图、心脏超声心动图以及冠状动脉造影或核素心肌显像,证实为冠心病或非冠心病。132例患者中心绞痛63例,心肌梗死52例,无症状心肌缺血17例,合并高血压65例,合并糖尿病67例(非胰岛素治疗),合并糖尿病前期20例。
口服葡萄糖糖耐量试验和胰岛素释放试验:入院一周内,132例冠心病患者禁食12 h后,清晨口服75 g葡萄糖,采集空腹和餐后0.5 h、1 h、2 h、3 h静脉血,使用美国Beckman公司全自动生化仪,采用酶法测定血糖水平和胰岛素水平。同时测定空腹总胆固醇(TC,mmol/L)、高密度脂蛋白胆固醇(HDL-C,mmol/L)、低密度脂蛋白胆固醇(LDL-C,mmol/L)、甘油三酯(TG,mmol/L)及脂蛋白(a)(mg/L)、血尿酸(UA,μmol/L)、谷胺酰氨转肽酶(GGT,IU/L)等检测。根据Friedewald公式:LDL-C=(TC -HDL-C -TG)/2.2,计算LDL-C值。胰岛素水平测定使用放射免疫法。
代谢综合征的临床判断:根据1998年WHO定义:糖耐量减低或糖尿病和(或)胰岛素抵抗(由高胰岛素葡萄糖钳夹技术测定的葡萄糖利用率低于下位1/4位点),并且同时存在下列二种及以上的其他情况,即 ①血压≥140/90 mmHg(1 mmHg=0.133 kPa);②高甘油三酯血症(TG≥1.7 mmol/L),和(或)低HDL-C血症(男性< 0.9 mmol/L,女性<1.0 mmol/L);③中心性肥胖:腰/臀比(WHR) 男性>0.9,女性>0.85 和(或)体重指数(BMI)>30 kg/m2;④微量白蛋白尿:尿白蛋白排泄率≥20 μg/min或白蛋白/肌酐比值≥30 mg/g。
胰岛素抵抗指数(HOMA IR)的计算及分组: 运用数学模型稳态模式评估法计算HOMA IR=(空腹胰岛素mU/L×空腹血糖水平mmol/L)/22.5。根据本研究对照组71例患者的HOMA IR四分位值[25百分位(1.53),50百分位(3.46),75百分位(5.14)]将冠心病组132例患者分为四个亚组:即:HOMA IR≤1.53为 第一组(n=28);HOMA IR: 1.54~3.46为 第二组(n=25);HOMA IR: 3.47~5.13为 第三组(n=28);HOMA IR≥5.14为冠心病胰岛素抵抗组(第四组,n=51)。
计算体脂含量及分布:总体脂含量以BMI=体重(kg)/身高(m2)表示;局部体脂含量以腰围(即腰部骨性胸廓最下缘与髂脊最上缘之中点周径)和臀围(即臀部最大周径)表示,腰臀比(WHR)=腰围(cm)/臀围(cm)。
统计学分析:资料分析应用SPSS 10.0软件。测定数据以均值±标准差(x±s)表示。计量资料用t检验和方差分析,率的比较用χ2检验。P<0.05为差异有统计学意义。
2 结果
四组患者多种危险因素的比较:第二组与第一组比较:LDL-C、空腹胰岛素水平增加。第三组与第一组比较:腰围、LDL-C、空腹血糖水平、餐后2 h血糖水平及空腹胰岛素水平均增加;第三组与第二组比较:LDL-C、空腹血糖水平和餐后2 h血糖水平均增加。第四组与第一组比较,体重、腰臀比、腰围、TC、LDL-C、空腹血糖水平、餐后2 h血糖及空腹胰岛素水平均增加;第四组与第二组比较,TC、LDL-C、空腹血糖水平、餐后2 h血糖水平及空腹胰岛素均增加,差异均有统计学意义(P均<0.05~0.01)。表 1
表1 四组患者多种危险因素的比较结果
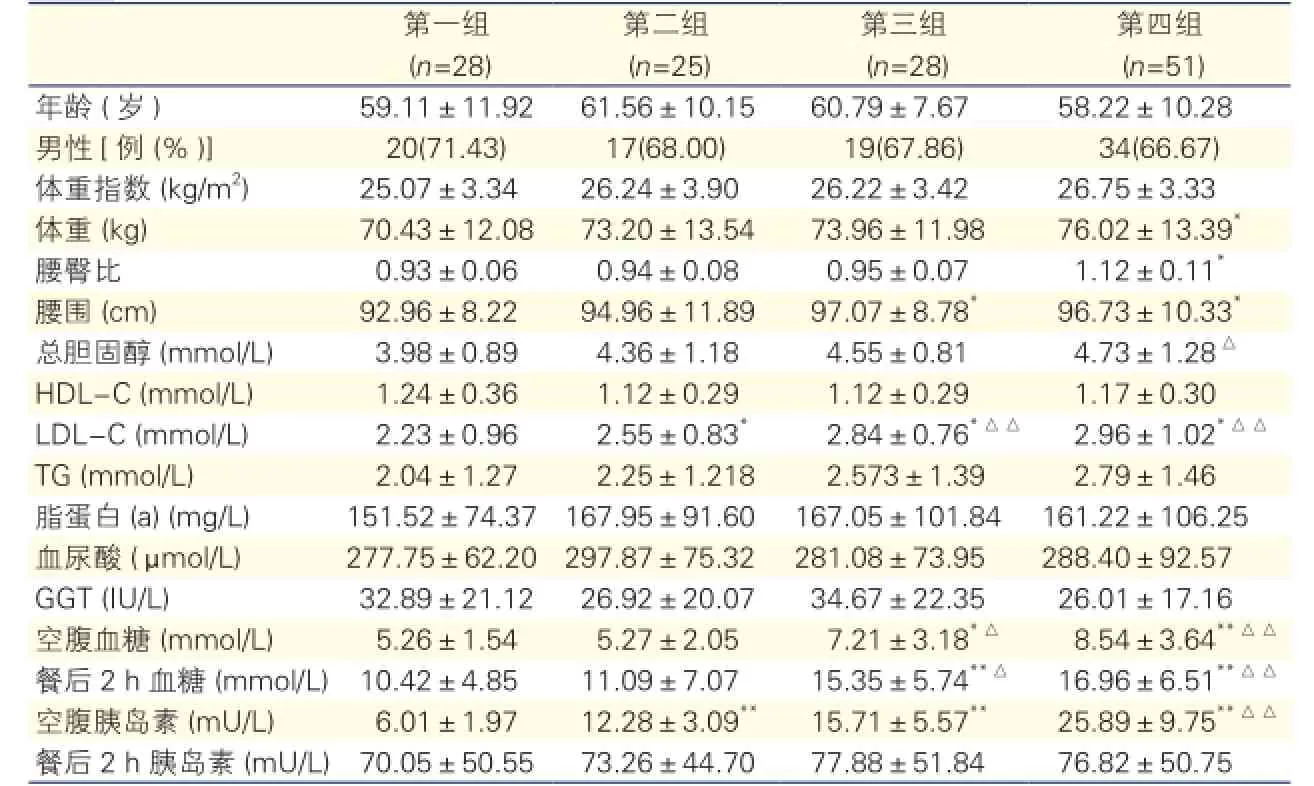
表1 四组患者多种危险因素的比较结果
注:与第一组比较*P<0.05**P<0.01 与第二组比较△P<0.05△△P<0.01。HDL-C :高密度脂蛋白胆固醇 LDL-C:低密度脂蛋白胆固醇 TG:甘油三酯 GGT:谷胺酰氨转肽酶
第四组(n=51)年龄 (岁)59.11±11.9261.56±10.1560.79±7.6758.22±10.28男性[例 (%)]20(71.43)17(68.00)19(67.86)34(66.67)体重指数 (kg/m2)25.07±3.3426.24±3.9026.22±3.4226.75±3.33体重 (kg)70.43±12.08 73.20±13.5473.96±11.9876.02±13.39*腰臀比0.93±0.06 0.94±0.080.95±0.071.12±0.11*腰围 (cm)92.96±8.2294.96±11.8997.07±8.78*96.73±10.33*总胆固醇 (mmol/L)3.98±0.894.36±1.184.55±0.814.73±1.28△HDL-C (mmol/L)1.24±0.361.12±0.291.12±0.291.17±0.30 LDL-C (mmol/L)2.23±0.962.55±0.83*2.84±0.76*△△2.96±1.02*△△TG (mmol/L)2.04±1.27 2.25±1.2182.573±1.392.79±1.46脂蛋白(a) (mg/L)151.52±74.37167.95±91.60167.05±101.84 161.22±106.25血尿酸 (μ mol/L)277.75±62.20297.87±75.32281.08±73.95288.40±92.57 GGT (IU/L)32.89±21.1226.92±20.0734.67±22.35 26.01±17.16空腹血糖 (mmol/L)5.26±1.54 5.27±2.057.21±3.18*△8.54±3.64**△△餐后2 h血糖 (mmol/L)10.42±4.8511.09±7.0715.35±5.74**△16.96±6.51**△△空腹胰岛素(mU/L)6.01±1.9712.28±3.09**15.71±5.57**25.89±9.75**△△餐后2 h 胰岛素(mU/L)70.05±50.5573.26±44.7077.88±51.8476.82±50.75第一组(n=28)第二组(n=25)第三组(n=28)
3 讨论
当胰岛素抵抗时,血浆葡萄糖不能有效地从循环中移除,而进一步刺激β细胞释放胰岛素,导致高胰岛素血症。因此高胰岛素血症只是胰岛素抵抗的一种代偿机制。当β细胞功能无力维持高胰岛素状态时即发生明显高血糖。长期高血糖可使血管内皮细胞功能障碍,引起胰岛素受体分布和功能变化而产生胰岛素抵抗。胰岛素抵抗和代偿性高胰岛素血症常伴有脂代谢紊乱。此时肝脏极低密度脂蛋白合成增加,引起高甘油三酯血症;肝脏脂肪酶活性增加,HDL-C分解代谢加强,HDL-C浓度下降,小颗粒致密的LDL增加。但也有60%左右的代谢综合征患者LDL-C升高[2]。所以,胰岛素抵抗与血脂和脂蛋白代谢异常密切相关[3,4]。随着胰岛素抵抗逐渐进展,血脂异常程度也逐渐加重[5,6]。
胰岛素抵抗为冠心病的强力预测因素,冠心病也多发生于有胰岛素抵抗的人群。在按胰岛素抵抗轻中重分层,分析不同层面人群心血管疾病事件发生差别时,发现在胰岛素抵抗最严重的一组健康非糖尿病人群中心血管疾病的发生率最高占18%,中度组8%,而最轻组则为零。再度证明胰岛素抵抗为冠心病强力的预测告因素[7]。本研究显示:冠心病患者随着胰岛素抵抗程度加重,空腹总胆固醇、LDL-C、空腹血糖、餐后2 h血糖和空腹胰岛素水平逐步升高,差异有统计学意义。TG和HDL-C虽然有增高,但无统计学意义。
肥胖患者的胰岛素受体数量减少和受体缺陷,故易发生胰岛素抵抗和空腹胰岛素水平升高,并影响到葡萄糖的转运、利用和蛋白质合成。肥胖、腰围超标和缺少体力活动是促进胰岛素抵抗进展的重要因素[8,9]。超重和肥胖也是促进动脉粥样硬化的重要因素之一。本研究显示随着胰岛素抵抗程度加重,冠心病患者体重、腰围和腰臀比增加,尤以第四组明显。
胰岛素抵抗对心血管病危险因素的影响存在种族、性别、年龄差异,并受超重程度的影响[10]。该地区冠心病住院患者合并胰岛素抵抗时,以体重和腰臀比增加,LDL-C水平升高为主要特征。需要指出:调整生活方式、控制体重、纠正血脂紊乱是防治动脉粥样硬化和代谢综合征的基石。
[1] Stern MP. Diabetes and Cardiovascular disease: the “common soil”hypothesis. Diabetes, 1995, 44: 369-374.
[2] Wong ND, Pio JR, Franklin SS, et al. Preventing coronary events by optimal control of blood pressure and lipids in patients with the metabolic syndrome. Am J Cardiol, 2003, 91: 1421-1426.
[3] Binnert C, Genoud M, Seematter G, et al. Glucose-induced insulin secretion in dyslipidemic and normolipidemic patients with normal glucose tolerance. Diabetes Care, 2005, 28: 1225-1227.
[4] Chahil TJ, Ginsberg HN. Diabetic dyslipidemia. Endocrinol Metab Clin North Am, 2006, 35: 491-510
[5] Goff DC Jr, D'Agostino RB Jr, Haffner SM, et al. Insulin resistance and adiposity influence lipoprotein size and subclass concentrations. Results from the Insulin Resistance Atherosclerosis Study. Metabolism, 2005, 54: 264-270.
[6] Goff DC Jr, D'Agostino RB Jr, Haffner SM, et al. Lipoprotein concentrations and carotid atherosclerosis by diabetes status: results from the Insulin Resistance Atherosclerosis Study. Diabetes Care, 2000, 23: 1006-1011.
[7] Yeni-Komshian H, Carantoni M, Abbasi F, et al. Relationship between several surrogate estimates of insulin resistance and quantification of insulin-mediated glucose disposal in 490 healthy nondiabetic volunteers. Diabetes Care, 2000, 23: 171-175.
[8] Alberti KG, Eckel RH, Grundy SM, et al. Harmonizing the metabolic syndrome: a joint interim statement of the International Diabetes Federation Task Force on Epidemiology and Prevention; National Heart, Lung, and Blood Institute; American Heart Association; World Heart Federation; International Atherosclerosis Society; and International Association for the Study of Obesity. Circulation, 2009, 120: 1640-1645.
[9] 楚新梅, 何秉贤. 胰岛素抵抗和冠心病关系的再认识. 中国循环杂志, 2003, 18: 317-318.
[10] Kodama K, Tojjar D, Yamada S, et al. Ethnic differences in the relationship between insulin sensitivity and insulin response: a systematic review and meta-analysis. Diabetes Care, 2013, 36: 1789-1796.
Risk Factor Comparison for Different Level of Insulin Resistance in Patients With Coronary Artery Disease During Hospitalization
CHU Xin-mei, HE Bing-xian, DAI Xiao-yan, WU Yong-jian.
Department of Cardiology, Beijing Haidian Hospital, Peking University Third Hospital Haidian Campus, Beijing (100080), China
Objective: To comparatively analyze the multiple risk factor distribution for different level of insulin resistance (HOMA IR) in patients with coronary artery disease (CAD).
Coronary artery disease; Insulin resistance; Waist-to-hip ratio; Cholesterol
2014-03-12)
(编辑: 曹洪红)
新疆维吾尔自治区卫生厅青年科技人才专项基金(新卫科青字2001Y04)
100080 北京市,北京市海淀医院 北京大学第三医院海淀院区 心内科(楚新梅);新疆医科大学第一附属医院 心血管病研究所 (何秉贤);新疆维吾尔自治区人民医院 心内科(戴晓燕);中国医学科学院 北京协和医学院 国家心血管病中心 阜外心血管病医院(吴永健)
楚新梅 主任医师 博士后 主要从事冠心病危险因素研究 Email: chuxinmei@163.com 通讯作者:楚新梅
R541
A
1000-3614(2015)02-0116-03
10.3969/j.issn.1000-3614.2015.02.005
