感染性休克伴急性肾损伤的临床研究
2015-12-14殷俊,俞凤
殷 俊,俞 凤
(安徽医科大学第一附属医院急诊重症监护室,安徽合肥 230022)
感染性休克是重症监护病房(ICU)常见的危重症,常导致多器官功能障碍综合征,而肾脏是最易且较早发生损伤的脏器之一。有研究报道大约有36%的急性肾损伤(AKI)发生在ICU[1]。在感染性休克患者中AKI的发生率可高达51%[2]。严重感染的患者并发急性肾衰竭的病死率高达70%,明显高于其它原因所致急性肾衰竭的病死率[3]。严重脓毒症导致AKI的病理生理机制尚未完全阐明,原因是多方面的。本研究分析比较了感染性休克患者伴AKI与不伴AKI患者的临床特征和预后,旨在探讨感染性休克患者发生AKI的原因,为减少严重脓毒症患者AKI的发生及改善预后提供依据。
1 对象和方法
1.1 对象 选取2010年1月到2013年12月我院EICU收治的感染性休克患者;排除年龄<16岁,合并急性心肌梗死、急性脑梗死或脑出血者和有慢性肾衰需长期透析治疗的患者。
感染性休克诊断标准为符合脓毒症诊断并伴有以下任何一项:(1)充分扩容后仍难以纠正的低血压(收缩压<90 mmHg或收缩压下降>40 mm-Hg),需用升压药;(2)出现高乳酸血症(>4 mmol·L-1)。
AKI的诊断标准采用急性肾损伤网络(AKIN)的标准[4],即 48 h 内血肌酐上升 >26.5 μmol·L-1,或较基线水平升高≥50%(增至1.5倍),和/或尿量≤0.5 mL·kg-1·h-1超过 6 h。
1.2 方法 数据收集:回顾性的收集感染性休克患者一般临床资料,包括:年龄、性别、既往病史、住院天数、ICU天数、感染部位、APACHEⅡ评分、所有实验室检查数据、休克发生时间、初始抗生素使用时间及药物、机械通气、升压药的使用和休克发生6 h及24 h的液体复苏量。休克开始时间以护理记录或病程记录出现休克的时间点确定。
分组:将符合入选标准的感染性休克患者分为两组:一组为伴有急性肾损伤患者(AKI组),另一组为不伴有急性肾损伤患者(NAKI组)。根据AKIN分期将急性肾损伤组分为1期组、2期组、3期组。
1.3 统计学分析 采用SPSS 19.0统计软件包进行数据分析。计量数据以均数±标准差(±s)表示,两组间计量资料的比较采用独立样本t检验方法。定性资料以百分比表示,采用卡方检验方法。偏态分布的计量资料采用中位数(median)和四分位间距(IQR)表示,使用秩和检验方法。P<0.05为差异有统计学意义。
2 结果
2.1 两组一般情况 见表1。共纳入符合感染性休克标准的112例患者,NAKI组37例,AKI组75例,AKI的发生率为66.9%。所有患者休克发生后均接受液体复苏、升压药物(去甲肾上腺素或多巴胺)维持循环、抗感染、保护脏器功能、维持内环境稳定等治疗。AKI组与NAKI组在年龄、性别、既往病史、感染部位等方面无统计学差异。AKI组的急门诊例数多于NAKI组,差异具有统计学意义(P<0.05)。

表1 AKI组与NAKI组患者一般情况比较/n(%)
2.2 AKI组与NAKI组患者临床参数的比较见表2。AKI组的APACHEⅡ评分明显高于NAKI组(P<0.05),其中升压药物中单用去甲肾上腺素28例,单用多巴胺53例,联合应用药物31例;AKI 2期组与3期组血pH和HCO-3低于NAKI组和AKI 1期组(P<0.05);AKI 2期组与3期组的C-反应蛋白(CRP)高于 NAKI组和AKI 1期组(P<0.05);AKI组使用升压药≥2种例数明显多于NAKI组(P<0.05);AKI组的休克发生6 h补液量明显多于NAKI组(P<0.05);随AKI病情加重需行机械通气例数明显增多,差异有统计学差异(P<0.05);并且随AKI病情加重,器官损害个数逐渐增加(P<0.05)。白细胞计数、血红蛋白、血小板计数、血乳酸、总胆红素及24 h补液量两组比较无显著性差异(P >0.05)。

表2 AKI组与NAKI组患者临床参数的比较
2.3 AKI的发生与预后的关系 见表3。研究显示感染性休克患者28 d病死率随AKI分期逐渐增加,住院天数和ICU天数随AKI分期逐渐延长。
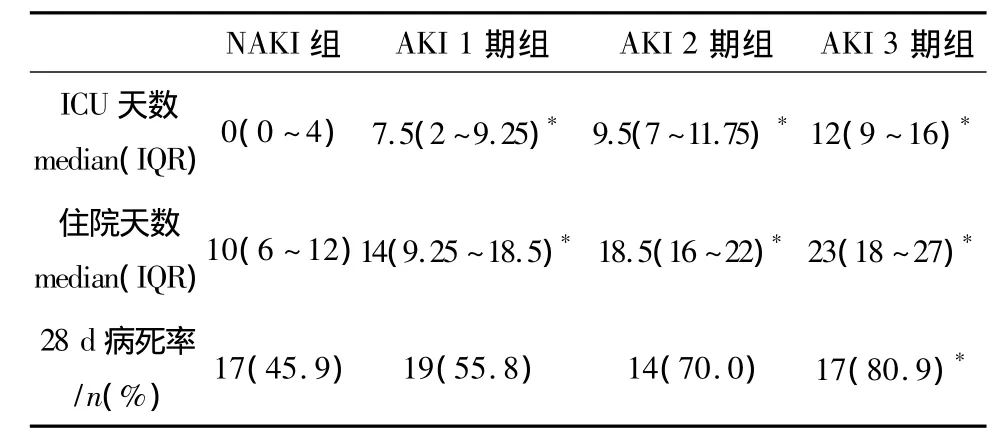
表3 AKI分期与预后的关系
2.4 首剂抗生素的使用时间与AKI发生的关系去除13例患者休克前使用抗生素,剩余99例患者全部使用广谱抗生素,单一用药55例,主要为碳青霉烯类;联合用药57例:碳青霉烯类联合糖肽类26例、三代头孢联合糖肽类14例,其他联合用药17例。为了解休克后抗生素使用时间与AKI分期之间的关系,研究显示NAKI组、AKI 1期组、AKI 2期组和AKI 3期组患者的首剂抗生素使用时间的median(IQR)分别为 4(3.0 ~4.9)、5.0(4.5 ~7.3)、7.5(6.2 ~11.8)、11.0(9.1 ~12.3)h,AKI分期各组的首剂抗生素使用时间均长于NAKI组,差异具有统计学意义(P<0.05),并且随着AKI分期的增加,首剂抗生素使用时间逐渐延长(P<0.05)。图1结果显示休克后随着首剂抗生素使用时间延长,AKI的发生率就越大。
3 讨论
急性肾损伤(AKI)是临床常见而严重的病症,全身感染导致的AKI发生率很高,约占全部AKI的一半,且与感染的严重程度呈正相关[3]。急性肾损伤严重影响患者的预后,严重感染的患者伴急性肾功能损害的病死率高达70%[3]。本研究显示,感染性休克患者AKI的发生率为66.9%,根据AKIN分期,28 d病死率随AKIN分期增加而逐渐升高,住院天数和ICU天数随着AKI分期增加逐渐延长,与文献报道相符[5]。研究显示休克的发生、血培养阳性、应用ACEI/ARB药物、病情的严重性、白细胞和血小板计数的下降等均是AKI发生的危险因素[6]。AKI患者有较高的疾病严重性评分及多脏器损害[7]。本研究显示AKI组的APACHEⅡ评分明显高于NAKI组,AKI组有较多的器官损害个数及需行机械通气的例数,血pH、HCO-3水平也较无AKI组明显降低,在AKI组需使用更多的升压药物以维持MAP大于65 mmHg,结果均提示脓毒症休克伴AKI患者较未发生AKI的患者整体病情的严重性,病死率明显增高。
感染性休克伴急性肾损伤的发生机制尚不完全清楚,涉及多方面因素。研究发现低血压持续时间及延迟复苏与AKI的发生密切相关[6]。而及时有效的目标导向性复苏可减少AKI的发生危险[8],故一般认为脓毒症休克时全身低血压导致的肾血流量的下降和肾脏灌注不足是严重感染所致AKI的主要机制。但有研究显示脓毒症发生AKI的患者中有25%的人血流动力学稳定[9]。动物实验研究显示[10],脓毒症休克时的 AKI主要是受肾毛细血管床微循环的影响,而非主要受全身低血压和肾低灌注影响,给予脓毒症休克动物液体复苏以维持肾灌注并不能预防肾小球滤过率的损害,而随着脓毒症整体病情的好转,肾功能才逐渐恢复,提示感染导致的全身炎症反应/免疫紊乱机制在AKI的发生中起着重要作用。临床多中心研究也显示脓毒症休克严重AKI患者较非AKI或轻度AKI患者血清IL-10,巨噬细胞移动抑制因子(MIF)和 IL-6水平明显升高,是独立的死亡预示因素[11]。本研究也显示AKI组与非AKI组患者相比CRP有显著差异,CRP越高,肾损害越重,提示炎症反应越重。而针对病因的有效的抗感染治疗,或可逆转病情发展。研究表明脓毒症休克患者开始抗生素使用的滞后增加了AKI发生的风险,AKI组患者初始抗生素使用时间明显长于非 AKI组[6,12]。本研究也显示,患者休克发生后首剂抗生素使用延误时间越长,AKI的发生几率就越大。及时有效的使用抗生素,使病原菌感染得以迅速控制,消除全身炎症反应,对降低AKI的发生和改善患者的预后起着至关重要的作用。
脓毒症休克的血流动力学呈高排低阻,有学者实验发现,严重感染时,随着心排出量的增高,肾血流量可升高为基础的2倍以上[13]。越来越多的证据表明,对重症患者过度的给予液体可能导致出入量不平衡,液体过负荷,加重肾功能损害,致预后不良[14-15]。本研究显示AKI组患者6 h内补液量明显高于非AKI组患者,故在休克早期液体复苏过程中,应密切监测血流动力学改变,如出现少尿或对容量复苏无反应,应及时限制补液量,避免AKI的发生及加重,对改善预后有益。
总之,感染性休克中急性肾损伤的发生率高,提示预后不良。AKI的发生与休克的严重性、全身炎症反应的程度、不适当的液体过负荷及延迟的抗生素使用密切相关。在感染性休克的救治过程中密切监测血流动力学状态,避免液体过负荷,尽早使用有效抗生素或可降低AKI的发生,改善预后。
[1]Ostermann M,Chang RW.Acute kidney injury in the intensive care unit according to RIFLE[J].Crit Care Med,2007,35(8):1837-1843.
[2]Bagshaw SM,George C,Bellomo R,et al.Early acute kidney injury and sepsis:a multicentre evaluation[J].Crit Care,2008,12(2):R47.
[3]Bagshaw SM,Uchino S,Bellomo R,et al.Septic acute kidney injury in critically ill patients:clinical characteristics and outcomes[J].Clin JAm Soc Nephrol,2007,2(3):431 -439.
[4]Mehta RL,Kellum JA,Shah SV,et al.Acute Kidney Injury Network.Acute Kidney Injury Network:report of an initiative to improve outcomes in acute kidney injury[J].Crit Care,2007,11(2):R31.
[5]Chang CH,Fan PC,Chang MY,et al.Acute kidney injury enhances outcome prediction ability of sequential organ failure assessment score in critically ill patients[J].PLoS One,2014,9(10):e109649.
[6]Bagshaw SM,Lapinsky S,Dial S,et al.Acute kidney injury in septic shock:clinical outcomes and impact of duration of hypotension prior to initiation of antimicrobial therapy[J].Intensive Care Med,2009,35(5):871 -881.
[7]Suh SH,Kim CS,Choi JS,et al.Acute kidney injury in patients with sepsis and septic shock:risk factors and clinical outcomes[J].Yonsei Med J,2013,54(4):965 -972.
[8]Plataki M,Kashani K,Cabello - Garza J,et al.Predictors of acute kidney injury in septic shock patients:an observational cohort study[J].Clin JAm Soc Nephrol,2011,6(7):1744 -1751.
[9]Langenberg C,Wan L,Egi M,et al.Renal blood flow and function during recovery from experimental septic acute kidney injury[J].Intensive Care Med,2007,33(9):1614 -1618.
[10]Payen D,Lukaszewicz AC,Legrand M,et al.A multicentre study of acute kidney injury in severe sepsis and septic shock:association with inflammatory phenotype and HLA genotype[J].PLoS One,2012,7(6):e35838.
[11]Plataki M,Kashani K,Cabello - Garza J,et al.Predictors of acute kidney injury in septic shock patients:an observational cohort study[J].Clin J Am Soc Nephrol,2011,6(7):1744 -1751.
[12]Langenberg C,Wan L,Egi M,et al.Renal blood flow in experimental septic acute renal failure[J].Kidney Int,2006,69(11):1996-2002.
[13]Chvojka J,Sykora R,Krouzecky A,et al.Renal haemodynamic,microcirculatory,metabolic and histopathological responses to peritonitis- induced septic shock in pigs[J].Crit Care,2008,12(6):R164.
[14]de Oliveira FS,Freitas FG,Ferreira EM,et al.Positive fluid balance as a prognostic factor for mortality and acute kidney injury in severe sepsis and septic shock[J].J Crit Care,2015,30(1):97 -101.
[15]Van Biesen W,Yegenaga I,Vanholder R,et al.Relationship between fluid status and its management on acute renal failure(ARF)in intensive care unit(ICU)patients with sepsis:a prospective analysis[J].J Nephrol,2005,18(1):54 -60.
