血清可溶性髓细胞触发受体-1和降钙素原对围生期宫内感染合并肺炎新生儿肺出血的影响
2015-12-09郭笑芳卢燕玲丁月琴
郭笑芳 卢燕玲 丁月琴
血清可溶性髓细胞触发受体-1和降钙素原对围生期宫内感染合并肺炎新生儿肺出血的影响
郭笑芳 卢燕玲 丁月琴
目的 探讨血清可溶性髓细胞触发受体-1(sTREM-1)和降钙素原(PCT)对围生期宫内感染合并肺炎新生儿肺出血(NPH)的影响。方法 收集48例NPH患儿(观察组)和50例非肺出血患儿(对照组),采用酶联免疫吸附试验(ELISA)检测血清sTREM-1含量,放射免疫分析法检测血清PCT含量。统计学分析血清sTREM-1和PCT含量与NPH患儿原发病类型及母体围产期疾病的关系。结果 NPH患儿血清sTREM-1和PCT含量均高于非肺出血患儿;原发病为肺炎NPH患儿血清 sTREM-1含量明显高于原发病为缺血缺氧性脑病、颅内出血、呼吸窘迫综合征和寒冷损伤综合征等患儿;母体围产期发生宫内感染NPH患儿血清sTREM-1和PCT含量均高于母体围生期发生妊娠高血压综合征、羊水早破、胎盘早剥及糖尿病NPH患儿(均P<0.05);NPH患儿血清sTREM-1含量和PCT含量明显呈正相关(P<0.01)。结论 sTREM-1和PCT检测可能对原发病为肺炎伴母体围生期发生宫内感染的NPH患儿具有预警价值。
新生儿肺出血;宫内感染;肺炎;血清髓细胞触发受体1;降钙素原
新生儿肺出血(NPH)指新生儿发生某些严重疾病导致2个以上肺叶大量出血,为临床危重疾病,具有较高的致死率[1]。研究指出,NPH病死率为40%~90%[2]。NPH与缺氧、窒息、缺血以及再灌注损伤密切相关,具体临床机制尚不清楚。血清髓细胞触发受体-1(TREM-1)是表达于髓样细胞表面的免疫球蛋白超家族成员,近年来研究发现,TREM-1尤其是可溶性TREM-1(sTREM-1)对脓毒血症及肺部细菌感染的早期诊断具有参考价值[3]。血清降钙素原(PCT)是目前诊断和监测细菌炎性疾病感染的一个重要参数[4]。本研究旨在收集我院NPH患儿,检测血清sTREM-1和PCT含量
及与 NPH患儿原发病类型和母体围生期疾病的关系,评估其在NPH中的预警价值。现报道如下。
1 资料与方法
1.1 一般资料 收集2011年4月至2014年4月于我院新生儿科收治的48例NPH患儿资料为观察组,其中男29例,女19例;胎龄24~30周17例,30~37周20例,37~42周11例,平均(32±5)周;早产儿36例,足月儿12例;体质量890~1 500 g 21例,1 500~2 500 g 17例,2 500~4 200 g 10例,平均(1 986±474)g。上述患儿均符合中华医学会儿科学分会新生儿学组于2003年制定的NPH相关诊断标准。NPH原发病:肺炎15例,缺血缺氧性脑病8例,颅内出血9例,呼吸窘迫综合征7例,寒冷损伤综合征6例,其他(包括核黄疸、肺透明膜病)3例。NPH患者母体围生期疾病:妊娠高血压综合征12例,宫内感染9例,羊水早破8例,胎盘早剥7例,糖尿病6例,其他(以上两种以上疾病并发者)6例。另选取同期住院治疗的非肺出血患儿50例作为对照组,其中男30例,女20例;胎龄24~30周18例,30~37周20例,37~42周12例,平均(33±4)周;早产儿 36例,足月儿 14例;体质量890~500 g 21例,1 500~2 500 g 18例,2 500~4 200 g 11例,平均(1 994±443)g。两组患儿性别、胎龄及体质量等资料比较,差异均统计学意义(均P>0.05),具有可比性。
1.2 方法 所有NPH患者均按肺出血常规治疗,并于治疗前采血测定血清sTREM-1、PCT及血糖水平。sTREM-1检测采用酶联免疫吸附试验(ELISA)试剂盒进行,PCT检测采用放射免疫分析法,所有检测均严格按照操作说明书进行。
1.3 统计学分析 采用 Graphpad prism 5进行分析,计量资料以±s表示,组间比较采用t检验,P<0.05为差异有统计学意义。相关性分析采用Pearson分析。
2 结果
2.1 血清sTREM-1和PCT含量比较 观察组患儿血清sTREM-1和PCT含量均高于对照组,差异均有统计学意义(均P<0.01),见表1。
表1 两组患儿血清sTREM-1及PCT含量比较(±s)

表1 两组患儿血清sTREM-1及PCT含量比较(±s)
注:与对照组比较,*P<0.05
组别例数sTREM-1(pg/ml) PCT(ng/ml)对照组 50 127±9 2.1±0.2观察组 48 314±22* 6.0±0.8*
2.2 血清sTREM-1和PCT含量与NPH患者原发病类型的关系 由图 1可知,原发病为肺炎 NPH患儿血清 sTREM-1含量明显高于原发病为缺血缺氧性脑病、颅内出血、呼吸窘迫综合征和寒冷损伤综合征等患儿血清sTREM-1含量(均P<0.05)。NPH患儿各原发病类型之间血清PCT含量差异无统计学意义(均P>0.05)。
2.3 血清sTREM-1和PCT含量与NPH患者母体围生期疾病的关系 由图2可知,母体围生期发生宫内感染NPH患儿血清sTREM-1和PCT含量均高于母体围生期发生妊高征、羊水早破、胎盘早剥及糖尿病的NPH患儿(均P<0.05)。其他各组之间NPH患儿血清sTREM-1和PCT含量差异均无统计学意义(均P>0.05)。
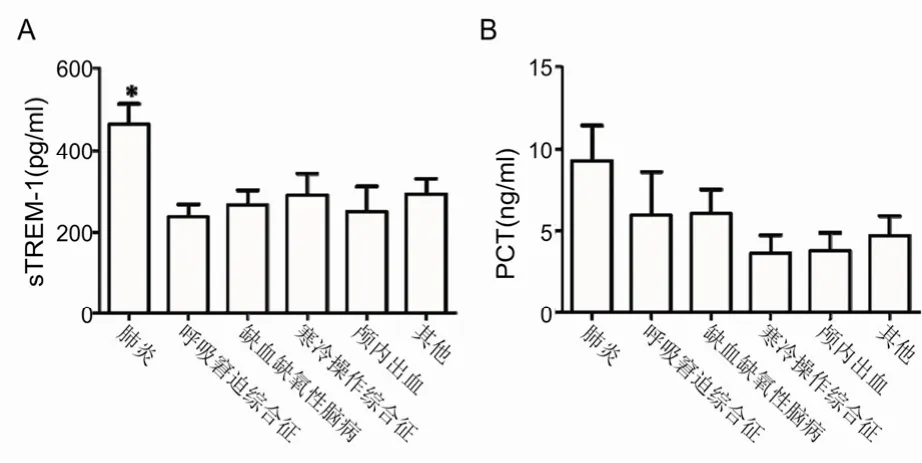
图1 血清sTREM-1和PCT含量与NPH患者原发病类型的关系
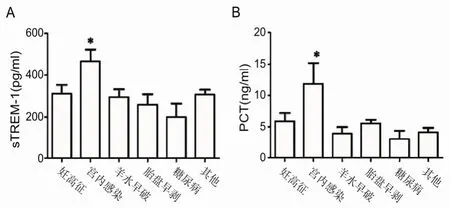
图2 血清sTREM-1和PCT含量与NPH患者母体围生期疾病的关系(*:P<0.05)
2.4 相关性分析 48例 NPH患儿血清 sTREM-1含量与PCT含量进行Pearson相关性分析显示,两者呈明显正相关(P<0.01)。
3 讨论
NPH为新生儿病死的重要因素,其发病率为0.1%~0.5%[5]。近年来,大量回顾性研究发现,影响 NPH发病的高危因素较多,主要与新生儿原发病、新生儿自身发育状况及母体围生期疾病等相关。由于 NPH发病机制尚未得到明确阐述,因此有关NPH早期诊断的血清学指标还比较少。在NPH早期诊断的血清学研究提示,血清白细胞介素-6(IL-6)、白细胞介素-8(IL-8)、C-反应蛋白(CRP)及血清基质金属蛋白酶-9(MMP-9)含量异常均与新生儿病死有关。Sorokin等[6-7]研究认为,血清IL-6、CRP及MMP-9含量异常是早产儿不良结局的血清学危险指标,尤其是脐带血IL-6、CRP及MMP-9含量异常与新生儿不良发病极为相关。王章星[8]发现,NPH血清IL-8、肿瘤坏死因子-α(TNF-α)和免疫球蛋白 IgE存在异常表达,提示这些因子与
NPH发病有关。本研究对收集的48例NPH患儿及50例非肺出血患儿进行血清sTREM-1和PCT含量比较,发现NPH患儿血清sTREM-1和PCT含量均明显增高,尤其在原发病为肺炎的 NPH患儿血清sTREM-1含量均明显高于原发病为缺血缺氧性脑病、颅内出血、呼吸窘迫综合征和寒冷损伤综合征等 NPH患儿。提示肺炎是引起 NPH患儿血清sTREM-1增高的一大因素。有关TREM-1是否可以作为肺炎的预警及预后指标,目前仍存在争议。Tejera等[9]认为,sTREM-1监测对社区获得性肺炎(CAP)具有预后价值;Lagler等[10]也认为,sTREM-1与肺炎球菌引起的肺炎密切相关。王霞等[11]研究发现,sTREM-1水平对活动性肺结核具有预警价值。然而,Bopp等[12]和 Oudhuis等[13]认为,sTREM-1水平对呼吸机相关性肺炎或全身炎性反应综合征引起的肺炎患儿均不具有诊断及预后价值。此外,本研究还发现血清sTREM-1与NPH患者母体围产期出现宫内感染密切相关。尤其是经肺出血常规治疗后病死的15例患儿中,原发病为肺炎有9例,且这9例NPH患儿中7例为母体围生期宫内感染。此外,经治疗病死的这7例原发病为肺炎伴母体围生期发生宫内感染的 NPH患儿血清sTREM-1和PCT含量均极高。以上结果不仅提示原发病为肺炎且母体围生期发生宫内感染的 NPH患儿易出现新生儿肺出血性病死,还提示原发病为肺炎的 NPH患儿母体围生期发生宫内感染与外周血血清sTREM-1增高有关。
已证实血清sTREM-1和PCT联合对院内败血症、发热性中性粒细胞减少相关的儿科肿瘤及细菌感染的新生儿中具有早期诊断及预后价值[14-16]。本研究发现,NPH患儿血清PCT含量较非肺出血患儿血清PCT含量高,尤其是NPH患儿血清PCT含量与母体围生期出现宫内感染密切相关,但不同于TREM-1的是,本研究未发现血清PCT含量是否与NPH患儿原发病类型相关。此外,血清 sTREM-1和PCT含量均与NPH患儿性别、胎龄、体质量及是否早产无关。相关性分析显示,NPH患儿血清sTREM-1含量和PCT含量明显呈正相关。提示在NPH患儿尤其是母体围生期出现宫内感染的 NPH患儿体内,sTREM-1和PCT可能介导了相同的病理反应途径。本研究也进一步提示,血清sTREM-1和PCT(联合)检测可能对新生儿肺出血,尤其是原发病为肺炎伴母体围生期发生宫内感染的 NPH患者具有预警价值。
[1] 龚瑾.新生儿肺出血的危险因素探讨[J].实用预防医学,2013, 20(1):74,83.
[2] 龚华,章晓婷,李雪梅,等.NICU新生儿肺出血合并宫内感染临床分析[J].中华医院感染学杂志,2014,24(4):996-998.
[3] Qian L,Weng XW,Chen W,et al.TREM-1 as a potential therapeutic target in neonatal sepsis[J].Int Jclin Exp Med,2014,7(7):1650-1650.
[4] Hoeboer SH,Van der Geest PJ,Nieboer D,et al.The diagnostic accuracy of procalcitonin for bacteraemia:a systematic review and meta-analysis[J].Clin Microbiol Infect,2015.doi:10. 1016/j.cmi.2014. 12.026
[5] 郑丽玲,吴斌.新生儿肺出血预后影响因素分析[J].临床儿科杂志,2014,21(9):812-815.
[6] Sorokin Y,Romero R,Mele L,et al.Maternal serum interleukin-6, C-reactive protein,and matrix metalloproteinase-9 concentrations as risk factors for preterm birth <32 weeks and adverse neonatal outcomes[J].Am J Perinatol,2010,27(8):631-40.
[7] Sorokin Y,Romero R,Mele L,et al.Umbilical cord serum interleukin-6,C-reactive protein,and myeloperoxidase concentrations at birth and association with neonatal morbidities and long-term neurodevelopmental outcomes[J].Am J Perinatol,2014,31(8):717-26.
[8] 王章星.新生儿肺出血血清IL-8、TNF-α、IgE临床意义的研究[J].中国医药导刊,2012,14(4):582-583.
[9] Tejera A,Santolaria F,Diez M L,et al.Prognosis of community acquired pneumonia(CAP):value of triggering receptor expressed on myeloid cells-1(TREM-1) and other mediators of the inflammatory response[J].Cytokine,2007,38(3):117-123.
[10] Lagler H,Sharif O,Haslinger I,et al.TREM-1 activation alters the dynamics of pulmonary IRAK-M expression in vivo and improves host defense during pneumococcal pneumonia[J].The Journal of Immunology,2009,183(3):2027-2036.
[11] 王霞,田丽霞,马宝红,等.血清可溶性髓系细胞触发受体-1,C反应蛋白水平与小儿肺炎的相关性探讨[J].临床合理用药杂志, 2014,7(12):151-152.
[12] Bopp C,Hofer S,Bouchon A,et al.Soluble TREM-1 is not suitable for distinguishing between systemic inflammatory response syndrome and sepsis survivors and nonsurvivors in the early stage of acute inflammation[J].Eur J of Anaesthesiology,2009,26(6):504-507.
[13] Oudhuis GJ,Beuving J,Bergmans D,et al.Soluble triggering receptor expressed on myeloid cells-1 in bronchoalveolar lavage fluid is not predictive for ventilator-associated pneumonia[J]. Intensive care Med,2009,35(7):1265-1270.
[14] Gibot S,Cravoisy A,Dupays R,et al.Combined measurement of procalcitonin and soluble TREM-1 in the diagnosis of nosocomial sepsis[J].Scand J infecti Dis,2007,39(6-7): 604-608.
[15] Miedema KGE,de Bont ESJM,Elferink RFMO,et al.The diagnostic value of CRP,IL-8,PCT,and sTREM-1 in the detection of bacterial infections in pediatric oncology patients with febrile neutropenia[J].Support Care Cancer,2011,19(10):1593-1600.
[16] Stein M,Schachter-Davidov A,Babai I,et al.The Accuracy of C-Reactive Protein.Procalcitonin,and s-TREM-1 in the Prediction of Serious Bacterial Infection in Neonates[J].Cli pediat,2014,53(11): 1032-1040.
Effects of Combination of Pneumonia Infection in Neonatal Pulmonary Hemorrhage
Guo Xiaofang Lu Yanling Ding Yueqin
Objective To investigate the serum levels of soluble triggering receptor expressed on myeloid cells-1(sTREM-1)and procalcitonin(PCT)on perinatal intrauterine infection complicated with pneumonia in neonatal pulmonary hemorrhage(NPH) effect.Methods Collected from 48 NPH patients(observation group)and 50 cases with pulmonary hemorrhage(control group),Use the content of sTREM-1 in serum ELISA detection and analysis of serum PCT contents were detected by radioimmunoassay.Statistical analysis the relationship between the primary disease types and maternal perinatal diseases,serum sTREM-1 and PCT levels in children with NPH.Results Serum sTREM-1 and PCT levels on NPH patients were higher than those of non-pulmonary hemorrhage.In NPH patients, serum sTREM-1 levels on primary disease onset from pneumonia were significantly higher than those onsets from Hypoxic- ischemic encephalopathy,intracranial hemorrhage,respiratory distress syndrome and cold injury syndrome, and serum sTREM-1 and PCT levels on mother with perinatal intrauterine infection were significantly higher than those mother with Preeclampsia,premature rupture of the amniotic fluid(P<0.05),placental abruption and diabetes, respectively. Serum sTREM-1 content was significantly positively correlated with PCT content on NPH patients (P<0.01). Conclusion Serum sTREM-1 and PCT levels may have a warning value for neonatal pulmonary hemorrhage patients with perinatal intrauterine infection and pneumonia.
Neonatal pulmonary hemorrhage;Intrauterine infection;Pneumonia;Myeloid triggering receptor 1; Procalcitonin
R725
A
1673-5846(2015)06-0089-03
东莞市人民医院儿科二区,广东东莞 523000
郭笑芳(1981.8-),本科学历,主治医师。研究方向:儿科
