慢性乙肝患者的免疫状态与病毒载量及抗病毒疗效的关系研究*
2015-12-06曾义岚刘大凤兰丽娟唐玉珍李守娟
陈 竹,王 丽,曾义岚△,刘大凤,兰丽娟,唐玉珍,朱 丽,李守娟
1.成都市公共卫生临床医疗中心 肝炎二病区(成都 610061);2.成都市公共卫生临床医疗中心 内科(成都 610061)
乙肝病毒(hepatitis B virus,HBV)感染呈世界性流行,可引起多种临床表现,如亚临床感染、急性乙肝、慢性乙肝(chronic hepatitis B,CHB)、肝硬化和肝细胞癌等[1]。HBV的载量、基因型、病毒变异和宿主的免疫特性是病情进展的关键因素,尤其是宿主的免疫特性[2]。本研究通过观察CHB患者的免疫状态及其抗病毒治疗的效果,探讨机体免疫状态与病毒载量及抗病毒疗效之间的关系,现总结如下。
1 资料与方法
1.1 临床资料
所有病例均符合《慢性乙型肝炎防治指南(2010年版)》的相关诊断标准[3]。排除标准:1)合并其他病毒性肝炎、酒精性肝损伤、药物性肝损伤、妊娠、自身免疫性疾病、肝细胞癌或其他恶性肿瘤;2)入院前6个月内有长期使用抗炎、免疫调节药物史。选取2011年1月至2012年12月成都市公共卫生临床医疗中心收治的237例CHB患者为研究对象,其中,男185例、女52例,年龄(38.06±12.10)岁。本研究经医院伦理委员会批准,所有患者均签署知情同意书。
1.2 方法
患者入院后即采集外周血,采用ELISA法检测HBV标志物(HBsAg、抗-HBs、HBeAg、抗-HBe和抗-HBc);采用荧光定量聚合酶链反应技术检测HBV-DNA;采用全自动生化分析仪检测丙氨酸转氨酶(alanine aminotransferase,ALT)、天冬氨酸转氨酶(aspartate transaminase,AST)及总胆红素(total bilirubin,TB);采用全自动特定蛋白分析仪检测 免 疫 球蛋白(immunoglobulin,Ig)及补 体(complement,C);采用 FACS Calibur流式细胞仪测定外周血T细胞亚群(CD3+、CD4+、CD8+)。对其中符合抗HBV治疗指征的患者,即HBV-DNA≥105IU/mL的HBeAg阳性患者和HBV-DNA≥104IU/mL的HBeAg阴性患者,给予抗HBV治疗。观察初始抗病毒治疗者在治疗半年后的病毒学应答情况和治疗1年后的e抗原血清学转换情况。患者按照HBV-DNA载量,分为病毒阴性组(HBVDNA<103IU/mL)60例、低病毒载量组(103~105IU/mL)74例和高病毒载量组(HBV-DNA>105IU/mL)103例。初始抗HBV治疗的患者治疗半年后,根据其病毒学应答情况又分为完全病毒学应答组和部分/无病毒学应答组;治疗1年后,根据其e抗原血清学转换情况又分为e抗原血清学转换组和无e抗原血清学转换组。
1.3 统计学方法
采用SPSS 17.0统计软件进行统计分析。定量资料以均数±标准差(±s)描述,正态分布且方差齐的数据采用方差分析,正态分布但方差不齐的数据采用Dunnett′s T3检验或秩和检验,非正态分布数据采用秩和检验;定性资料以例数和率描述,采用χ2检验。检验水准α设定为0.05。
2 结果
2.1 免疫状态与病毒载量的关系
随着HBV-DNA载量升高,CHB 患 者 的CD3+、CD4+及 CD8+T 细胞计数随之升高,而CD4+/CD8+比值随之下降(P<0.05)(表1)。
表1 3组患者各项免疫学指标比较(±s)
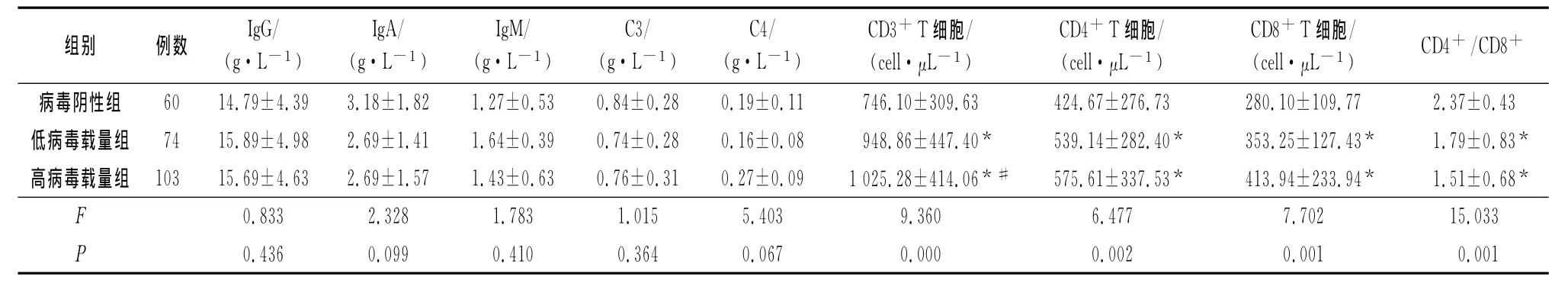
表1 3组患者各项免疫学指标比较(±s)
注:与病毒阴性组比较,*P<0.05;高病毒载量组与低病毒载量组比较,#P<0.05
F 0.833 2.328 1.783 1.015 5.403 9.360 6.477 7.70 1 0.001 2 15.033 P 0.436 0.099 0.410 0.364 0.067 0.000 0.002 0.00
2.2 初始免疫状态与病毒学应答的关系
本研究有135例患者系初始抗HBV治疗,治疗半年后,111例患者获得了完全病毒学应答,另外24例患者为部分或无病毒学应答。两组患者在开始抗HBV治疗时的性别、年龄、HBeAg阳性率、HBV-DNA载量、肝功能及Ig、C、T细胞亚群等各项免疫指标比较,差异无统计学意义(P>0.05)(表2)。
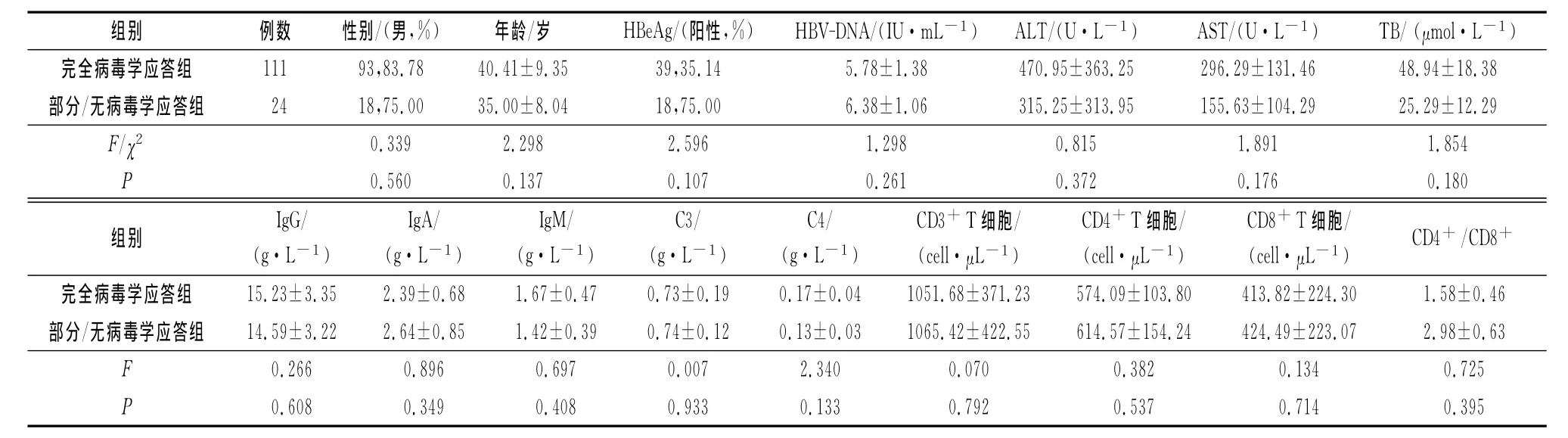
表2 不同病毒学应答情况的CHB患者各项指标比较
2.3 患者的免疫状态与e抗原血清学转换的关系
上述抗病毒治疗的患者中,HBeAg阳性患者57例,治疗1年后,30例患者获得了e抗原血清学转换,另外27例患者未获得e抗原血清学转换。两组患者相比,e抗原血清学转换组在开始抗病毒治疗时的ALT和AST水平更高(P<0.05);而性别、年龄、HBV-DNA载量、肝功能及各项免疫指标比较,差异均无统计学意义(P>0.05)(表3)。
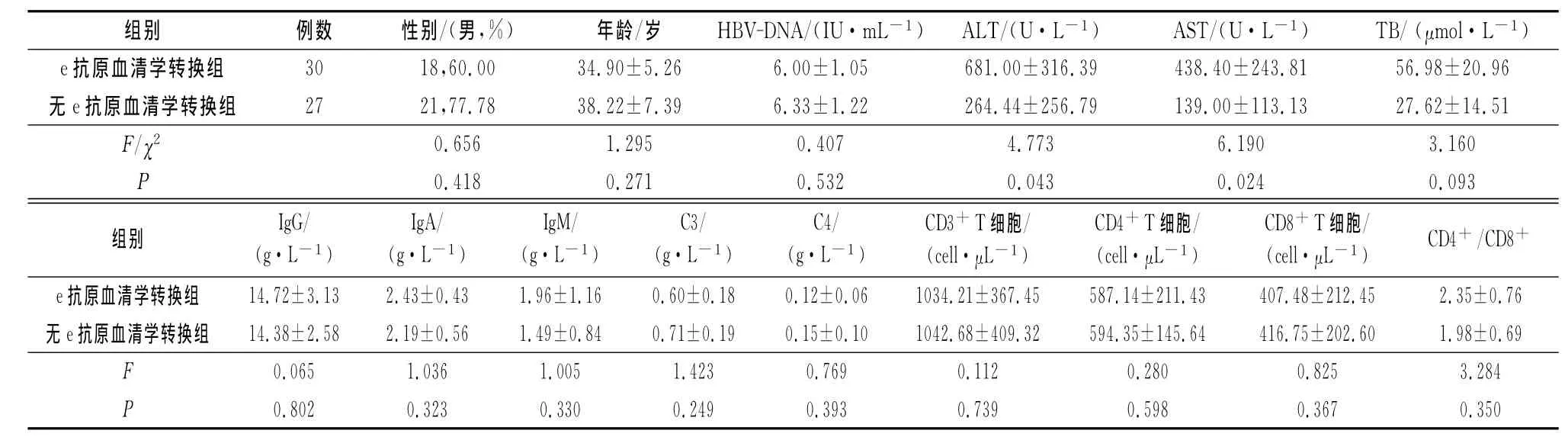
表3 获得/未获得e抗原血清学转换患者的各项指标比较
3 讨论
HBV感染机体后,引起一系列免疫应答,在抗病毒的同时,造成不同程度肝细胞损伤,患者疾病的转归可能与临床类型、遗传因素和免疫功能有关[4]。T细胞是反映机体免疫功能的重要指标[5],也是病毒特异性免疫应答中最重要的效应细胞[6],按照其CD分子表型可分为CD4+T细胞和CD8+T细胞。CD4+T细胞主要是辅助性T细胞(helper T lymphocyte,Th),可分为Thl和Th2两个亚型,Thl通过分泌白细胞介素-2(interleukin-2,IL-2)、干扰素-γ(interferon-γ,IFN-γ)及白三烯-α(leukotrieneα,LT-α)等细胞因子来介导细胞免疫,Th2则分泌IL-4、IL-5、IL-6、IL-10、IL-13等辅助体液免疫,并诱导B细胞产生抗体。CD8+T细胞主要是细胞毒性T细胞(cytotoxic T lymphocyte,CTL),通过溶细胞或非溶细胞两种机制持续清除被HBV感染的肝细胞[7]。正常情况下,Th与CTL保持动态平衡,维持机体的细胞免疫功能。同时,体液免疫也协助清除HBV,Ig及C发挥了重要作用。
据报道[8],CHB患者机体存在不同程度的细胞免疫缺陷,T细胞亚群失衡导致的细胞免疫功能紊乱是造成疾病慢性损伤的重要机制之一。本研究发现,随着 HBV-DNA载量升高,慢性乙肝患者的CD3+、CD4+及 CD8+T 细胞计数随之升高,而CD4+/CD8+比值随之下降(P<0.05)。可能是由于大量HBV激活了T细胞亚群,使得CD3+、CD4+及CD8+T细胞数量升高,但CD8+T细胞具有清除被HBV感染的肝细胞的功能,在高病毒载量刺激下,其升高幅度大于CD4+T细胞,造成CD4+/CD8+比值下降,细胞免疫失衡,HBV得以持续存在,病情亦缓慢进展。本研究初始抗病毒治疗时的免疫状态与病毒学应答和e抗原血清学转换无关,与相关报道[6]不一致,可能是由于本研究样本量少,有待扩大样本量进一步研究。
大量研究[9]表明,CHB患者的 HBV-DNA 载量是预测不良预后(肝硬化、肝癌及死亡)的重要因素,且独立于HBeAg状态及基线ALT水平等其他危险因素。通过抗病毒治疗,可将HBV复制抑制至最低水平,从而明显改善肝脏组织学改变,逆转肝纤维化或肝硬化,减少肝细胞癌的发生,改善生命质量,延长患者生存期[10-11]。有报道[12]称,采用拉米夫定和干扰素联合治疗处于免疫耐受期的CHB儿童患者,虽然这些患儿治疗前HBV特异性T细胞反应低下,但获得病毒学应答者在治疗后28周及52周特异性T细胞反应增强,并且和HBV载量成负相关,提示CHB患儿特异性T细胞免疫功能缺陷是可以恢复的。如果在CHB早期进行免疫干预,调节患者细胞免疫功能,即可能成功阻断HBV复制,从而避免或者延缓病情发展至肝硬化阶段[13]。由于HBV特异性T细胞功能损伤和凋亡是推动病情进展的重要原因,免疫治疗策略主要是采用诱导HBV特异性CD8+T细胞的方法,例如阻断PD-1/PD-L1信号途径或者发展特异识别MHC/多肽复合物抗体等[14]。但是,这种免疫治疗在杀伤HBV的同时,感染的肝细胞也会受损,有可能诱发明显的肝脏炎症[15],存在肝损伤风险。
总之,细胞免疫功能紊乱、T细胞亚群失衡与HBV感染慢性化和病情严重程度密切相关。在临床中采用适量的免疫调节药物,可能有助于CHB患者清除HBV[16],延缓疾病进展,但需要严密监测肝功能,警惕免疫治疗造成肝损伤的潜在风险。
[1]But DY,Lai CL,Yuen MF.Natural history of hepatitisrelated hepatocellular carcinoma[J].World J Gastroenterol,2008,14(11):1652-1656.
[2]梁军,张永萍,仲英娜,等.人类白细胞抗原复合体与 HBV感染的相关性研究进展[J].国际病毒学杂志,2013,20(2):93-96.
[3]贾继东,李兰娟.慢性乙型肝炎防治指南(2010年版)[J].临床肝胆病杂志,2011,27(1):113-128.
[4]王慰,郑欢伟,任桂芳,等.慢性HBV感染及其相关肝病患者外周血T细胞亚群的变化[J].临床肝胆病杂志,2013,29(4):276-279.
[5]Rehermann B.Pathogenesis of chronic viral hepatitis:differential roles of T cells and NK cells[J].Nature Medicine,2013,19(7):859-868.
[6]孙焕焕,张永宏.T细胞在慢性乙型肝炎发病机制中的作用研究进展[J].传染病信息,2014,27(4):237-239.
[7]杨晨辰,黄睿,刘勇,等.慢性 HBV感染者不同免疫状态下及抗病毒治疗后外周血T细胞亚群比例和细胞因子水平特点[J].中华实验和临 床感染病杂 志(电子版),2014,8(2):35-40.
[8]张定风.乙型肝炎的免疫发病机制及治疗靶位的探讨[J].中华肝脏病杂志,2012,20(1):71-74.
[9]陈洁,张欣欣.乙型肝炎病毒特征与肝硬化及原发性肝细胞癌关系的研究进展[J].中华肝脏病杂志,2014,22(2):153-155.
[10]参加慢性乙型肝炎长期治疗讨论会专家.核苷和核苷酸类药物治疗慢性乙型肝炎的长期性[J].中国病毒病杂志,2014,4(4):241-249.
[11]肝细胞癌抗病毒治疗专家组.HBV/HCV相关性肝细胞癌抗病毒治疗专家共识[J].胃肠病学和肝病学杂志,2014,34(4):295-302.
[12]Carey I,D′Antiga L,Bansal S,et al.Immune and viral profile from tolerance to hepatitis B surface antigen clearance:a longitudinal study of vertically hepatitis B virus-infected children on combined therapy[J].Journal of Virology,2011,85(5):2416-2428.
[13]刘坤,杨亚萍,段银环,等.慢性 HBV感染者外周血 T细胞亚群与病毒载量,HBeAg的相关性分析[J].河北医药,2014,36(13):1940-1942.
[14]张政,王福生.慢性乙型肝炎免疫致病机制和免疫治疗现状[J].临床肝胆病杂志,2012,28(11):801-804.
[15]Maini MK,Schurich A.The molecular basis of the failed immune response in chronic HBV:therapeutic implications[J].Journal of Hepatology,2010,52(4):616-619.
[16]唐宗生,郝友华,杨东亮.HBV持续性感染中T细胞功能耗竭的机制研究进展[J].中华肝脏病杂志,2012,20(11):871-873.
