2μm激光与经尿道膀胱肿瘤切除术治疗高级别非肌层浸润性膀胱癌的对比研究
2015-11-14崔昕李进王琦何新州欧彤文
崔昕 李进 王琦 何新州 欧彤文
1首都医科大学宣武医院泌尿外科100053北京
膀胱癌是泌尿系统常见的恶性肿瘤之一,其中75%~85%为非肌层浸润性膀胱癌(non-muscle-invasive bladder cancer,NMIBC),发病率呈逐年上升的趋势[1]。在NMIBC中,高级别尿路上皮癌的治疗方法一直存在争议。尽管不少学者主张根治性膀胱全切术,但经尿道膀胱肿瘤电切术(transurethral resection of bladdertumor,TURBT)一直被认为是治疗高级别NMIBC的重要方法[2],尽管TURBT存在术中因切割过深出现闭孔神经反射、出血、膀胱穿孔等潜在的风险。近年来2 μm激光切除系统作为新型激光广泛应用,2009年1月~2012年6月我们采用2μm激光手术系统及TURBT术治疗浅表性膀胱癌110例,现报告如下。
1 资料与方法
1.1 临床资料
入选标准:所有患者术后病理分级采用WHO 2004年非浸润性尿路上皮癌分级系统诊断,术后病理结果证实为高级别NMIBC,病理均重新采取国际抗癌协会2009年第7版TNM分期系统。术前影像学存在淋巴结转移或远处转移及术后未规律膀胱灌注化疗及失随访病例均除外。
本组110例非肌层浸润性膀胱癌患者,男72例,女38例,年龄36~89岁,平均(55.0±4.6)岁。病程2~34d,平均(11.0±1.4)d。采用2 μm激光手术(2μm激光组)62例,采用经尿道膀胱肿瘤电切术(TURBT组)48例。临床表现无痛性肉眼血尿97例,13例为体检时发现。单发肿瘤95例,多发肿瘤15例。瘤体直径4~35mm,平均(11.0±2.2)mm。术前均经膀胱镜及病理诊断为膀胱尿路上皮癌,其中高级别尿路上皮癌51例;低级别/低度恶性潜能尿路上皮癌59例,术后确诊为高级别尿路上皮癌。术前均经影像学检查确定无盆腔淋巴结转移,均为临床分期T1/Ta期。两组患者在年龄、性别、病情和病程的分布方面均差异无统计学意义(P>0.05)。
1.2 手术方法
两组患者均采用连续性硬膜外麻醉或全麻后截石位,未行闭孔神经阻滞。TURBT组采用Wolf膀胱持续冲洗电切,用蒸馏水作冲洗液,电切功率为120W,电凝功率为60W,依次作肿瘤体及肿瘤蒂的电切。原则上汽化至膀胱浅肌层,对于瘤蒂周围1~2cm的膀胱黏膜作浅层汽化或电灼。2μm激光组应用德国LISA公司生产的RevoLix 2μm激光手术治疗系统,术中选取激光功率为30~40W,采用直径550μm RigiFibTM裸光纤,应用Storz激光专用连续冲洗切除镜(12°,F26),用等渗盐水连续冲洗,直视下距肿瘤基底周边2cm左右环形汽化切割膀胱黏膜、黏膜下层、肌层直至膀胱外层纤维结缔组织,利用激光切除镜的喙突沿肌层与结缔组织层之间的疏松间隙进行钝性剥离,将肿瘤根部及连带的肌肉组织全层掀起,然后从根部切除,瘤床予以汽化至创面平滑,充分止血后,将切除的肿瘤组织冲洗出膀胱。若瘤体较大,可先劈开瘤冠,然后分块切除肿瘤及基底部。两组患者严密止血后,冲洗干净膀胱。术后常规留置F22三腔导尿管蒸馏水持续膀胱冲洗,留置尿管1~7d,未穿孔病例术后6h开始用吡柔比星40mg加注射用水50ml膀胱灌注每周1次,共8次,此后,每月1次,共8次。术后4~6周,两组病例均再次行相应治疗,为避免气化影响病理检查,首先在原手术瘢痕及其周围膀胱黏膜各取活检1块,然后分别以电切及2μm激光切除与气化结合切除手术瘢痕及周围0.5~1.0cm膀胱黏膜。术后1年内,每3个月行膀胱镜复查。
1.3 观察指标
观察比较两组患者手术时间、术中出血量、二次手术活检病理阳性率和闭孔神经反射、膀胱穿孔、低钠血症等并发症发生率及肿瘤复发情况。术后随访1年,并进行术后无复发生存分析。
1.4 统计学方法
2 结果
所有患者均手术成功。2μm激光组的手术时间平均(17.7±13.6)min,出血量平均(5.3±1.6)ml;术中膀胱穿孔1例,未出现血钠降低、闭孔神经反射等并发症;二次手术时间(11.6±5.5)min,二次手术活检病理阳性1例,9例于术后12个月内复发,复发率为14.5%。TURBT组手术时间平均(19.0±10.1)min,出血量平均(43.1±6.4)ml:术中未出现血钠降低,9例膀胱穿孔,8例闭孔神经反射,二次手术时间(10.1±6.2)min,二次手术活检病理阳性4例,11例于术后12个月内复发,复发率为22.9%。两组患者平均手术时间及二次手术时间差异无统计学意义(P>0.05);但TURBT组手术出血量、并发症发生率、术后复发率、二次手术活检阳性率、住院时间明显高于2 μm激光组,差异有统计学意义(P<0.05)。两组患者两次手术指标结果见表1。
3 讨论
膀胱癌是泌尿系统常见的恶性肿瘤之一,其中75%~85%为 NMIBC(Tis、Ta、T1)。在膀胱肿瘤中有20%为高级别尿路上皮癌,既往也称为T1G3膀胱肿瘤[3]。此类肿瘤具有术后易复发易转移的特点。现行的有效治疗方法包括早期根治性膀胱全切、TURBT、TURBT加术后放疗或放化疗、TURBT加术后膀胱灌注。
对于高级别NMIBC患者可以选择膀胱全切术,其术后疾病特异性生存率80%~90%。但是,高级别NMIBC患者行根治性膀胱全切术,仍存在许多潜在的弊端。首先,膀胱全切术后,围手术期死亡率(1%~6%)以及并发症的发生率(30%)均较高[4];其次,膀胱全切术后严重影响患者的生活质量,例如性功能、胃肠道功能、泌尿生殖功能等;最后,有研究证明50%的该期膀胱癌患者可通过TURBT联合膀胱灌注而得以控制病情进展,积极地膀胱全切可能对患者是一种过度治疗[5]。因此,一部分学者认为二次彻底的TURBT可以切除首次TURBT术后潜在或残留的肿瘤病灶,待肿瘤复发再进行膀胱全切术。Divrik等,将T1G3期膀胱癌患者随机分为TURBT加丝裂霉素灌注组及TURBT加丝裂霉素灌注加二次TURBT组,进行一项随机对照研究发现,行二次TURBT组的膀胱癌患者术后3年无复发生存率(69%)显著高于那些未行二次TURBT组的患者(37%)[6,7]。但彻底的 TURBT可能存在可能出现的膀胱穿孔、肿瘤残留、闭孔神经反射和出血等危险。
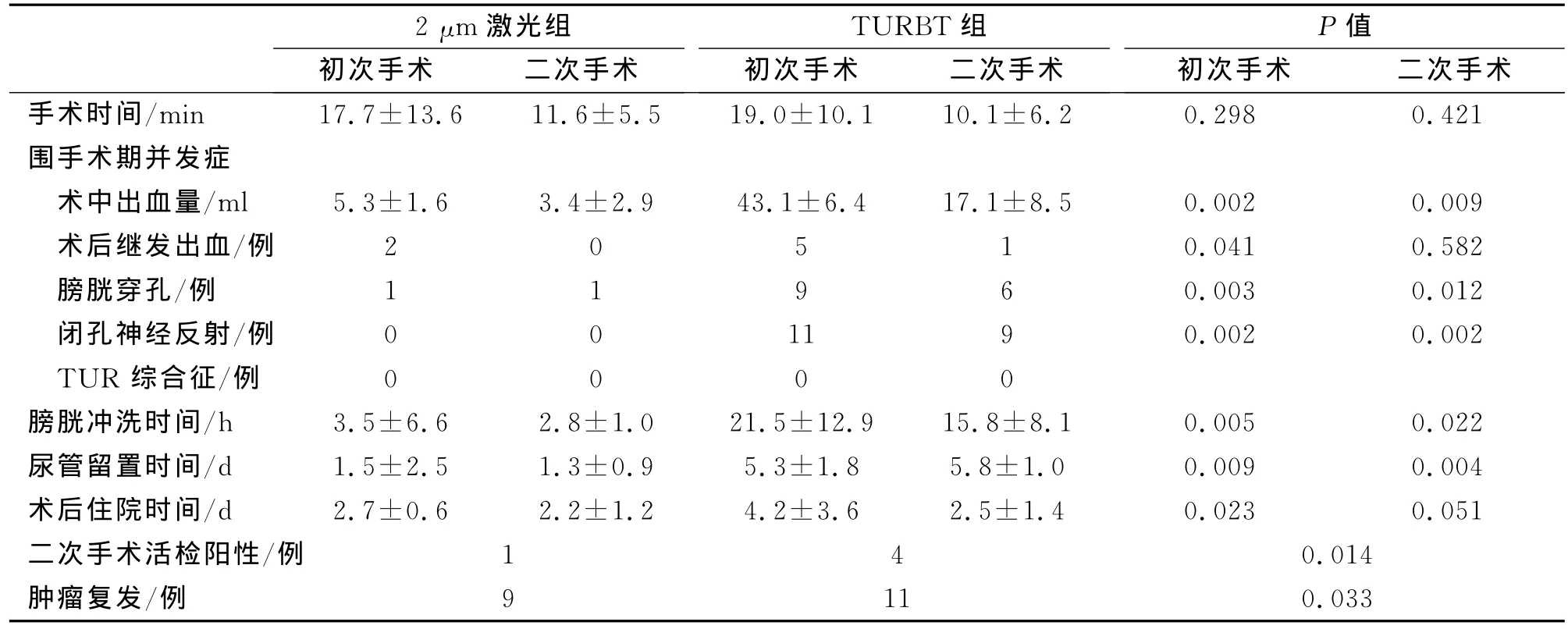
表1 两组初次手术及二次手术指标结果
自1966年激光应用于泌尿外科领域,此技术以其创伤小、出血量少、易操作等优点在泌尿外科疾病的治疗中获得较广泛的应用[2]。随着激光技术的发展,激光手术正逐步应用于膀胱癌的治疗。近年来,激光手术治疗膀胱肿瘤逐渐推广应用,获得了满意的疗效,而且止血效果较好,提高了手术安全性。目前临床应用较广的包括钬激光(Ho:YAG laser)手术系统和绿激光(KTP/Nd:YAG laser)手术系统等[8]。为达到更加高效的组织切除和良好的止血效果,一种新型的2μm激光手术系统正在临床逐步推广。但是也有研究认为,医用激光治疗NMIBC可能会对肿瘤以及邻近组织过度汽化,肿瘤标本组织减少,不利于明确的病理分级与分期,甚至有的学者不建议医用激光作为原发性膀胱肿瘤的首选治疗[9]。目前2μm连续波激光因其较高的实用性备受关注。2μm激光是一种高性能的、激光纤维耦合的二极管传输固态激光,其波长范围1.75~2.22μm,接近于水的吸收峰值(1.94μm),水对2μm激光的吸收率是钬激光的2.5~3.0倍,因此,激光能量可以充分地被组织吸收,迅速高效地汽化、切割目标组织[10,11]。而且连续波2μm激光组织穿透深度有限,仅为0.3~0.4mm,精细切割保证了获得足量的病理标本,便于病理分级与分期诊断,同时可以有效避免对周围正常组织的副损伤[12]。
本研究对比二次经尿道2μm激光切除与TURBT治疗浅表性膀胱肿瘤,发现2μm激光易于手术操作,组织结构层次清晰,组织损伤小,尤其是在二次手术时,因术后膀胱壁薄,易于膀胱穿孔,2μm激光可以很好的控制切割的深度及范围,可对膀胱壁进行精准的分层气化切除,切除范围精确,术后并发症较少,2μm激光切除术后膀胱穿孔及尿液外渗发生率明显低于TURBT组;2 μm激光止血效果确切,术中出血量极少。本组病例术中遇到出血。可将功率调至5W,对出血点连续激发,即可充分止血;2μm激光工作时不产生电流通过身体,因此,切除膀胱侧壁肿瘤时冲洗可以使用生理盐水,不会产生TUR综合征,局部无高频电流中混杂的低频电流电流产生,不会刺激闭孔神经而引起闭孔神经反射,增加了手术的安全性。本组17例侧壁肿瘤切除过程中,均无闭孔神经反射和TUR综合征的发生。
本研究结果显示2μm激光组在二次手术活检时阳性率低于TURBT组,且复发率也低于TURBT组。分析原因与2μm激光组织穿透深度有限,仅为0.3~0.4mm,采用低能量精细切割,有助于清晰辨别切割层次,出血少,术野清晰,操作医生在初次切除时可以尽可能深层次的切除膀胱肌层。本组2μm激光汽化切除基底部时,可以半充盈膀胱,调节功率至30W进行切割。Herrmann等[13]研究证明,2μm连续波激光可以对膀胱壁逼尿肌全层行完整切除,在肌层与外层结缔组织间钝性剥离的同时,可以对粘连比较紧密的部分精确地汽化切割,保证了精确的切除范围,甚至达到膀胱部分切除的效果。二次手术时可以更彻底切除上次手术创面。且2μm激光切割的同时,可以有效地封闭肌层毛细血管和淋巴管,从而减少癌细胞扩散,有利于降低术后复发率[14]。相比之下,TURBT切除基底部的过程中需电凝止血,当肿瘤创面较大时,电凝结痂不利于辨别切除层次,可能造成癌细胞残留。
通过对二次2μm激光和二次TURBT两组患者的比较研究表明,2μm激光在治疗高级别NMIBC上具有较高的有效性与安全性,与传统的二次TURBT术比较,可以降低术后复发率与肿瘤残留,缩短住院时间,减少术中副损伤。但本组病例观察期较短,其远期疗效尚待进一步大宗病例长期观察。由于高级别NMIBC高复发率和高转移率,术后应密切长期随访、监测预防肿瘤复发至关重要,对于有不利预后因素的高危患者,应及时采取膀胱全切。
[1]Babjuk M.Transurethral resection of non-muscle-invasive bladder cancer.Eur Urol Suppl,2009,8(7):542-548.
[2]那彦群,叶章群,孙光.中国泌尿外科疾病诊断治疗指南2011版.北京:人民卫生出版社,2011:21-29
[3]Van Rhijn BW,Burger M,Lotan Y,et al.Recurrence and progression of disease in non-muscle-invasive bladder cancer:from epidemiology to treatment strategy.Eur Urol,2009,56(3):430-442.
[4]Stein JP,Lieskovsky G,Cote R,et al.Radical cystectomy in the treatment of invasive bladder cancer:long-term results in 1,054patients.J Clin Oncol,2001,19(3):666-675.
[5]Gupta A,Lotan Y,Bastian PJ,et al.Outcomes of patients with clinical T1grade 3urothelial cell bladder carcinoma treated with radical cystectomy.Urology,2008,71(2):302-307.
[6]Thalmann GN,Markwalder R,Shahin O,et al.Primary T1G3bladder cancer:organ preserving approach or immediate cystectomy?J Urol,2004,172(1):70-75.
[7]Shelley MD,Court JB,Kynaston H,et al.Intravesical bacillus Calmette-Guerin in Ta and T1bladder cancer.Cochrane Database Syst Rev,2000,(4):CD001986.
[8]夏术阶,于胜强.激光技术在泌尿系统肿瘤治疗中的合理应用.现代泌尿外科杂志,2007,12(4):211-213.
[9]Zhu Y,Jiang X,Zhang J,et al.Safety and efficiency of holmium laser resection for primary nonmuscleinvasive bladder cancer versus transurethral electroresection:single-center experience.Urology,2008,72(3):608-612.
[10]Zhong C,Guo S,Tang Y,et al.Clinical observation on 2micron for non-muscle-invasive bladder tumor treatment:single-center experience.World J Urol,2012,28(2):157-161.
[11]Liu H,Xue S,Ruan Y,et al.2-micrometer continuous wave laser treatment for multiple non-muscle-invasive bladder cancer with intravesical instillation of epirubicin.Laser Surg Med,2011,43(1):15-20.
[12]Yang Y,Wei ZT,Zhang X,et al.Transurethral partial cystectomy with continuous wave laser for bladder carcinoma.J Urol,2009,182(1):66-69.
[13]Herrmann TR,Liatsukos EN,Nagele U,et al.EAU guidelines on laser technologies.Eur Urol,2012,61(4):783-795.
[14]Mariappan P,Zachou A,Grigor KM.Detrusor muscle in the first,apparently complete transurethral resection of bladder tumor specimen is a surrogate marker of resection quality,predicts risk of early recurrence,and is dependent on operator experience.Eur Urol,2010,57(5):843-849.
