经胸入路与经腹食管裂孔入路根治术治疗对Ⅱ、Ⅲ型食管胃结合部腺癌的疗效比较
2015-11-13张群
经胸入路与经腹食管裂孔入路根治术治疗对Ⅱ、Ⅲ型食管胃结合部腺癌的疗效比较
张群
(郑州市第一人民医院肿瘤外科河南郑州450000)
【摘要】目的比较经胸入路与经腹食管裂孔入路根治术治疗Ⅱ、Ⅲ型食管胃结合部腺癌的临床疗效。方法随机抽取郑州市第一人民医院自2012年3月至2014年3月收治的60例Ⅱ、Ⅲ型食管胃结合部腺癌患者作为研究对象,按照手术入路差异将其分为A组(经胸入路组,n =28)与B组(经腹食管裂孔入路组,n =32)两组。比较两组患者手术一般情况,观察术中淋巴结清扫数目,比较术后并发症发生率。结果B组手术时间为(2.17±0.02) h,术中输血量为(212.48±21.12) ml,住院时间为(10.34±0.12) d,均明显少于A组(P<0.05) ; B组淋巴结清扫数目为(11.12±0.21)枚,明显多于A组(P<0.05) ; B组肺功能不全1例,心功能不全1例,吻合口瘘1例,术后并发症发生率为9.38%,均低于A组(P<0.05)。结论在食管胃结合部腺瘤患者的手术治疗中,取经腹食管裂孔入路,手术操作时间短,患者术中出血量少,术后住院时间短,且术后并发症发生率低,值得推广。
【关键词】食管胃结合部腺癌;手术;入路;淋巴结
食管胃结合部腺癌主要指位于远端及近端直径低于5 cm,且肿瘤中心位于食管胃结合部的腺癌[1]。一般可将其分为食管远端腺癌(Ⅰ型)、真性贲门癌(Ⅱ型)与贲门下胃癌(Ⅲ型)[2]。当前对食管癌结合部腺癌的治疗主要采取外科手术方案,对食管远端腺癌患者一般取经胸入路手术。而针对Ⅱ与Ⅲ型两种患者手术入路的选择尚且存在一定的争议[3]。基于此,为研究经胸入路与经腹食管裂孔入路根治术治疗Ⅱ、Ⅲ型食管胃结合部腺癌的临床疗效,郑州市第一人民医院对收治的60例患者进行了对比研究,现报告如下。
1 资料与方法
1.1一般资料随机抽取郑州市第一人民医院2012 年3月至2014年3月收治的60例Ⅱ、Ⅲ型食管胃结合部腺癌患者作为研究对象。所有患者均经胃镜及病理学活检确诊为Ⅱ、Ⅲ型食管胃结合部腺癌,且未出现转移,纳入前均未采用其他辅助疗法。排除病理资料不全、接受姑息性手术治疗患者。按照手术入路差异将其分为A组(经胸入路组,n =28)与B组(经腹食管
裂孔入路组,n =32)两组。A组中男18例,女10例;年龄41~79岁,平均年龄(59.6±2.1)岁;其中Ⅱ型16例,Ⅲ型12例。B组男23例,女9例;年龄40~80岁,平均年龄(60.1±2.2)岁;其中Ⅱ型19例,Ⅲ型13例。两组患者年龄、性别、癌症分型等资料对比,差异无统计学意义(P>0.05),具有可比性。
1.2手术方法A组患者接受经胸入路近端胃、全胃切除术,同时加用D2淋巴结清扫术,从患者左侧胸部第6~7肋骨外侧作切口。B组则接受经腹食管裂孔入路近端胃或全胃切除术,联合D2淋巴结清扫术。从上腹部正中部分作切口,进腹探查,确定肿瘤可切除后,延长切口至剑突部分,后切除剑突。于双侧安装拉钩,暴露术野,必要时切开患者左肝三角韧带处,折叠左肝外叶至右侧部分,充分暴露膈肌,游离胃部,作腹腔淋巴结清扫处理,随后打开食管裂孔与膈肌裂孔,切开膈肌中心腱部分,于双侧斜切2 cm左右,与前正中部分作“Y”型切口,敞开膈肌裂孔,切断患者迷走神经,游离齿状线食道上端部分,同时保护患者胸膜,若存在损伤现象,则立即修补,后清扫纵膈淋巴结。
1.3观察指标观察两组患者手术一般情况,记录术中输血量、手术时间及淋巴结清扫数目,统计患者住院时间、术后并发症发生率。
1.4统计学分析采用SPSS 19.0统计学软件进行数据处理分析,定量资料以(±s)表示,组间比较采用t检验,定性资料的组间比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1两组患者手术一般情况对比B组手术时间、术中输血量、住院时间均明显少于A组(P<0. 05) ; B组淋巴结清扫数目明显高于A组,差异均有统计学意义(P<0. 05)。见表1。
表1 两组患者手术一般情况对比(±s)
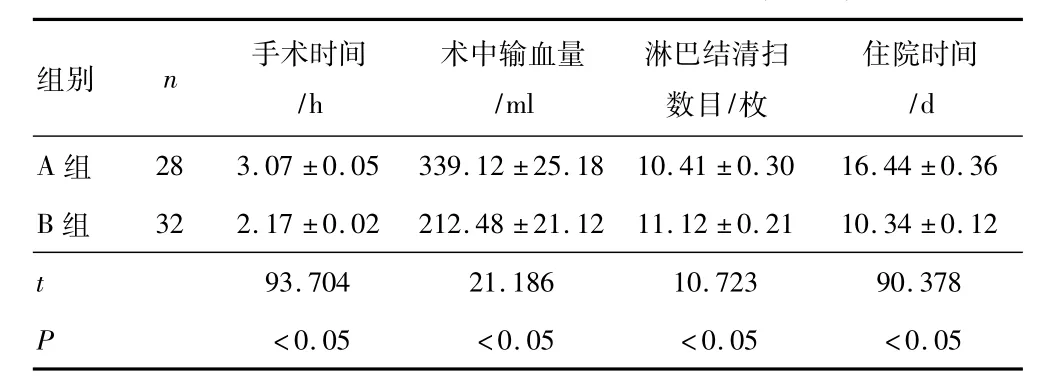
表1 两组患者手术一般情况对比(±s)
组别 n 手术时间/h术中输血量/ml淋巴结清扫数目/枚住院时间/d A组 28 3.07±0.05 339.12±25.18 10.41±0.30 16.44±0.36 B组 32 2.17±0.02 212.48±21.12 11.12±0.21 10.34±0.12 t 93.704 21.186 10.723 90.378 P <0.05 <0.05 <0.05 <0.05
2.2两组患者术后并发症发生率对比B组肺功能不全1例,心功能不全1例,吻合口瘘1例,术后并发症发生率为9.38%,明显低于A组,差异有统计学意义(P<0.05)。见表2。
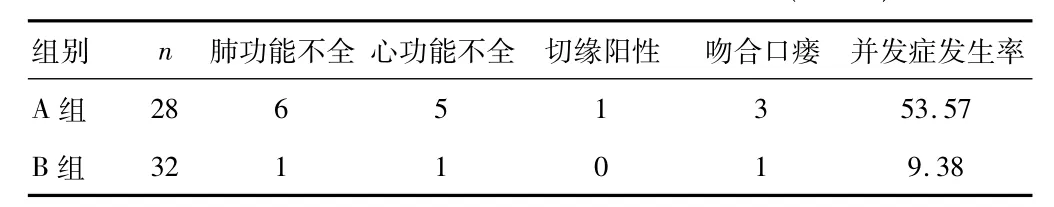
表2 两组患者术后并发症发生率对比(n,%)
3 讨论
最近几年来,大量统计研究报告显示,全球范围内食管胃结合部腺癌的发病率有明显逐年上升的趋势[4]。伴随着社会经济的快速发展,人们生活水平也不断提升,生活方式、饮食结构也在发生着相应的变化,食管胃反流性疾病的发病率也在逐年增多[5]。临床上一般将食管胃结合部腺癌分为3种类型,通常Ⅰ型患者肿瘤中心部位位于食管胃结合部上端5 cm内,Ⅱ型则位于食管胃结合部下端2 cm内,Ⅲ型则位于结合部下端2~5 cm处[6]。对Ⅰ型患者的手术治疗主要取经胸入路,而对Ⅱ型与Ⅲ型食管胃结合部腺瘤患者手术入路的选择临床上尚且存在一定的争议[7]。
有观点认为,充足的切缘是保障手术质量的重点[8]。随着临床医疗科技的不断发展,医师手术操作技术也在逐渐提升,经腹部游离食管长度目前可达7 cm左右,加上使用吻合器,为远端食管切除提供了条件[9]。本组研究中,采用经腹食管裂孔入路的B组无1例出现切缘阳性,而采用经胸入路的A组有1例阳性,提示采取经腹食管裂孔入路可达到切除大直径肿瘤的目的,同时可充分确保肿瘤上下边缘阴性。
此外,淋巴结转移同样是影响食管胃结合部腺瘤患者生存质量与手术效果的相关因素[10]。淋巴结清扫的彻底性也是影响手术成功率的关键。一般Ⅲ型腺癌淋巴结转移的特点与胃上部淋巴结转移类似,转移部位主要为人体腹腔。而Ⅱ型食管胃结合部腺癌则可能转移至胸腔,但腹部转移依然是其主要转移部位。有国外研究统计显示,Ⅱ型结合部腺癌纵膈淋巴结腺癌转移率在23. 0%左右,而上纵膈淋巴结转移仅占1. 0%,提示对Ⅱ型与Ⅲ型食管胃结合部腺瘤采取经腹食管裂孔入路手术配合淋巴结清扫,手术效果更好,淋巴结清扫更彻底。而本组研究结果提示,B组患者淋巴结清扫数目明显多于对照组,与早期研究报道结果一致,提示对Ⅱ型与Ⅲ型食管胃结合部腺癌患者的手术治疗,采用经腹食管裂孔入路,手术成功率更高,且术中输血量少,住院时间短,术后并发症发生率低。
综上所述,在食管胃结合部腺瘤患者的手术治疗中,取经腹食管裂孔入路,手术操作时间短,患者术中出血量少,可缩短患者术后住院时间,降低术后并发症发生率,优化患者的手术治疗效果,值得推广。
参考文献
[1]肖文光,马可,彭林,等.食管胃交界部腺癌淋巴结转移特点及手术方式选择[J].中华胃肠外科杂志,2012,15(9) : 897-900.
[2]唐令超,赵平,丁志,等.经腹食管胃连接处腺癌切除82例临床分析[J].肿瘤预防与治疗,2010,23(3) : 223-224.
[3]朱纯超,赵刚,徐佳,等.SiewertⅠ型食管胃结合部腺癌的手术径路及预后分析[J].中华消化外科杂志,2012,11(3) : 207-210.
[4]张晓雨,杨金云,平洪,等.SiewertⅡ型和Ⅲ型食管胃结合部腺癌手术入路的选择[J].中华胃肠外科杂志,2014,13(9) : 924-926.
[5]王自强,张元川,邓祥兵,等.腹腔镜经食管裂孔行扩大胃切除术治疗Ⅱ和Ⅲ型食管胃交界癌[J].中华消化外科杂志,2012,11(1) : 61-65.
[6]薛信乐,韩大力.不同分型食管胃交界部腺癌的淋巴结转移规律及手术方式的选择研究[J].河北医学,2014,12(8) : 1281-1284.
[7]雷力强,董剑宏.不同手术入路对Ⅱ、Ⅲ型食管胃结合部腺癌患者术后生活质量及生存的影响[J].肿瘤研究与临床,2014,26(10) : 695-698,702.
[8]王敬旭,周少英.不同手术入路治疗食管胃结合部腺癌临床效果比较[J].现代中西医结合杂志,2014,11(21) : 2356-2358.
[9]吴楠,阎石,陈晋峰,等.不同术式治疗食管中下段癌的临床研究[J].中华胸心血管外科杂志,2009,25(2) : 73-76.
[10]赵群,姚继方,李勇,等.SiewertⅡ、Ⅲ型食管胃结合部腺癌两种外科手术入路治疗效果的研究[J].腹部外科,2013,26 (4) : 238-240.
(收稿日期:2015-01-19)
doi:10.3969/j.issn.1004-437X.2015.02.029
【中图分类号】R 65
