肝脏原发性神经内分泌癌伴肝内多发转移1例并文献复习
2015-10-28杨凯程英升杨继金江旭郭冀湘
杨凯,程英升,杨继金,江旭,郭冀湘
肝脏原发性神经内分泌癌伴肝内多发转移1例并文献复习
杨凯,程英升,杨继金,江旭,郭冀湘
本文报道1例肝脏原发性神经内分泌癌伴肝内多发转移。患者为41岁女性,2010年体检B超发现肝内多发占位,考虑血管瘤,随后定期随访;2013年8月B超发现肝内病灶明显增大,及MRI检查考虑肝内多发血管瘤;CT及MRI图像特点为:富血管肿瘤,边缘清楚,增强后表现为“快进慢出”强化方式,MRI图像表现为多结节灶。穿刺活检病理及免疫组化诊断:倾向于转移性神经内分泌肿瘤;全身检查未见原发灶,我们考虑为肝脏原发性神经内分泌癌伴肝内转移。TACE治疗:奥沙利铂100 mg+明胶海绵颗粒(300~500 μm)1瓶+碘油10 ml,留置导管微泵灌注奥沙利铂100 mg(99 mg/h)。该病临床极为少见;我们复习文献,对该病的发病特点、鉴别诊断、治疗方法、预后判断作初步探讨。
肝脏;原发肿瘤;神经内分泌癌;转移;TACE
神经内分泌肿瘤也称类癌或嗜银细胞瘤,其发病率为1.5/10万。该肿瘤好发于胃肠道,肝脏原发性神经内分泌癌极为少见[1]。现报道1例,并结合文献复习对该病的发病特点、鉴别诊断、治疗方法、预后判断等作初步讨论。
1 临床资料
患者,女,40岁。2010年12月4日体检B超示:肝右叶多发实性占位(较大者位于右叶约2.2 cm× 2.0 cm×1.7 cm以下,均位于右叶),考虑血管瘤;2012年1月10日复查B超示:肝内多发实性占位(较大者约2.8 cm×2.5 cm×2.1 cm),仍考虑血管瘤;2013年4月自觉右季肋部隐痛不适,以“胃病”治疗,症状稍有缓解;2013年8月25日复查B超示:肝内多发实性占位(较大者位于右叶约8.2 cm× 7.4 cm×6.0 cm),考虑血管瘤;9月2日肝脏MDCT及MRI增强示:肝脏体积增大,肝内多发占位(较大者约6.5 cm×5.1 cm),肝门区多发肿大淋巴结,腹膜后多发小淋巴结。同年9月12日以“肝血管瘤”入院治疗,肝肾功能、血常规正常;乙型肝炎病毒标志:表面抗原、e抗原均为阴性,表面抗体、e抗体、核心抗体均为阳性;CEA 1.21 ng/ml,CA19-9 42.5 u/ml,AFP 11.04 ng/ml;9月12日行CT引导下肝占位穿刺活检术(16 G活检针于右叶最大肿块穿刺3次,取出3条长约5 mm的条状肉样组织送检),活检病理及免疫组化示:血管源性肿瘤,倾向于海绵状血管瘤;遂行肝TACE治疗(平阳霉素16 mg+碘化油17 ml)。12月21日再次入院,CEA 1.40 ng/ml,CA19-9 63.97 u/ml,AFP 9.53 ng/ml,CA724 0.78 u/ml,NSE(烯醇化酶)21.55 μg/L;肝脏MRI增强示:肝内多发占位(最大者6.6 cm×5.1 cm),胰尾、脾门肿大淋巴结,考虑转移可能;仔细阅片并比较2次肝MRI检查,发现此次肝内病灶较前增多,无明显增大,跟普通血管瘤介入治疗后不符,遂于9月23日再次在B超引导下行肝内病灶穿刺活检(16 G活检针于右叶最大肿块穿刺两次,取出2条长约5 mm的条状鱼肉样组织送检),活检病理及免疫组化示:CAM5.2(+),VI(-),CgA(-),PDX1(+),CK8(+),CD34(-),Syn(+),β-Tub(+),HPC(-),CD31(-),CD56(+),INHa(-),AFP(-),P53(-),β-CAT(浆+),Muc-1(±),PEG10(±),Ki-67(5%),S-100(-);倾向于转移性神经内分泌肿瘤。PET-CT及其他相关检查、随访期(10个月)影像学检查均未见其他部位病变,考虑为肝脏原发性神经内分泌癌肝内转移。TACE治疗方案:奥沙利铂100 mg+明胶海绵颗粒(300~500 μm)1瓶+碘油10 ml,留置导管微泵灌注奥沙利铂100 mg(99 mg/h)。

图1 肝脏CT图像
2 讨论并文献复习
在机体经典的内分泌腺体之外,肺、胃、肠及胰腺等还广泛散在地分布着许多具有内分泌功能的细胞,这些神经内分泌细胞起源的肿瘤即神经内分泌肿瘤(neuroendocrine tumor,NET)[1]。神经内分泌肿瘤一般分为两类:即类癌和神经内分泌癌。类癌预后相对较好,瘤细胞大小较一致,无明显异型性;神经内分泌癌呈高度恶性,核分裂象增多,核多形性明显[2]。神经内分泌癌好发于消化道、胰腺、支气管等部位,原发于肝脏的神经内分泌癌极为少见;1994—2010年国内仅报道肝原发性神经内分泌癌47例,患者年龄为15~84岁,平均51岁,男∶女为0.96(23/24),发病情况与国外报道相似[3]。由于肝神经内分泌癌发病率低,临床缺乏典型症状,易漏诊、误诊,且恶性程度高,多在早期即发生肝内转移或区域淋巴结转移,因此预后较差,早期诊断、治疗,有利于延长患者的生存期。
2.1发病特点
传统观点认为,肝神经内分泌癌起源于异位的胰腺组织或肝内的肾上腺组织。然而研究表明,本病由肝内胆管的神经内分泌细胞增殖形成的可能性更大[2]。肝神经内分泌癌常位于肝右叶,可呈单发或多发病灶,通常无肝硬化。临床症状无特异性,早期因肿瘤小,可无任何症状和体征,当肿瘤长大到一定程度,可在右上腹扪及肿块,或出现上腹部不适、食欲不振、乏力、腹胀、消瘦等症状。绝大多数患者不出现神经内分泌激素异常增多的临床表现,可能与神经内分泌激素量不足或质量缺陷,不能激活靶器官而发挥生物学作用有关[4]。组织学特征上,癌细胞较小,呈多边形或立方形,排列成腺管状或片状、巢状,核分裂象增多,核多形性明显,伴有出血和坏死。电镜下可见胞质内具有特殊的神经内分泌颗粒,颗粒为圆形或卵圆形,有膜包绕,大小不一[5]。免疫组化标记方面,CgA(嗜铬素A)和Syn(突触素)是诊断神经内分泌癌的特异性标志物。影像学检查对本病的诊断缺乏特异性,CT表现多为肝脏内不均匀低密度块影,内常有坏死液化区,肿瘤广泛出血坏死时则形成巨大囊实性肿块;动态增强扫描早期肿瘤为不均匀增强,晚期肿瘤逐步转变为等密度及低密度,肿瘤强化方式类似于肝血管瘤,往往与血管瘤难以鉴别[6]。MRI上,T1WI表现为边界清楚的不均匀低信号,T2WI表现为等高信号,中心可见不规则高信号区,弥散加权成像(DWI)呈不均匀高信号,动态增强表现为病灶边缘厚壁强化及结节状强化,较大病灶中心可见低信号无强化区。
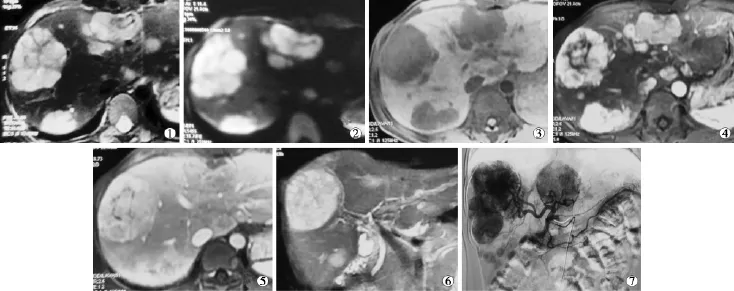
图2 肝脏MR图像

图3 活检病理和免疫组化图像
2.2鉴别诊断
本病为富血供肿瘤,需与原发性肝癌、肝血管瘤相鉴别。
2.2.1原发性肝细胞癌(HCC)HCC多有肝炎及肝硬化病史,常伴有脾肿大及门静脉增宽,甲胎蛋白(AFP)升高;组织病理学上细胞多呈梁状排列,有血窦,缺乏间质。CT及MRI动态增强为“快进快出”方式,门脉期成相对低密度或信号。与HCC不同的是,肝神经内分泌癌很少伴有肝炎和肝硬化病史,甲胎蛋白亦无特异性的升高,CT及MRI动态增强为“快进慢出”方式,且动脉期强化程度与血管瘤相仿、明显高于HCC,门脉期成等高密度或信号,病理组织学及免疫组化检查可助鉴别。
2.2.2肝血管瘤多为单发,可发生在肝脏内的各个部位,CT平扫表现为低密度占位,增强后早期可见病灶周边结节样强化,门脉期强化范围逐渐增大向中央延伸,延迟期呈向心性强化。MRI检查对肝血管瘤的诊断特异性较高,在T1WI上,呈均匀低信号,边缘清楚;常规T2WI表现为特征性的“灯泡征”样高信号,增强后强化方式为“快进慢出”[7]。肝神经内分泌癌多发生在肝右叶,CT检查显示为低密度病灶,较大病灶中央可见坏死囊变区,小病灶呈均匀低密度,增强后实质部分持续强化,较大病灶中央坏死出血区无强化,小病灶为均匀强化;MRI检查,在T1WI上,呈均匀低信号,边缘清楚;常规T2WI表现高信号,类似于“灯泡征”,增强后实质部分明显强化,大病灶内中央可见不规则的无强化区,小病灶均匀强化,门脉期及延迟期为等或略高信号;CT及MRI表现与血管瘤难以鉴别。最终需借助病理学和免疫组化检查加以鉴别。
2.3治疗方法
2.3.1手术本病主要采用肝叶切除术治疗。即使肿瘤已经发生转移,也应尽可能通过手术切除原发灶、转移灶以及淋巴结清扫,以降低肿瘤负荷,提高患者的存活率。
2.3.2TACE对不能切除的肝神经内分泌癌,TACE有一定的疗效。化疗药物常用顺铂、丝裂霉素、阿霉素、氟尿嘧啶、奥沙利铂等。间隔4~6周进行1次,反复多次效果更好[4]。
2.3.3全身化疗不能手术切除或不宜进行TACE患者,可选择全身化疗。常用化疗药物有:氟尿嘧啶、顺铂、达卡巴嗪、多柔比星、链佐星(streptozocin)、环磷酰胺、奥沙利铂等。单药化疗有效率不足30%[8],联合化疗可提高神经内分泌癌疗效。Moertel等[9]报道以顺铂联合依托泊苷治疗低分化的转移性神经内分泌肿瘤有较高的应答率。Kouvaraki等[10]报道以氟尿嘧啶、多柔比星和链佐星联合治疗胰神经内分泌癌有效率可达39%。
2.3.4生物反应调节剂治疗生长抑素类似物(如奥曲肽)通过与神经内分泌癌细胞表面的生长抑素受体(SSTR)结合,抑制多肽的释放,可显著改善神经内分泌癌临床症状,但其抑制肿瘤生长的作用仍存在较大争议。有研究指出,干扰素和生长抑素类似物联合治疗神经内分泌肿瘤有协同相加作用[11]。
2.3.5分子靶向治疗神经内分泌癌是血管丰富的实体瘤,肿瘤细胞表面表达VEGF和VEGFR[12]。研究表明,神经内分泌肿瘤患者血液中VEGF水平增高提示病情进展[13]。因此,VEGF介导的血管生成在神经内分泌肿瘤的复发转移过程中扮演重要角色。目前单克隆抗体和酪氨酸激酶抑制剂对神经内分泌癌的治疗研究正逐渐成为热点。2005年美国ASCO会议发布一项贝伐单抗(bevacizumab)与干扰素随机对照治疗类癌的Ⅱ期临床试验,结果显示治疗18周后,44例转移性或未手术的类癌患者中,贝伐单抗组无进展生存率为95%,而干扰素组为68%[14]。在H Lee Moffitt癌症研究中心,以贝伐单抗联合氟尿嘧啶、多柔比星和链佐星等化疗药治疗神经内分泌肿瘤的Ⅱ期临床试验正在进行中[15]。国外许多研究机构正在以其他血管生成抑制剂如sorafenib、sunitinib、vatalanib等治疗本病进行多中心随机对照研究[12-15],有可能会使血管生成抑制剂成为本病的标准治疗方案。
2.4预后判断
关于原发性肝神经内分泌癌的生存率和生存期,国内外均未见相关报道。其预后取决于病理类型、肿瘤大小、有无转移及治疗方式等多种因素。一般认为其预后较差,但比其他原发性肝癌要好[16-17]。
本例患者为肝内多发大病灶,其第1次穿刺活检病理及免疫组化诊断为“血管源性肿瘤,倾向海绵状血管瘤”,第2次穿刺活检病理及免疫组化诊断为“转移性神经内分泌瘤”,结合CT、MRI、PETCT、DSA影像学检查结果、肿瘤指标及随访10个月未见其他脏器病变,我们考虑为肝脏原发肝神经内分泌癌肝内转移。提高本病的早期诊断率,是获取良好疗效的关键。结合本病例的诊治经过,我们体会如下:①无肝炎、肝硬化病史的肝占位,特别是CT及MRI检查,动态增强强化方式为“快进慢出”,MRI常规T2加权像表现高信号,类似于“灯泡征”,门脉期及延迟期为等或略高信号;应考虑本病的可能;②在病理诊断基础上,免疫组化检查CgA、Syn对确诊本病有重要意义;③应做全面检查及密切随访,以除外肝外原发病灶。本例患者体检发现肝多发占位,一直以肝多发血管瘤随访,随访过程中病灶突然增大,经过2次穿刺活检得到与患者影像学、肝TACE治疗中、治疗后表现及临床表现相吻合的确切的病理结果。随访期内(10个月)该患者共行6次术中奥沙利铂100 mg灌注及术后奥沙利铂100 mg微泵灌注(99 mg/h)治疗,目前病灶处于稳定期,说明奥沙利铂对于肝脏神经内分泌癌有一定的治疗效果。
[1]陈璐璐.胃肠胰神经内分泌肿瘤诊治进展[J].中国实用内科杂志,2006,26:1760-1762.
[2]Kaya G,Pasche C,Osterheld MC,et al.Primary neuroendocrine carcinoma of the liver:an autopsy case[J].Pathol Int,2001,51: 874-878.
[3]许加刚,李伟,李玲.47例原发性肝神经内分泌癌的临床分析[J].中国现代医生,2013,51:61-63.
[4]Akahori T,Sho M,Tanaka T,et al.Significant efficacy of new transcatheter arterial chemoembolization technique for hepatic metastases of pancreatic neuroendocrine tumors[J].Anticancer Res,2013,33:3355-3358.
[5]刘冬娟,郭金明,李艳杰,等.肝神经内分泌癌超微结构的观察与分析[J].中国医科大学学报,2003,32:217-218.
[6]朱世华,张云山,贺声,等.原发性肝、胆囊神经内分泌癌的影像学表现[J].中华放射学杂志,2003,37:1143-1147.
[7]刘志刚,钱叶本,耿小平,等.肝血管瘤的诊断和治疗(附47例报告)[J].中国医师进修杂志,2007,30:15-18.
[8]Bajetta E,Ferrari L,Procopio G,et al.Efficacy of a chemotherapy combination for the treatment ofmetastaticneuroendocrine tumours[J].Ann Oncol,2002,13:614-621.
[9]Moertel CG,Kvols LK,O'connell MJ,et al.Treatment of neuroendocrinecarcinomaswithcombinedetoposideand cisplatin.Evidence of major therapeutic activity in the anaplastic variants of these neoplasms[J].Cancer,1991,68:227-232.
[10]Kouvaraki MA,Ajani JA,Hoff P,et al.Fluorouracil,doxorubicin,and streptozocin in thetreatmentofpatientswithlocally advanced and metastatic pancreatic endocrine carcinomas[J].J Clin Oncol,2004,22:4762-4771.
[11]Oberg K.Chemotherapy and biotherapy in neuroendocrine tumors[J].Curr Opin Oncol,1993,5:110-120.
[12]Terris B,Scoazec JY,Rubbia L,et al.Expression of vascular endothelial growth factor in digestive neuroendocrine tumours[J]. Histopathology,1998,32:133-138.
[13]Pavel ME,Hassler G,Baum U,et al.Circulating levels of angiogeniccytokinescanpredicttumourprogressionand prognosis in neuroendocrine carcinomas[J].Clin Endocrinol(Oxf),2005,62:434-443.
[14]Yao J,C NG,Hoff P,et al.Improved progression free survival andrapidsustaineddecreasedcarcinoidtreatedwith bevacizumab[J].J Clin Oncol,2005,23:Suppl 4007.
[15]Strosberg JR,Kvols LK.A review of the current clinical trials for gastroentero-pancreatic neuroendocrine tumours[J].Expert Opin Investig Drugs,2007,16:219-224.
[16]Fenwick SW,Wyatt JI,Toogood GJ,et al.Hepatic resection and transplantation for primary carcinoid tumors of the liver[J].Ann Surg,2004,239:210-219.
[17]Yau T,Yao TJ,Chan P,et al.The outcomes of elderly patients withhepatocellularcarcinomatreatedwithtransarterial chemoembolization[J].Cancer,2009,115:5507-5515.
Primary hepatic neuroendocrine tumor accompanied with multiple hepatic metastases:report of onecase with literature review
YANG Kai,CHENG Ying-sheng,YANG Ji-jin,JIANG Xu,GUO Ji-xiang. Department of Interventional Radiology,Shanghai Sixth People's Hospital,Shanghai 201306,China
CHENG Ying-sheng,E-mail:chengyingsheng@hotmail.com
The authors report one case of primary hepatic neuroendocrine carcinoma associated with multiple liver metastases.A patient was a 41-year-old female.In 2010,B-ultrasound examination revealed that there were multiple space-occupying lesions in the liver,and hepatic hemangiomas was considered to be the diagnosis.Then,the patient was followed up regularly.In Aug.2013,B-ultrasound examination indicated that the hepatic lesions were significantly enlarged.Multi-detector CT scanning and MRI examination were performed,and still the diagnosis of multiple hepatic hemangiomas was suggested.On CT and MRI the lesion presented as a well-circumscribed hypervascular tumor with“fast-in and slow-out”enhancement pattern.On MRI,the lesion was characterized by multiple nodules.Needle biopsy was carried out,and the pathological and immunohistochemical diagnosis was metastatic neuroendocrine tumor.Systemic examination did not find the primary lesion.Therefore,primary hepatic neuroendocrine carcinoma associated with intra-hepatic metastases was diagnosed.The patient was treated with transcatheter arterial chemoembolization.The drugs used were 100 mg Oxaliplatin+one bottle of gelatin sponge particles(300-500 μm)+10 ml iodized oil,and micro-pump infusion of 100 mg oxaliplatin(99 mg/h)through catheter was also employed.Clinically,primary hepatic neuroendocrine carcinoma is extremely rare.In combination with the medical literatures,the authors attempt to make a preliminary discussion on the clinical characteristics,differential diagnosis,treatment and prognosis of primary hepatic neuroendocrine carcinoma.(J Intervent Radiol,2015,24:354-358)
liver;primary neoplasm;neuroendocrine tumor;metastasis;transcatheter arterial chemoembolization
R735.7
B
1008-794X(2015)-04-0354-05
2014-07-29)
(本文编辑:俞瑞纲)
10.3969/j.issn.1008-794X.2015.04.019
201306上海市第六人民医院介入放射科(杨凯、程英升);第二军医大学长海医院介入治疗科(杨继金、江旭、郭冀湘)
程英升E-mail:chengyingsheng@hotmail.com
