372例硬膜外麻醉穿刺深度与麻醉效果分析
2015-10-21王海涛张翠华
王海涛 张翠华
【摘要】目的:探讨硬膜外麻醉适宜穿刺深度,提高麻醉效果。方法:将372例硬膜外麻醉手术分为两组,对照组187例常規硬膜外穿刺置管操作,试验组185例常规麻醉操作,穿刺针进入硬外腔后,再进入2~4mm置麻醉导管。结果:试验组麻醉满意率达82.2%,对照组仅为46.5%。结论:硬膜外麻醉穿刺针进入硬膜外腔的深度直接影响麻醉效果,适当加深可提高麻醉满意率。
【关键词】硬膜外麻醉;穿刺针深度;麻醉效果
【中图分类号】R614.4 【文献标识码】B【文章编号】1004-4949(2015)03-0606-01
硬膜外麻醉是硬膜外间隙阻滞麻醉的简称,即将局麻药注入硬膜外腔,阻滞脊神经根,暂时使其支配区域产生麻痹。麻醉效果的影响因素很多,本文主要践行杜爱侠[1]老师硬膜外麻醉有效方法,探讨硬膜外麻醉穿刺深度与麻醉效果关系。
1 资料与方法
1.1 一般资料:选择硬膜外麻醉手术372例,其中:腹部手术280例,包括胆囊切除术95例、阑尾切除术92例、子宫切除术93例,下肢手术92例,均为骨科手术;性别:男200例,女172例;年龄18~67岁,体重48~72kg,ASAⅠ~Ⅱ级。所有病例筛选均无硬膜外麻醉禁忌证,随机分为两组,对照组187例,试验组185例。
1.2 方法:两组术前常规半小时肌注阿托品0.5mg、安定10mg。对照组187例,选择适宜麻醉穿刺点,常规硬膜外穿刺置管。试验组185例,常规麻醉操作,当穿刺针进入硬膜外腔时,将麻醉针继续进入2~4mm,再置麻醉导管。两组负压实验均用悬滴法。
病例穿刺成功后向头侧置管3~4cm,平卧后先以导管注入2%利多因3~5ml,5分钟后出现麻醉平面,无不良反应,分次注入1.5%~2%利多卡因6~8ml,观察麻醉效果。效果判定分麻醉效果良好、阻滞不全(内脏迷走神经阻滞不佳,病人有明显的牵拉反应,出现上腹部不适、恶心、呕吐等,均需应用麻醉辅助药者)、重新穿刺和改全麻四项,以麻醉满意率作比较。
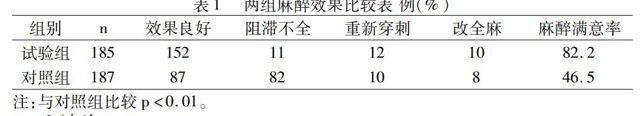
2 结 果
3 讨 论
硬膜外间隙是一个潜在腔隙,其内充满脂肪、血管及淋巴管。硬膜外麻醉效果受诸多因素如:药物容量和注射速度、导管的位置和方向、局部解剖和病人自身(婴幼儿、老年人)情况影响,以导管位置最为重要。对照组穿刺针刚好进入硬外腔,由于硬外腔的特殊结构,影响局麻药在硬膜外腔的扩散,药物被局部组织吸收,出现斑块状麻醉,也可能导管沿硬外腔侧壁进入,被许多隔膜或脂肪颗粒阻碍而偏向一侧椎间孔,出现麻醉平面的左右分布不均衡,导致单侧麻醉,最终影响麻醉效果。也有可能穿刺针斜面一半在硬膜外腔,仍有一半在黄韧带内,从而引起阻滞效果欠佳。腰段穿刺术更为明显,一是腰段硬膜腔隙大,导管容易偏离,造成阻滞不全;二是腰段脊神经粗大,麻药不容易完全阻滞。有资料显示,腰段硬膜外麻醉33%出现阻滞不全[2]。试验组的操作方法是穿刺针进入硬外腔后再进入2~4mm,并保证置管能够在硬膜外腔。根据硬膜外腔的解剖关系,在中胸段硬外腔约3~5mm、到第2、第3腰椎平面最宽,在成人约为6mm[3]。所以穿刺针进入硬外腔后不会进入蛛网膜下腔,基本能确定硬外导管置入后在硬外腔中间位置,且硬外腔中部结构组织较疏松,注药后局麻药的弥散均匀,阻滞相对完全。因此麻醉效果确切,镇痛良好,肌松满意,几乎无内脏牵拉反应,术中多数不需要应用麻醉辅助药物,效果满意。
由此可见,硬外腔穿刺针进入硬外腔的深度直接影响麻醉效果。但是必须正确判断是否到达硬外腔,经确认后再严密、审慎进针进入2~4mm,可显著提高麻醉效果。
参考文献
[1] 杜爱侠.硬膜外麻醉穿刺深度与麻醉效果分析[J].中国社区医师,2009,11(14):83-84.
[2] 邓新波,杨家驹,许太武.硬膜外强穿刺深度与麻醉效果的关系[J].昆明医学院学报,2010,31(7):83-86.
[3] 张励才.麻醉解剖学.第2版.北京:人民卫生出版社,2006,11:212-219.