交睑皮瓣在上睑全层缺损修复中的应用
2015-08-24王宇翀戴海英薛春雨
王宇翀, 戴海英, 吕 川, 朱 吉, 邢 新, 薛春雨
论 著
交睑皮瓣在上睑全层缺损修复中的应用
王宇翀, 戴海英, 吕 川, 朱 吉, 邢 新, 薛春雨
目的 探讨交睑皮瓣在修复上睑全层缺损修复中的效果。方法 手术切除上睑肿瘤后,将缺损的创面适当修剪成正三角形状,在下睑设计一倒三角形的带蒂全层下睑复合组织瓣,下睑瓣切取后旋转向上修复上睑缺损,分层缝合。下睑供区切取皮瓣后形成的继发性创面直接拉拢分层缝合,缝合困难时予下睑外眦侧设计一“Z”形皮瓣,必要时切断松解外眦韧带。下睑瓣转移修复上睑3~4周后切断下睑瓣的蒂部,并修整上下睑缘,以恢复正常的睑缘形态。结果 皮瓣全部成活,切口Ⅰ期愈合,随访1~18个月,眼睑开启与闭合功能良好,形态满意,切口瘢痕不明显。结论 对于眼睑全层缺损,用交睑皮瓣进行修复简单易行,效果可靠。修复后上睑轮廓较自然,含有睫毛,并可完全恢复上睑缺损睑结膜组织的功能,不影响眼睑的开启与闭合,血运良好,愈合后肤色与周围一致。
交睑皮瓣; 眼睑; 缺损; 睑板腺癌
上睑不但在眼睑的闭合、开启过程中起重要作用,同时也是眼球的保护屏障。一旦上睑发生全层缺损,轻则引起结膜、角膜的慢性炎症反应,重则引起角膜溃疡、甚至失明。 上睑全层缺损创面的修复效果不但影响眼睑的闭合功能、对眼球的保护,还直接影响面部的形态结构和美学效果。 自2009年8月至2012年12月,我们采用交睑皮瓣对上睑全层缺损范围大于全睑长度1/3的13例患者进行修复治疗,取得了满意的效果。
1 临床资料
本组患者共13例。 男性8例,女性5例;年龄52~78岁,中位年龄68岁。睑裂长度3.3~3.7 cm;睑缘缺损长度1.2~2.2 cm;睑缘缺损比例33%~63%;下睑皮瓣宽度0.7~1.3 cm,占下眼睑比例19%~37%。所有患者均为睑板腺癌切除术后继发上睑全层缺损,上睑全层缺损的宽度达其正常睑长度的1/3~2/3。
2 手术方法
所有患者均采用全身麻醉。术中沿肿瘤边缘5.0 mm左右标记切口线,切开上睑全层,切除肿瘤,切除的标本常规送作术中冰冻病理检查。上睑肿瘤切除确定切缘阴性后,将缺损创面适当修剪成正三角形,然后根据缺损创面的大小在下睑设计一倒三角形的带蒂全层下睑复合组织瓣,设计的下睑瓣宽度小于缺损的创面,一般达上睑缺损宽度的2/3(睑裂长度的1/5~1/3)即可,以修复后上下睑长度等长为宜。下睑瓣切取后旋转向上修复上睑缺损创面以一包含睑缘血管的蒂与下睑缘相连。下睑瓣转移后与上睑创面周围组织分层缝合睑结膜、睑板、眼轮匝肌、皮下组织与皮肤。下睑供区切取皮瓣后形成的继发性创面直接拉拢分层缝合,如下睑直接拉拢缝合时有张力、较困难,可予下睑外眦侧设计一“Z”形皮瓣成形术,必要时切断松解外眦韧带。下睑瓣转移修复上睑术后3~4周,待其建立良好的血运后,切断下睑瓣的蒂部,并修整上下睑缘,以恢复正常的睑缘形态。
3 结果
所有切口均Ⅰ期愈合。下睑供区未形成继发性缺损、畸形。对所有患者随访1~18个月,上下睑缘自然平滑,上睑外形轮廓及视觉效果良好,修复上睑的组织与周围组织在色泽、质地、轮廓等方面匹配良好。上下睑长度相当、较协调对称,上下睑闭合、开启功能正常,两侧眼睑亦较协调、对称,均获得满意的眼睑功能、形态和美学效果(图1)。肿瘤无复发。
4 讨论
上睑常因肿瘤的切除、外伤等因素而致全层缺损,小范围的缺损通过直接缝合的方法可以修复。但对于年轻人缺损宽度大于睑裂长度的20%和老年人缺损宽度大于睑裂长度的30%时,直接缝合张力过大,会导致坏死,因而需要其他方法来修复。常用的方法有睑板结膜瓣加皮片移植法或皮瓣移植法、Cutler- Beard桥式法、前额皮瓣法(Fricke)、外眦推进皮瓣法(Tenzel)、眼轮匝肌水平“V- Y”推进瓣以及腭黏膜耳软骨复合组织加皮片或皮瓣移植等[1]。
上睑不但具有睁眼、闭眼的功能,在面部形态和美学上亦有重要地位,所以上睑全层缺损修复后的理想效果是:⑴修复后的上睑必须恢复睁闭眼的功能;⑵上睑具有3层结构,内层睑结膜组织具有分泌功能,且表面光滑,对眼球起湿润和保护作用,修复后的上睑须有类似的内层睑结膜组织;中间组织主要是眼轮匝肌和睑板结构,眼轮肌收缩可闭眼,睑板对上睑的开启有协同作用,所以修复后的上睑组织需有替代眼轮匝肌和睑板的功能;最外层的上睑皮肤具有薄、柔软、有弹性的特点,修复后的上睑皮肤组织的色泽、厚度、质地等需与上睑皮肤相匹配、协调;⑶修复后的上睑睑缘亦应平滑自然、长有睫毛;⑷修复后的上睑与对侧较协调、对称。睑板结膜瓣加皮片移植法或皮瓣移植法及Cutler- Beard桥式法虽能很好地解决上睑内层睑结膜的问题,但修复后的上睑睑缘不光滑、无睫毛,修复后的上睑皮片或皮瓣与上睑周围正常皮肤在色泽、厚度、质地上不匹配、协调,有时还会损害上下睑的形态结构,对眼睑的轮廓产生影响,术后下睑也存在外翻的风险,且无论是采用局部皮瓣还是岛状带蒂皮瓣都会对供区产生继发性损害[2- 3]。前额皮瓣法虽然修补范围大,但要在内层睑结膜完好的情况下才适用,且术中需要去除皮瓣与缺损之间的正常眼睑皮肤,损伤较大,修复后的上睑睑缘不光滑、无睫毛,并且额部皮肤的厚度、颜色也较上睑皮肤不同,术后会产生臃肿等问题,往往需要Ⅱ期手术修整[4- 5]。外眦推进皮瓣法同样要在内层睑结膜完好的情况下适用,且修复后也会导致上睑睑缘不光滑、无睫毛,可以作为交睑皮瓣继发创面修复的一个补充[6]。腭黏膜耳软骨等复合组织加皮片或皮瓣移植,对下睑的形态结构不会产生影响,但其除了对供区产生继发性损害外,修复后的上睑轮廓与对侧不协调,且修复后的上睑组织在上睑开闭活动中协同性稍差[7- 9]。Rosa等[10]使用眼轮匝肌水平“V- Y”推进瓣修复上睑全层缺损获得了良好的效果,但此方法对睑缘的修复仍不够理想,且修复较大范围睑结膜缺损亦较为困难,同时此方法亦不能很好修复上睑内侧全层缺损。
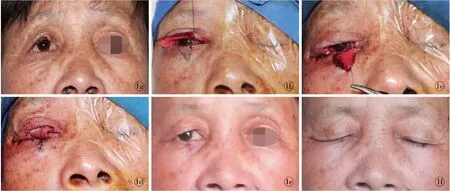
图1 交睑皮瓣修复上睑全层缺损手术前后对比 a.术前 b.肿瘤切除后创面 c.分离皮瓣 d.术后即刻 e.断蒂术后2.5个月睁眼 f.断蒂术后2.5个月闭眼
Fig 1 Comparison between preview and postview of full- thickness reconstruction of the upper eyelid repaired with pedicled lower lid sharing flap. a. preview. b. wound after tumor resection. c. separation of skin flap. d. postview immediately. e. eyes open at 2.5 months after the mutilation pedicle. f. eyes closed at 2.5 months after the mutilation pedicle.
在修复面部的组织器官时,为获得最佳修复效果,一般采用“同物相济”的原则。为遵循这一原则,我们采用与上睑组织结构相似的下睑复合组织带蒂移植修复上睑全层缺损,治疗效果较明显。下睑皮肤亦较薄、柔软有弹性,在色泽、质地方面与上睑皮肤相协调,修复后上睑轮廓较自然;将下睑正常的含有睫毛的睑缘修复上睑睑缘缺损,使修复后上睑缘平滑、自然;下睑的结膜组织移位修复上睑的缺损,可完全恢复上睑缺损结膜组织的功能;下睑的皮肤与结膜中间为眼轮匝肌与眶隔组织,此部分组织转移修复上睑缺损后,分别与上睑眼轮匝肌、上睑提肌缝合,可恢复上睑眼轮匝肌的功能及替代睑板的功能,不影响眼睑的开启与闭合;使用交睑皮瓣需要行二次手术断蒂处理,是其不足之处。如果上睑的缺损包含内眦或外眦部,则下睑复合瓣切取转移修复上睑缺损后,可1次修整成形,无需Ⅱ期断蒂处理,待后期视情形行内眦或外眦开大处理;缝合结膜时用可吸收线在结膜下进行间断缝合,缝线不可穿透结膜,否则可能造成角膜异物感、畏光、流泪等症状,甚至造成视力障碍和角膜损伤;在切取内眦部的下睑复合组织瓣时,需注意尽量避免损伤泪小管,如泪小管已堵塞不能修复则可不予考虑;在设计下睑瓣的宽度时,主要根据上睑缺损的宽度,一般下睑瓣宽度达上睑缺损宽度的2/3 (睑裂长度的1/5~1/3)即可,以修复后上下睑长度相当为度,这样修复后的上下睑较协调、自然。所以,利用下睑带蒂的交睑皮瓣修复上睑全层缺损不但能恢复上睑的功能,同时亦能恢复上睑正常的轮廓形态等视觉美学效果。如果上睑的缺损大于睑裂的2/3或全部缺损时,则利用交睑皮瓣修复较为困难。即使利用交睑皮瓣修复成功,也将导致修复后的睑裂长度明显变小,造成两侧眼睑明显不对称,且对下睑的损害也较大。此时还需采用其他方法修复,如Cutler- Beard桥式法等。
[1] Alghoul M, Pacella SJ, McClellan WT, et al. Eyelid reconstruction[J]. Plast Reconstr Surg, 2013,132(2):288e- 302e.
[2] Fischer T, Noever G, Langer M, et al. Experience in upper eyelid reconstruction with the Cutler- Beard technique[J]. Ann Plast Surg, 2001,47(3):338- 342.
[3] DiFrancesco LM, Codner MA, McCord CD. Upper eyelid reconstruction[J]. Plast Reconstr Surg, 2004,114(7):98e- 107e.
[4] Irvine F, McNab AA. A technique for reconstruction of upper lid marginal defects[J]. Br J Ophthalmol, 2003,87(3):279- 281.
[5] deSousa JL. Malhotra R, Davis G. Sliding tarsal flap for reconstruction of large, shallow lower eyelid tarsal defects[J]. Ophthal Plast Reconstr Surg, 2007,23(1):46- 48.
[6] Codner MA, McCord CD, Mejia JD, et al. Upper and lower eyelid reconstruction[J]. Plast Reconstr Surg, 2010,126(5):231e- 245e.
[7] Wilcsek G, Leatherbarrow B, Halliwell M, et al. The ‘RITE’ use of the Fricke flap in periorbital reconstruction[J]. Eye, 2005,19(8):854- 860.
[8] Leibovitch I, Malhotra R, Selva D. Hard palate and free tarsal grafts as posterior lamella substitutes in upper lid surgery[J]. Ophthalmology, 2006,113(3):489- 496.
[9] Ito R, Fujiwara M, Nagasako R. Hard palate mucoperiosteal graft for posterior lamellar reconstruction of the upper eyelid: histologic rationale[J]. J Craniofac Surg, 2007,18(3):684- 690.
[10] Rosa J, Casal D, Moniz P. Upper eyelid reconstruction with a horizontal V- Y myotarsocutaneous advancement flap[J]. J Plast Reconstr Aesthet Surg, 2010,63(12):2013- 2017.
Pedicled lower lid sharing flap for full- thickness reconstruction of the upper eyelid
WANGYu-chong,DAIHai-ying,LYUChuan,etal.
(DepartmentofPlasticSurgery,ChanghaiHospital,SecondMilitaryMedicalUniversity,Shanghai200433,China)
Objective To explore the clinical effect of pedicled lower lid sharing flap for full- thickness reconstruction of the upper eyelid. Methods After carcinoma was completely excised, the wound was trimmed to right triangle shape and the converse- triangle pedicled lower lid full- thickness flap was designed and harvested from the lower eyelid, then the flap was rotated upward to repair the defect with layering suture. The donor area of lower eyelid was closed by direct suture when possible, if it was difficult to directly close the defect, Z- flap from lateral canthus of lower eyelid with debonding of the medial canthal tendon if necessary was used to close the defect. The flap was typically divided at 3 to 4 weeks after surgery and the margin of upper eyelid was trimmed to reach the normal shape. Results The wounds of all the patients healed primarily and the flaps survived without any complications. During a 1 month to 18 months follow up period, no lesion recurrence, hypertrophic scar was noted in any of all patients. Aesthetic results in the upper eyelid were obtained for all the patients. Conclusion The pedicled lower lid sharing flap is a safe and reliable method for reconstruction of full- thickness upper eyelid defect. This procedure not only affects the function of the eyelid closure of eye protection, but also directly affects the aesthetics of the structure and morphology of the face. After the second stage surgery, it has a stable eyelid margin, good blood supply and an acceptable cosmetic appearance.
Pedicled lower lid sharing flap; Eyelid; Defect; Meibomian gland carcinoma
200433 上海,第二军医大学附属长海医院 整形外科
王宇翀(1987- ),男,江苏徐州人,住院医师,硕士.
薛春雨,200433,第二军医大学附属长海医院 整形外科,电子信箱: xcyfun@sina.com
10.3969/j.issn.1673- 7040.2015.03.009
R739.5
A
1673- 7040(2015)03- 0153- 03
2014- 12- 15)
