腹腔镜主导下个体化肛提肌切除的APE术
2015-08-23冯波卢矫阳郑民华
冯波 卢矫阳 郑民华
·青年专家论坛·
腹腔镜主导下个体化肛提肌切除的APE术
冯波 卢矫阳 郑民华

冯波 医学博士,毕业于上海交通大学医学院,任瑞金医院普外科、上海市微创外科临床医学中心副主任医师,硕士研究生导师。主要从事胃肠肿瘤的早期诊断与微创手术关键技术研究。任中国医师协会肛肠医师分会委员,中国医师协会外科医师分会结直肠外科医师委员会委员,中国抗癌协会大肠癌专业委员会腹腔镜学组委员兼秘书,中国抗癌协会大肠癌专业委员会青年委员,海峡两岸医药卫生交流协会肿瘤防治专家委员会胃肿瘤专业学组常务委员,上海抗癌协会肿瘤微创治疗委员会腹腔镜外科学组副组长,上海市医学会外科分会微创外科学组秘书,华东地区微创外科医师联盟执行委员兼秘书长,《中华结直肠疾病电子杂志》通讯编委。独立承担国家自然科学基金项目、上海市卫生局重点项目与上海市科委重点项目,并入选上海交通大学晨星计划。曾获教育部科技进步一等奖,上海市科技进步一等奖,上海市医学科技奖一等奖以及中华医学奖二等奖(第三完成人),上海交通大学九龙奖。2009赴美国Cornell大学医学院附属New York Presbyterian医院结直肠外科任访问学者。
对于低位直肠癌的手术治疗,传统腹会阴部联合切除术存在穿孔率和环周切缘阳性率高的问题,预后较差。肛提肌外腹会阴联合切除术通过扩大切除带来的肿瘤学获益仍有争议,且该手术创伤大,并发症发生率较高。本文回顾两项手术发展历史,评价相关循证医学证据,并提出一种腹腔镜主导下的腹会阴联合切除术。该手术在腹腔镜直视下经盆腔途径个体化切除肛提肌,将其最大程度保留用于盆底重建;将手术汇合平面降至坐骨直肠窝脂肪,简化会阴部操作;并具备腹腔镜手术操作精细,利于盆部自主神经保护的传统优点,是一种值得在实践中进一步完善推广的新术式。
腹腔镜; 直肠肿瘤; 外科手术
传统腹会阴部联合切除术治疗低位直肠癌,存在穿孔率和环周切缘阳性率高的问题,预后较差。肛提肌外腹会阴联合切除术通过扩大切除带来的肿瘤学获益仍有争议。本文提出腹腔镜主导下的腹会阴联合切除术:腹腔镜直视下经盆腔途径个体化切除肛提肌,简化会阴部操作,利于盆自主神经保护,是一种值得在实践中进一步完善推广的新术式。
一、APE术与“外科腰”
早在1908年,英国伦敦外科医生Miles在Lancet杂志上提出了腹会阴联合切除术(abdominal-perineal exision,APE)用于手术治疗直肠癌和末端结肠癌[1]。该论文中所描述的APE,其腹部操作采用钝性分离的方法游离下端结肠和直肠至前列腺,骶尾关节和“肛提肌上方的两侧”,在充分游离直肠并行乙状结肠造口后,将病人翻转至右侧卧位行会阴部操作;Miles强调,为最大范围清除可能沿两侧途径播散的肿瘤,肛提肌的切除应当尽量靠近盆侧壁;为此,传统的APE将肛提肌,坐骨直肠窝脂肪和肛周皮肤一并切除,是一种创伤较大的手术。
在随后的半个世纪,Miles手术都是直肠癌手术治疗的“金标准”。至20世纪中叶,由于吻合器技术的发展,前切除术(Anterior resection,AR)和低位前切除术(low AR,LAR)开始逐渐应用于切除中高位直肠肿瘤;而低位直肠癌治疗仍沿用传统APE术式[2-6]。1982年,Heald等提出全直肠系膜切除术(total mesorectal excision,TME),即利用盆腔筋膜脏层和壁层之间的天然解剖平面完整切除肿瘤和包绕肿瘤的直肠系膜,从而避免肿瘤在系膜内播散造成的复发[7-8]。该方法适用于未侵出直肠系膜的的中低位直肠癌,文献报道可将肿瘤局部复发率降至10%以下,同时患者5年生存率可达70%[9-11]。除肿瘤学优势外,TME显著提高了中低位直肠癌手术保肛的比例,并利于保护患者的泌尿生殖功能,从而使患者获得更好的术后生存质量。
TME原则的成功使之成为近十几年该领域外科医生手术技能培训的重点,特别是其核心部分,即直视下锐性分离直肠系膜的操作也成为了AR手术和APE手术中腹部操作的“标准方法”,但APE的会阴部操作并未进行相应改进。目前所按照TME原则施行的APE手术,都是先行直肠系膜分离,但未至其末段裸区,随后行会阴部肛门外括约肌和肛提肌切除,腹会阴汇合平面一般在肛提肌裂孔外侧1 cm左右。
在解剖上,直肠系膜向下成锥形缩窄至末段裸区,外科医生为贯彻TME原则常过多的将直肠系膜从肛提肌上分离下来,从而导致术后标本在距肛缘3~5 cm处形成狭窄的“外科腰”,而传统截石位下,APE的会阴部操作视线不清,空间狭小,常常采用钝性分离的方法,操作不精细。因而,外科腰处成为APE手术穿孔和环周切缘(circumferential resection margin,CRM)阳性率的高发区[12]。外国学者通过对Dutch TME trial中的846例AR手术标本和373例APE手术标本分析发现,AR和APE的穿孔率分别为2.5%和13.7%,而CRM(+)率分别为10.7%和30.4%,由此,APE手术较高的穿孔率与切缘阳性率为其安全性埋下隐患[13]。
近年来,多个欧洲国家针对直肠癌的手术治疗进行了临床试验,证实同样按照TME原则进行的AR和APE手术,后者的肿瘤复发率和病人生存率均劣于前者,APE手术穿孔率和切缘阳性比例明显高于AR[11,13-17],且穿孔与切缘阳性与不良预后直接相关,是不良预后的独立危险因素,而APE术式本身也成为低位直肠癌复发的的危险因素[18-19](表1)。
二、ELAPE术的提出与争议
针对上述问题,2007年,瑞典外科医生Holm提出了一种改良的APE术式,即肛提肌外腹会阴联合直肠切除术(extralevator abdominoperinealexcision,ELAPE)。该方法的腹部操作未将直肠系膜从肛提肌上分离下来,而是将病人翻转至折刀位,通过会阴途径完整切除包绕直肠系膜的肛提肌,将腹会阴手术的汇合平面上升至肛提肌起点处[20]。该方法切除的手术标本由于有肛提肌包绕而成柱状,可避免外科腰的形成,从而在理论上降低术中穿孔和切缘阳性率。

表1 APE和AR的肿瘤学效果对比表(%)
从病理解剖角度看,早期对Dutch TME临床试验手术标本研究发现,约1/3的手术APE手术标本切缘位于固有肌层以内,甚至直接穿孔进入肠腔。而ELAPE增加了扩大切除标本的横截面,进而增加了手术切缘距离直肠固有肌层的距离,保证了切缘肿瘤细胞阴性[13]。有趣的是,ELAPE的会阴部操作与最早Miles术式的会阴操作有类似之处,即都要求切除全部的肛提肌,只是ELAPE的会阴部操作只需沿肛门外括约肌和肛提肌上行,无需切除过多的坐骨直肠窝间的脂肪组织。
Holm进一步提出,传统APE预后不良的原因在于会阴部操作未能标准化,并以ELAPE为基础提出了经括约肌间APE(intersphincteric APE)和坐骨肛管间APE(ischio-rectal APE)。前者适用于外括约肌无明显受累,术后预计肛门功能不佳,低位吻合口瘘发生风险较大的病人;后者则适用于肿瘤累及坐骨直肠窝脂肪组织的病人。而ELAPE则广泛适用于T2~T4期低位直肠癌,包括LAR和APE难以获得阴性切缘者[12]。
ELAPE自创立之日起就饱受争议,主要围绕在其是否有确切肿瘤学优势以及扩大切除带来的创伤上。诚然,对一项新的手术方式的最终评价有待于严格设计的前瞻性随机对照临床试验,但该等级证据的获得仍需时日。对于ELAPE相对APE的短期和长期疗效问题,既往的小规模回顾性研究结果由于存在病人入组偏倚,评价指标定义不清等问题结论各不相同,研究间异质性较大[11,13,20-26]。而在最近一年发表的两项分别来自瑞典和丹麦的大规模前瞻性临床研究和一项来自西班牙的大规模病例对照研究[27-29](表2)的结果则表明:ELAPE相对APE在穿孔率,切缘阳性率和生存复发方面无差别甚至劣于APE。但分析上述研究数据发现,不同研究单位引起的偏倚较大,如APE的穿孔率从4%~11%不等,而切缘阳性率则从7%~28%不等,ELAPE的穿孔率则在2%~7.7%,切缘阳性率在13.6%~29%间不等;亦即从数据看来,相比手术方式的不同,手术单位的不同成为了手术结果的最大影响因素。Holm在2014年初的一篇笔谈中认为,针对APE和ELAPE的研究,应明确两种手术的具体操作方法,而不能仅进行粗略的分类。有趣的是,早在2011年,梅奥团队回顾分析本单位所行的655例直肠癌手术后发现,APE与AR在复发和5年DFS上无显著差别,并认为规范操作的APE疗效与AR类似[30]。由此可见,低位直肠癌手术,包括腹部和会阴部手术操作的规范化对于手术效果,病人预后和相关临床试验的证据强度有较大影响,成为操纵临床实验数据的“看不见的手”。
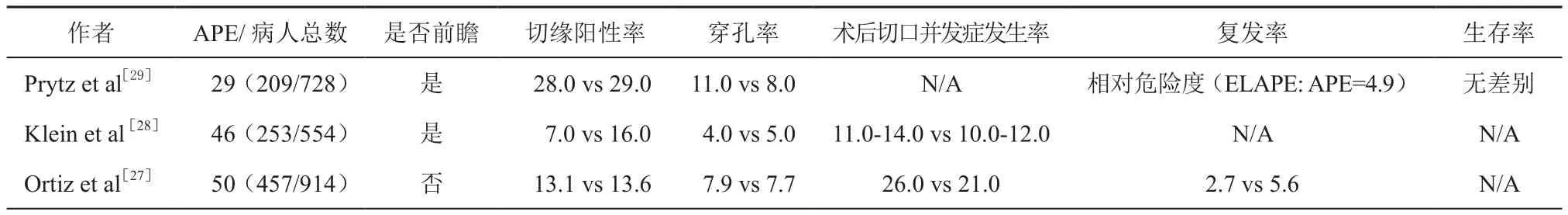
表2 最新APE与ELAPE手术短期与长期效果比较表(%)
除肿瘤学意义的争议外,ELAPE扩大切除也被认为会损伤盆壁神经,不必要的切除了过多的坐骨直肠窝脂肪组织,从而加重盆底关闭困难并引发术后一些特有并发症,如盆底疝等[31]。但近年几项针对ELAPE术后短期效果的临床试验结论不一,有试验结果表明ELAPE与APE在术后并发症,包括脓肿、瘘、破裂等方面的发生率与APE并无统计学差异[20-24,27-29]。实际上,与前述情况类似,不同手术单位的技术水平,规范化程度,盆底修补的方法等都会造成并发症发生率的差异;现在评定ELAPE的功与过还为时尚早。
与手术切除范围变化同步进行的是切除方式的变化。尤其是以腹腔镜为代表的微创外科技术,其在肿瘤学上与开腹手术的等效性和术后短期疗效的优越性已得到国际大规模临床实验的证实[32-35]。在短期效果上,腹腔镜结直肠手术疼痛轻,切口小,愈合快,恢复快的优势已得到公认。在长期疗效上,国际CLASSIC和COLOR临床试验为腹腔镜直肠癌根治术的肿瘤学安全性提供了循证医学的I级证据(表3)。在技术上,腹腔镜所需操作空间小,手术视野放大,在低位直肠癌根治术中操作更加灵活,也更有利于盆腔血管和自主神经的保护。
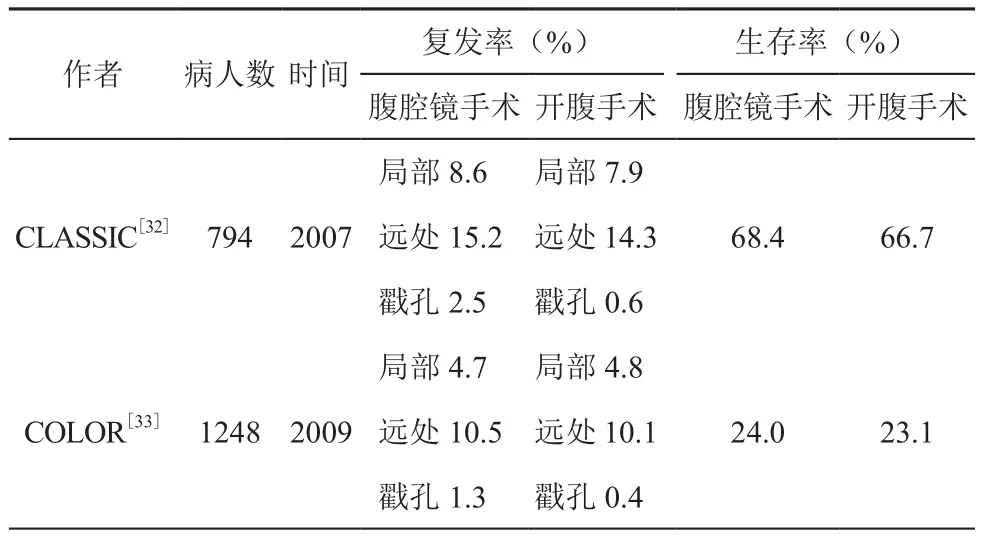
表3 腹腔镜与开腹直肠癌远期疗效RCT研究比较表(I级证据)
三、腹腔镜主导下个体化肛提肌切除(LDAPR)的提出
我们看到,低位直肠癌根治术的发展是在对解剖认识的深入和新技术发展的驱动下,在肿瘤安全性和创伤最小化之间寻找平衡的过程。由于对直肠癌转移方向和筋膜解剖的研究,低位直肠癌手术从Miles术范围缩小到传统APE术,再至TME原则下的APE术,并通过腹腔镜达到更为微创精细的手术效果。而手术范围的一再缩小引发的肿瘤学安全原则的担忧又促使了ELAPE等试图重新扩大切除范围而保证安全的术式的诞生,而ELAPE在发展之路上又饱受扩大切除的并发症所困扰。因此,如何既保证安全,又减少创伤,成为目前低位直肠癌手术的关键问题。为此,我们提出了腹腔镜主导下个体化肛提肌切除的概念。(laparoscopic-dominant abdominoperineal resection with personalized levator ani resection,LDAPR)。
近年,美国的Marecik团队和我国的池畔团队发表论文,分别利用手术机器人和腹腔镜行经盆腔途径的ELAPE[36-37]。该方法可在腹部操作中经盆腔切断肛提肌并继续向下锐性分离,将腹会阴手术交汇平面降至坐骨直肠窝脂肪。该方法既可以实现腹腔镜直视下的个体化肛提肌切除,避免外科腰的形成;又可简化会阴部操作,无需变换体位,缩短手术时间;同时,在直肠前方,用腹腔镜操作代替会阴部操作,有利于保护精囊腺下方以及Deconvilliers筋膜处自主神经以及前列腺两侧的血管神经束,而会阴部操作的简化与切除范围的缩小则有利于盆侧壁血管神经的保护[38-40]。
我们认为,这种经盆腔途径的ELAPE方法完全可以推广至传统的APE。其腹腔镜主导的手术模式的核心在于精细的微创操作和个体化水平的完整切除,通过合理的扩大切除范围保证肿瘤学的安全性。研究显示:ELAPE更适用于T4期肿瘤侵犯外括约肌和肛提肌者,特别是位于两侧和后壁的肿瘤。现有证据表明:不加选择的应用ELAPE不能改善整体预后,其负面结果,如神经损伤,盆底疝反被凸显。早期肿瘤应用ELAPE“得不偿失”,而APE又有缺陷。可否利用ELAPE的肿瘤学原理,改良APE,以期在肿瘤学安全性和手术创伤性中取得平衡?经盆腔途径在腹腔镜直视下个体化切除肛提肌(LCAPR),将汇合平面降至坐骨直肠窝脂肪,术中无需变换体位。这样,将APE的切除范围合理扩大,腹腔镜直视下个体化切除肛提肌,既保证足够切缘,避免穿孔,又保留足够肛提肌用以盆底重建;腹腔镜直视下精细操作,可确切保护直肠前壁和盆腔侧壁的血管和神经,降低腹盆会师平面;简化盆部操作,无需变化体位,缩短手术时间。如肿瘤位于肛提肌裂孔水平及以上:患侧切除足够肛提肌,健侧可沿holy plane多分离,保留更多的肛提肌用于盆底重建。用于T3或T2期肿瘤分化程度差,预计保肛手术肛门功能差者;如肿瘤位于肛提肌裂孔以下:两侧均无需过多切除肛提肌,仅沿两侧耻骨直肠肌切除肛提肌,保留更多的提肛肌用于盆底重建。
综上,随着对直肠前侧间隙与血管神经束解剖研究的不断深入及高清腹腔镜下直肠解剖技术的更加精准,腹腔镜下直肠癌根治术对盆自主神经保护已经非常确切。如何进一步简化经会阴途径的操作达到提肛肌的精准切除是亟待解决的重要问题。因此,LCAPR不仅可以精准保护盆自主神经,而且可以简化经会阴途径的提肛肌切除操作,有望成为一种微创时代腹会阴联合切除的新手术方式。
[ 1 ] Miles WE. A method of performing abdomino-perineal excision for carcinoma of the rectum and of the terminal portion of the pelvic colon (1908). CA: a cancer journal for clinicians, 1971, 21(6):361-364.
[ 2 ] Collins DC. End-results of the Milesʹ combined abdominoperineal resection versus the segmental anterior resection. A 25-year postoperative follow-up in 301 patients. American journal of proctology, 1963, 14: 258-261.
[ 3 ] Fick TE, Baeten CG, von Meyenfeldt MF, et al. Recurrence and survival after abdominoperineal and low anterior resection for rectal cancer, without adjunctive therapy. European journal of surgical oncology: the journal of the European Society of Surgical Oncology and the British Association of Surgical Oncology, 1990, 16(2):105-108.
[ 4 ] Groves RA, Harrison RC. Carcinoma of the rectum and lower sigmoid colon:abdominoperineal or anterior resection? Canadian journal of surgery Journal canadien de chirurgie, 1962, 5: 393-403.
[ 5 ] Slanetz CA, Herter FP, Grinnell RS. Anterior resection versus abdominoperineal resection for cancer of the rectum and rectosigmoid. An analysis of 524 cases. American journal of surgery, 1972, 123(1):110-117.
[ 6 ] Vandertoll DJ, Beahrs OH. Carcinoma of rectum and low sigmoid;Evaluation of anterior resection of 1, 766 favorable lesions. Archives of surgery, 1965, 90: 793-798.
[ 7 ] Heald RJ, Husband EM, Ryall RD. The mesorectum in rectal cancer surgery--the clue to pelvic recurrence? The British journal of surgery, 1982, 69(10): 613-616.
[ 8 ] MacFarlane JK, Ryall RD, Heald RJ. Mesorectal excision for rectal cancer. Lancet, 1993, 341: 457-460.
[ 9 ] Wibe A, Moller B, Norstein J, et al. A national strategic change in treatment policy for rectal cancer-implementation of total mesorectal excision as routine treatment in Norway. A national audit. Diseases of the colon and rectum, 2002, 45(7): 857-866.
[ 10 ] Martling AL, Holm T, Rutqvist LE, et al. Effect of a surgical training programme on outcome of rectal cancer in the County of Stockholm. Stockholm Colorectal Cancer Study Group, Basingstoke Bowel Cancer Research Project. Lancet, 2000, 356(9224): 93-96.
[ 11 ] Wibe A, Syse A, Andersen E, et al. Oncological outcomes after total mesorectal excision for cure for cancer of the lower rectum: anterior vs. abdominoperineal resection. Diseases of the colon and rectum,2004, 47(1): 48-58.
[ 12 ] Holm T. Controversies in abdominoperineal excision. Surgical oncology clinics of North America, 2014, 23(1): 93-111.
[ 13 ] Nagtegaal ID, van de Velde CJ, Marijnen CA, et al. Low rectal cancer:a call for a change of approach in abdominoperineal resection. Journal of clinical oncology: official journal of the American Society of Clinical Oncology, 2005, 23(36): 9257-9264.
[ 14 ] Marr R, Birbeck K, Garvican J, et al. The modern abdominoperineal excision: the next challenge after total mesorectal excision. Annals of surgery, 2005, 242(1): 74-82.
[ 15 ] den Dulk M, Putter H, Collette L, et al. The abdominoperineal resection itself is associated with an adverse outcome: the European experience based on a pooled analysis of five European randomised clinical trials on rectal cancer. European journal of cancer (Oxford,England: 1990), 2009, 45(7): 1175-1183.
[ 16 ] Law WL, Chu KW. Abdominoperineal resection is associated with poor oncological outcome. The British journal of surgery, 2004,91(11): 1493-1499.
[ 17 ] Heald RJ, Smedh RK, Kald A, et al. Abdominoperineal excision of the rectum--an endangered operation. Norman Nigro Lectureship. Diseases of the colon and rectum, 1997, 40(7): 747-751.
[ 18 ] Eriksen MT, Wibe A, Syse A, et al. Inadvertent perforation during rectal cancer resection in Norway. The British journal of surgery,2004, 91(2): 210-216.
[ 19 ] den Dulk M, Marijnen CA, Putter H, et al. Risk factors for adverse outcome in patients with rectal cancer treated with an abdominoperineal resection in the total mesorectal excision trial. Annals of surgery, 2007, 246(1): 83-90.
[ 20 ] Holm T, Ljung A, Haggmark T, et al. Extended abdominoperineal resection with gluteus maximus flap reconstruction of the pelvic foor for rectal cancer. The British journal of surgery, 2007, 94(2):232-238.
[ 21 ] West NP, Anderin C, Smith KJ, et al. Multicentre experience with extralevator abdominoperineal excision for low rectal cancer. The British journal of surgery, 2010, 97(4): 588-599.
[ 22 ] Bebenek M. Abdominosacral amputation of the rectum for low rectal cancers: ten years of experience. Annals of surgical oncology, 2009,16(8): 2211-2217.
[ 23 ] Anderin C, Martling A, Hellborg H, et al. A population-based study on outcome in relation to the type of resection in low rectal cancer. Diseases of the colon and rectum, 2010, 53(5): 753-760.
[ 24 ] Messenger DE, Cohen Z, Kirsch R, et al. Favorable pathologic and long-term outcomes from the conventional approach to abdominoperineal resection. Diseases of the colon and rectum, 2011,54(7): 793-802.
[ 25 ] Bulow S, Christensen IJ, Iversen LH, et al. Intra-operative perforation is an important predictor of local recurrence and impaired survival after abdominoperineal resection for rectal cancer. Colorectal disease:the official journal of the Association of Coloproctology of Great Britain and Ireland, 2011, 13(11):1256-1264.
[ 26 ] Krishna A, Rickard MJ, Keshava A, et al. A comparison of published rates of resection margin involvement and intra-operative perforation between standard and ′cylindrical′ abdominoperineal excision for low rectal cancer. Colorectal disease:the official journal of the Association of Coloproctology of Great Britain and Ireland, 2013,15(1): 57-65.
[ 27 ] Ortiz H, Ciga MA, Armendariz P, et al. Multicentre propensity score-matched analysis of conventional versus extendedabdominoperineal excision for low rectal cancer. The British journal of surgery, 2014, 101(7): 874-882.
[ 28 ] Klein M, Fischer A, Rosenberg J, et al. Extralevatory abdominoperineal excision (ELAPE) does not result in reduced rate of tumor perforation or rate of positive circumferential resection margin: a nationwide database study. Annals of surgery, 2015, 261:933-938.
[ 29 ] Prytz M, Angenete E, Bock D, et al. Extralevator abdominoperineal excision for low rectal cancer-extensive surgery to be used with discretion based on 3-year local recurrence results: a registry-based,observational national cohort study. Annals of surgery, 2015.
[ 30 ] Mathis KL, Larson DW, Dozois EJ, et al. Outcomes following surgery without radiotherapy for rectal cancer. The British journal of surgery, 2012, 99: 137-143.
[ 31 ] Rosenberg J, Fischer A, Haglind E. Current controversies in colorectal surgery: the way to resolve uncertainty and move forward. Colorectal disease: the official journal of the Association of Coloproctology of Great Britain and Ireland, 2012, 14(3): 266-269.
[ 32 ] Clinical Outcomes of Surgical Therapy Study Group. A comparison of laparoscopically assisted and open colectomy for colon cancer. The New England journal of medicine, 2004, 350(20): 2050-2059.
[ 33 ] Jayne DG, Guillou PJ, Thorpe H, et al. Randomized trial of laparoscopic-assisted resection of colorectal carcinoma: 3-year results of the UK MRC CLASICC Trial Group. Journal of clinical oncology: official journal of the American Society of Clinical Oncology, 2007, 25(21): 3061-3068.
[ 34 ] Lacy AM, Delgado S, Castells A, et al. The long-term results of a randomized clinical trial of laparoscopy-assisted versus open surgery for colon cancer. Annals of surgery, 2008, 248(1): 1-7.
[ 35 ] Buunen M, Veldkamp R, Hop WC, et al. Survival after laparoscopic surgery versus open surgery for colon cancer: long-term outcome of a randomised clinical trial. The Lancet Oncology, 2009, 10(1):44-52.
[ 36 ] Marecik SJ, Zawadzki M, Desouza AL, et al. Robotic cylindrical abdominoperineal resection with transabdominal levator transection. Diseases of the colon and rectum, 2011, 54(10): 1320-1325.
[ 37 ] Chi P, Chen ZF, Lin HM, et al. Laparoscopic extralevator abdominoperineal resection for rectal carcinoma with transabdominal levator transection. Annals of surgical oncology, 2013, 20(5):1560-1566.
[ 38 ] Stelzner S, Holm T, Moran BJ, et al. Deep pelvic anatomy revisited for a description of crucial steps in extralevator abdominoperineal excision for rectal cancer. Diseases of the colon and rectum, 2011,54(8): 947-957.
[ 39 ] Acar HI, Kuzu MA. Perineal and pelvic anatomy of extralevator abdominoperineal excision for rectal cancer:cadaveric dissection. Diseases of the colon and rectum, 2011, 54(9): 1179-1183.
[ 40 ] Lange MM, van de Velde CJ. Urinary and sexual dysfunction after rectal cancer treatment. Nature reviews Urology, 2011, 8(1): 51-57.
(本文编辑:杨明)
冯波, 卢矫阳, 郑民华. 腹腔镜主导下个体化肛提肌切除的APE术[J/CD].中华结直肠疾病电子杂志, 2015, 4(6):607-612.
Laparoscopic-cotrolled abdominaoperineal excision with individualized levator muscle transection
Feng Bo, Lu Jiaoyang, Zheng Minhua.Depatment of General Surgery, Ruijin Hospital, Shanghai Jiao Tong University School of Medicine, Shanghai Minimally Invasive Surgery Center, Shanghai 200025, China
Corresponding author: Zheng Minhua, Email: zmhtiger@yeah.net
In the field of surgical treatment for low rectal cancer, the traditional abdominoperineal excision (APE) do not benefit much from the total mesorectal excision (TME) prinple, but is trapped by theso-called ʺsurgical waistʺ and associated oncological inferiorities. The safety of a more radical procedure,the extralevator abdominoperineal resection (ELAPR) is still under debate. Owing to the advancement of laparoscopic techniques, we developed a laparoscopy-cotrolled APE (LCAPE) procedure for stage I-III patients. During the procedure, a controlled incision of levators into the ischiorectal fat was performed transabdominally under direct vision; the meeting plane is therefore lowered and the perineal dissection simplified without changing body position. This laparoscopic guided technique has innate advantages in neurovascular preservation, and offers individualized transection of levator muscles, minimizes the risk of wound complications and prevents surgical waist to ensure oncological safety.
Laparoscopes; Rectal neoplasms; Surgical procedures, operative
10.3877/cma.j.issn.2095-3224.2015.06.07
2011上海市科委重点项目(11411950700);国家高技术研究发展计划(863项目)(2012AA021103);2012上海市卫生局重点项目(20130423);2013上海交通大学晨星计划B类;2013上海交通大学医工交叉面上项目(YG2013MS26);2013上海市卫生系统先进适宜技术推广项目(2013SY010)
200025 上海交通大学医学院附属瑞金医院普外科 上海市微创外科临床医学中心
郑民华,Email:zmhtiger@yeah.net
(2015-10-15)
