早期结扎双侧子宫动脉上行支在植入型凶险型前置胎盘中的作用
2015-08-01姚小丽
姚小丽
早期结扎双侧子宫动脉上行支在植入型凶险型前置胎盘中的作用
姚小丽
目的 探讨早期结扎双侧子宫动脉上行支在植入型凶险型前置胎盘(PPP)中的应用效果。方法 对60例PPP患者的临床资料进行回顾性分析,根据随机数字表分组,在胎儿娩出后,观察组(n=30)先扎双侧子宫动脉上行支,后处理胎盘;对照组(n=30)先处理胎盘,再根据实际情况,行双侧子宫动脉上行支结扎。另选择同期就诊的50例非植入型PPP患者进行对照研究。结果 孕妇高龄(≥35岁)、流产次数≥2次及剖宫产2次,均是凶险型前置胎盘(PPP)并发胎盘植入的危险因素。组内比较:较之治疗前,2组治疗后血红蛋白(Hb)值均明显降低,差异有统计学意义(P<0.05)。结论 对于PPP患者,早期结扎子宫动脉上行支,可缩短手术时间,减少术中、术后出血量,降低子宫切除率,值得临床研究应用。
凶险型前置胎盘;植入型;早期结扎双侧子宫动脉上行支
凶险型前置胎盘(pernicious placenta previa,PPP)是指既往有剖宫产史,当次妊娠为前置胎盘(placenta previa,PP),且胎盘附着在原子宫瘢痕部位的情况,常伴有胎盘植入(植入型),容易诱发严重产科并发症(如大出血),甚至可危及母婴生命[1]。国内外统计数据显示,近年来,随着剖宫产率上升和剖宫产次数增加,PP尤其是PPP的发生率明显升高,与既往孕产史密切相关[2-3]。本文探讨在植入型PPP剖宫产术中行早期双侧子宫动脉上行支结扎术的临床应用效果,现报道如下。
1 资料与方法
1.1 一般资料 选择2011年1月~2012年12月在广东省韶关市人民医院就诊的60例植入型凶险型前置胎盘(PPP)患者为研究对象,术前联合彩色多普勒超声、磁共振成像、血清甲胎蛋白检测等诊断,且经术中所见及术后病理证实,均符合《妇产科学》中的相关诊断标准[4],且签署知情同意书。年龄27~40岁,平均(33.1±4.4)岁;孕次2~6次,平均(4.4±1.3)次;产次1~3次,平均(2.1±0.3)次;孕期198~266d,平均(250.3±22.3)d。根据随机数字表分组,在剖宫产术中,观察组30例于胎儿娩出后即结扎双侧子宫动脉上行支,后处理胎盘;对照组30例于胎儿娩出后即处理胎盘,再根据实际情况,行双侧子宫动脉上行支结扎。另外,选择同期就诊的50例非植入型PPP患者进行对照研究。
1.2 方法 (1)子宫切口设计:根据术前彩色多普勒超声确定子宫前壁胎盘的边缘走向及其与宫颈内口的距离,明确后在胎盘边缘上方2cm处腹壁标记对应弧线,即为子宫切口大致部位。(2)腹壁切口选择:综合考虑前次剖宫产情况,明确本次腹壁切口,若术前测得胎盘边缘弧线在低位,可考虑将前次手术切口作为此次切口;反之,重新择定腹壁纵切口。进腹后,根据术前腹壁确定的位置选择子宫切口的切入点,进入宫腔后,沿胎盘边缘剪开子宫壁至可顺利取出胎儿。(3)后续处理方法:娩出胎儿后,先注射40U缩宫素(商品名大得利,甘肃大得利制药有限公司,国药准字H62020713)和500μg卡前列素氨丁三醇(商品名:欣母沛,PharmaciaUpjohn Company,批准文号H20070251),以加强宫缩。观察组,先行双侧子宫动脉上行支结扎,方法为:钳夹子宫切口残端(双侧),将膀胱反折腹膜推至子宫切口下2~3cm处,提拉子宫并牵拉至一侧,暴露阔韧带无血管区,再从后往前穿过子宫侧缘的动静脉丛最外侧阔韧带无血管区,注意避免输尿管损伤,出针打结;再按照常规方法处理胎盘,若胎盘不能自行剥离,选择人工徒手剥离,若剥离面有活动性出血,先予以“8”字缝扎,止血效果不佳者,再行宫腔填纱布,仍未有效止血者应考虑子宫切除。对照组,先按照常规方法处理胎盘,剥离面若有活动性出血,先予以“8”字缝扎,止血效果不佳者,再行宫腔填纱布,仍未有效止血者可结扎双侧子宫动脉上行支,上述方法均无效后,应考虑子宫切除。
1.3 观察指标 建立专门档案,记录患者的组号、病案号、年龄、孕产史(术前)、胎盘植入类型、面积、出血量、输血量、结扎双侧子宫动脉上行支与否、子宫切除与否、手术时间(术中)、产后24h总出血量(术后)等一般情况。
1.4 统计学方法 采用SPSS19.0统计软件进行数据处理,计数资料以“n”或“%”表示,组间比较采用χ2检验;计量资料以“±s”表示,组间比较采用t检验。按α=0.05的检验水准,以P<0.05为差异有统计学意义。
2 结果
2.1 临床资料 2组植入型凶险型前置胎盘(PPP)患者在年龄、孕次、产次、孕期及胎盘植入情况等临床资料方面差异无统计学意义,具有可比性。见表1。孕妇高龄(≥35岁)、流产次数≥2次及剖宫产2次,均是凶险型前置胎盘(PP)并发胎盘植入的危险因素。见表1、表2。
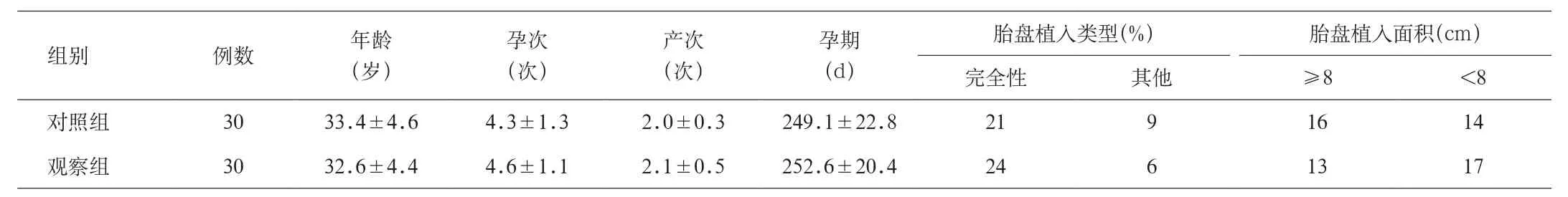
表1 2组临床资料比较(x±s)
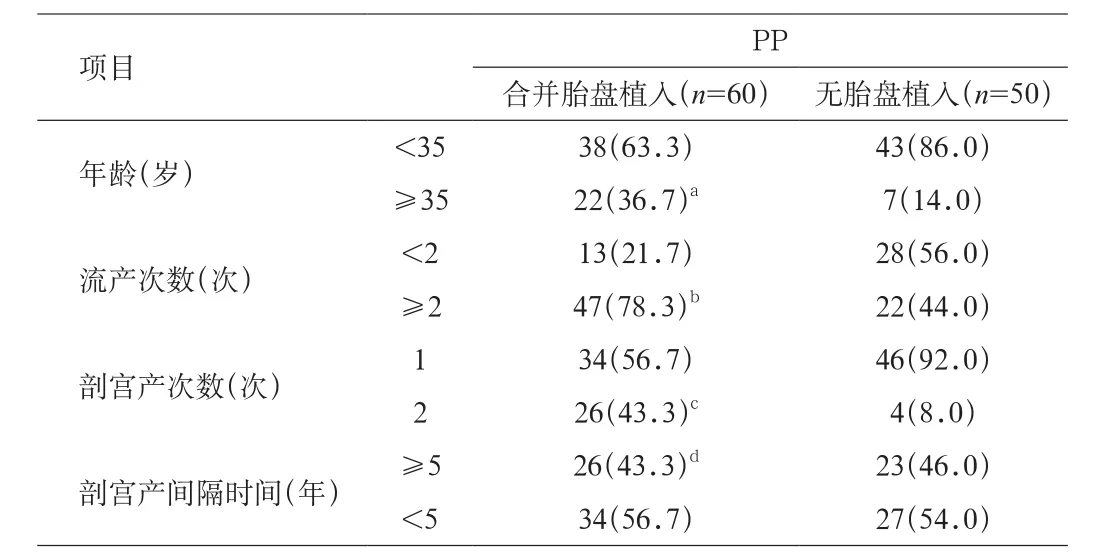
表2 凶险型前置胎盘(PP)合并胎盘植入与既往孕产史的关系[n(%)]
2.2 出血量 组内比较:较之治疗前,2组治疗后血红蛋白(Hb)值均明显降低,差异有统计学意义(P<0.05)。组间比较:2组术前Hb值差异无统计学意义,术后Hb值、术中出血量及产后24h总出血量,差异均有统计学意义(P<0.05)。
3 讨论
剖宫产术后,创伤性内膜缺陷,原发性蜕膜发育不全、萎缩等,使得底蜕膜完全性或部分性缺乏,血供不足,为了获得足够营养,胎盘面积扩大至子宫下段、宫颈内口,而形成前置胎盘(PP);绒毛、胎盘侵入深度增加,可至肌层甚至浆膜层,而形成胎盘植入;PP时,胎盘附着于内膜较薄弱的子宫下段,使得绒毛更易侵入,也可形成胎盘植入[5]。植入型PPP是引发产后急性出血的重要原因,因此,如何改善此症,保障母婴预后值得产科临床深思。
3.1 PP产后出血发生原因 因PP附着于子宫下段,尤其是中央性PPP完全覆盖于子宫内口及下段,此处肌层薄弱且收缩力差,既不能够使附着于此的胎盘完全剥离,又不会有效收缩以压迫血窦止血,若伴有胎盘植入,徒手剥离多有剥离面裂伤,故而常常并发量多且难以控制的产后出血。
3.2 子宫血液供应特点及其动脉结扎的止血原理 子宫动脉源于髂内动脉前干分支,沿阔韧带基底部、子宫旁组织达子宫外侧,在距宫颈内口平面2cm处跨输尿管再达子宫侧缘,此后分成上、下两支[6-7]。妊娠期间,随着子宫下段形成,子宫动脉在子宫下段中、下约1/3交界处形成上、下两分支,其中上行支沿子宫侧壁上行(粗),主要供应子宫及宫底血液循环,且与卵巢动脉卵巢分支及输卵管动脉支吻合;下行支(细),以支持子宫下段、宫颈、阴道上1/3血液循环为主。
凶险型前置胎盘(PPP)合并胎盘植入的临床处理较为棘手,在其剖宫产术中胎儿娩出后早期结扎双侧子宫动脉上行支,可明显减少术中、术后出血量,缩短手术时间,降低子宫切除率,值得临床研究推广[8]。但围术期配合也很重要,应先做好孕妇产前诊断及评估,对术前准备、手术方式选择有一定指导作用;备好充足血源,加强生命体征监测;准确选择子宫切口,保证胎儿安全娩出后再处理胎盘,使得手术有序进行;胎儿娩出后,立即注射缩宫素、卡前列素氨丁三醇,以促进宫缩;剥离胎盘时,若合并胎盘植入,应根据植入情况选择相应方法行预处理;胎盘剥离面若有活动性出血,应按照常规方法处理,对于出血不止或胎盘植入面积大者,应果断切除子宫,切忌为保留生育能力而危及产妇生命。
[1] 梁旭霞,邬化,张春,等.凶险型前置胎盘对孕产妇的危害性研究[J].现代生物医学进展,2012,12(36):7096-7099.
[2] Sivan E,Spira M,Achiron R,et al.Prophylactic pelvic artery catheterization and embolization in women with placenta accreta:can it prevent cesarean hysterectomy?[J].American Journal of Perinatolo gy,2010,27(6):455-461.
[3] 李晴.凶险型前置胎盘发病机制及诊断治疗的研究进展[J].福建医药杂志,2013,35(2):154-156.
[4] 乐杰.妇产科学[M].7版.北京:人民卫生出版社,2008:116-118.
[5] 黄莺,孙海燕,隋霜.凶险型前置胎盘并发胎盘植入的临床分析[J].中国妇幼健康研究,2012,23(5):603-605.
[6] Rosenberg T,Pariente G,Sergienko R.Critical analysis of risk factors and outcome of placenta previa[J].Arch Gynecol Obstet,2011,284(1):47-51.
[7] 李悦,李智泉,曹宇,等.结扎子宫动脉上行支防治前置胎盘剖宫产大出血的意义[J].吉林医学,2010,31(10):1319-1320.
[8] 卢春冬,林安平,常青.子宫动脉预阻断等措施减少前置胎盘术中出血96例临床分析[J].重庆医学,2009,38(17):2221-2222.
10.3969/j.issn.1009-4393.2015.11.047
广东 512000 广东省韶关市人民医院(姚小丽)
