芬太尼联合布托菲诺超前镇痛在胃肠手术中的应用
2015-07-12冯国良尹小勇郭小亮李学伦欧阳玉琼广东省佛山市顺德区均安医院麻醉科广东佛山528329
冯国良 尹小勇 郭小亮 李学伦 欧阳玉琼广东省佛山市顺德区均安医院麻醉科,广东佛山 528329
芬太尼联合布托菲诺超前镇痛在胃肠手术中的应用
冯国良 尹小勇 郭小亮 李学伦 欧阳玉琼
广东省佛山市顺德区均安医院麻醉科,广东佛山 528329
[摘要]目的 探讨芬太尼联合布托菲诺超前镇痛在胃肠手术中的应用效果。 方法 选择佛山市顺德区均安医院2009年8月~2013年8月行胃肠开腹手术的患者120例,随机分为A、B、C、D四组,每组30例,常规麻醉诱导、维持,各组分别在术毕前30min给药进行超前镇痛,A组给予芬太尼0.2mg,B组给予布托菲诺5mg,C组给予芬太尼0.1mg+布托菲诺2mg,D组给予相等容积的生理盐水。观察并记录患者苏醒与拔管时间,Ramsay评分法行术毕清醒评估,采用VAS评分评价患者术后镇痛效果,记录患者术后6、12及24h生命体征,比较各组患者术后不良反应的发生情况。 结果 与D组比较,B组患者苏醒时间(27.4±5.2)min与拔管时间(31.3±5.8) min均明显延长;A、B、C组患者拔管时及拔管后10min Ramsay评分均明显高于D组,B组患者出PACU时Ramsay评分高于D组;A、B、C三组患者各时点VAS评分均低于D组,术后6h MAP、HR均低于D组,术后12h MAP低于D组,A组患者术后6h SpO2明显低于其余各组;A组有4例患者发生恶心呕吐,4例患者发生呼吸抑制,6例患者发生皮肤瘙痒,B组有4例患者发生头晕,6例患者发生嗜睡,明显高于其余各组,差异有统计学意义(P<0.05)。 结论 芬太尼与布托菲诺联合超前镇痛用于胃肠开腹手术患者,能够提供完善的术后镇痛效果,不延长苏醒及拔管时间,降低因单一镇痛药物使用所导致的围术期并发症的发生率,为该类患者术后镇痛方式的选择提供新的依据。
[关键词]芬太尼;布托菲诺;超前镇痛;术后镇痛
术后疼痛不仅给患者造成身心的痛苦,而且不同程度地影响机体呼吸、循环、凝血、内分泌及免疫等各个系统的功能,增加术后并发症的发生。大量的研究证实,多模式镇痛是一种术后镇痛的合理而有效的方法[1-2],从理论上讲,这种模式是通过联合应用减弱中枢神经系统(CNS)疼痛信号传导的阿片类药,以及主要作用于外周神经以抑制疼痛信号的触发为目的的非甾体类抗炎药(NSAIDs)而实现的[3]。然而,由于术后疼痛强烈,而NSAIDs镇痛作用较弱、与阿片类药物协同作用不强,同时其不良反应较多,临床应用颇为受限。芬太尼是μ阿片受体类激动药,在临床开腹手术的术后镇痛中应用广泛。近几年研究发现,芬太尼剂量偏大后容易导致皮肤瘙痒,恶心呕吐,更有呼吸抑制等严重并发症,影响了其单独作为术后静脉镇痛药物使用[4]。布托啡诺为吗啡喃的衍生物,混合型阿片类受体激动剂,主要激动K受体,部分激动δ受体而产生镇痛作用,对μ受体有弱的拮抗作用,具有镇痛效应强,持续时间久,较少引起呼吸抑制,胃肠道不良反应轻微和药物依赖性发生率低等优点[5]。但布托啡诺因其过度镇静、头晕,可产生长时间的催眠作用等副作用限制了临床的使用。有研究表明布托啡诺复合芬太尼较单纯使用两种药物用于术后PCIA时,联合用药在提供了稳定镇痛效果的同时,不良反应的发生率也较单独用药时降低[6]。因此,本研究拟采用超前镇痛的方法,探讨芬太尼联合布托菲诺超前镇痛在胃肠手术中的应用效果。
1 资料与方法
1.1一般资料
选择佛山市顺德区均安医院2009年8月~2013年8月拟择期行胃肠手术的患者120例,年龄35~65岁,体重45~70kg,ASAⅠ~Ⅱ级。患者各器官功能正常,通过医院伦理会审查及本人知情同意后进行本研究。将容易恶心呕吐、呼吸困难、痛感异常及脑血管疾病患者除外。将患者随机分为A、B、C、D四组,每组30例,A组为芬太尼组,B组为布托菲诺组,C组为芬太尼+布托菲诺组,D组为生理盐水空白对照组。A组年龄(54.6±7.4)岁,体重(68.8±7.2)kg,身高(165.3±9.4)cm;手术类型:直肠癌根治术10例,结肠癌根治术6例,胃癌根治术14例;手术时间(120.6±9.4)min。B组年龄(52.3±5.2)岁,体重(61.3±5.8)kg,身高(169.9±7.8)cm;手术类型:直肠癌根治术12例,结肠癌根治术8例,胃癌根治术10例;手术时间(127.5±7.3)min。C组年龄(57.9±6.6)岁,体重(65.8±7.5)kg,身高(160.7±8.2)cm;手术类型:直肠癌根治术14例,结肠癌根治术10例,胃癌根治术6例;手术时间(125.3±6.9)min。D组年龄(55.3±5.5)岁,体重(63.1±8.4)kg,身高(166.4±7.3)cm;手术类型:直肠癌根治术8例,结肠癌根治术12例,胃癌根治术10例;手术时间(120.4±7.1)min。四组患者的年龄、体重、身高、手术时间、手术种类等一般情况比较差异无统计学意义(P>0.05)。见表1~2。
1.2麻醉方法
术晨禁食、水,术前30min肌注安定注射液(天津金耀氨基酸有限公司,H12020957)10mg、阿托品注射液(江苏涟水制药有限公司,H32020166)0.5mg,入室后常规心电监护,建立外周静脉通道,面罩吸氧。麻醉诱导:咪唑安定(鲁南贝特制药有限公司,H20080681)0.04mg/kg+丙泊酚(四川国瑞药业有限责任公司,H20030115)1.5mg/kg+芬太尼(常州四药制药有限公司,H20057054)3ug/kg+顺阿曲库铵(江苏恒瑞医药股份有限公司,H20060869)0.5mg/kg。麻醉维持:使用丙泊酚4~6mg/(kg·h)+异氟烷(山东科源制药有限公司,H19990157)1%~2%+顺阿曲库铵0.5mg/(kg·h)。其中顺阿曲库铵和丙泊酚于手术结束前30min停用,异氟烷于手术结束前10min停用。在术毕前30min给药进行超前镇痛,A组给予芬太尼0.2mg,B组给予布托菲诺(江苏恒瑞医药股份有限公司,H20020454)5mg,C组给予芬太尼0.1mg+布托菲诺2mg,D组给予相等容积的生理盐水。术毕待自主呼吸恢复后拔除气管导管,送术后复苏室。
1.3观察指标
(1)观察并记录患者苏醒与拔管时间;(2)于拔管时、拔管后10min、出PACU时点采用Ramsay评分法[6]行术毕清醒评估,Ⅰ级为清醒,烦躁不安;Ⅱ级为清醒,安静合作;Ⅲ级为欲睡,仅对指令有反应;Ⅳ级为入睡,对呼唤反应敏捷;Ⅴ级为入睡,对呼唤反应迟钝;Ⅵ级为嗜睡,难以唤醒,进行相应分级定为1~6分;(3)于拔管时、拔管后10min、出PACU时、术后6h、术后12h及术后24h采用VAS评分评价患者术后镇痛效果[7],0分为无痛;≤3分有轻微的疼痛,可忍受为优良;4~6分患者有疼痛,并影响睡眠,为基本满意,7~10分为有强烈的疼痛,疼痛难忍,影响食欲及睡眠,为差;(4)记录患者术后6h、12h及24h生命体征;(5)比较各组患者术后不良反应的发生情况。
1.4统计学分析
2 结果
2.1四组苏醒、拔管时间比较
四组苏醒与拔管时间比较差异有统计学意义(P<0.05)。其中B组的患者苏醒时间及拔管时间均较其他组明显延长。见表1。
表1 四组苏醒与拔管时间比较(±s,min)

表1 四组苏醒与拔管时间比较(±s,min)
组别 n 苏醒时间 拔管时间A 30 12.6±7.4 14.9±7.2 B 30 27.4±5.2* 31.3±5.8*C 30 14.2±6.6 15.8±7.5 D 30 11.4±3.2 13.2±6.8 F 2.186 2.193 P <0.05 <0.05
2.2四组术后Ramsay评分比较
与D组比较,A、B、C组患者拔管时及拔管后10min Ramsay评分均明显高于D组(t拔管时=2.112,2.241,2.106;t拔管后10min=2.101,2.268,2.124;P<0.05);B组患者出PACU时Ramsay评分高于D组(t=2.064,P<0.05),且其各时点评分均高于A、C两组(t拔管时=2.094,2.102;t拔管后10min=2.163,2.145;t出PACU=2.073,2.102,P<0.05)。见表2。
表2 四组术后Ramsay评分比较(±s,分)
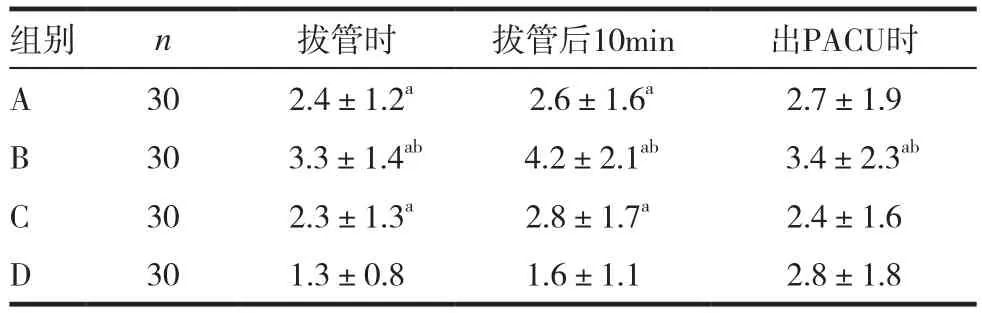
表2 四组术后Ramsay评分比较(±s,分)
注:与D组比较,aP<0.05,与A组比较,bP<0.05
组别 n 拔管时 拔管后10min 出PACU时A 30 2.4±1.2a 2.6±1.6a 2.7±1.9 B 30 3.3±1.4ab 4.2±2.1ab 3.4±2.3abC 30 2.3±1.3a 2.8±1.7a 2.4±1.6 D 30 1.3±0.8 1.6±1.1 2.8±1.8
2.3四组术后VAS评分比较
与D组比较,A、B、C三组患者各时点VAS评分均低于D组(拔管时tA-D=2.226,tB-D=2.195,tC-D=2.215;拔管后10min tA-D=2.211,tB-D=2.212,tC-D=2.224;出PACU时tA-D=2.185,tB-D=2.194,tC-D=2.195;术后6h:tA-D=2.143,tB-D=2.162,tC-D=2.153;术后12h:术后12h:tA-D=2.152,tB-D=2.165,tC-D=2.151;术后24h: tA-D=2.163,tB-D=2.174,tC-D=2.183;P<0.05),且A、B、C三组间各时点差异无统计学意义(P>0.05)。见表3。
表3 四组术后VAS评分比较(±s,分)
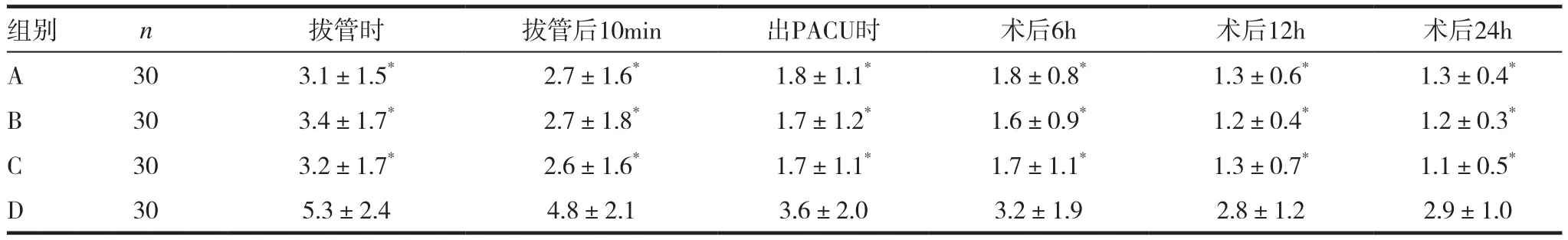
表3 四组术后VAS评分比较(±s,分)
注:与D组比较,*P<0.05
组别 n 拔管时 拔管后10min 出PACU时 术后6h 术后12h 术后24h A 30 3.1±1.5* 2.7±1.6* 1.8±1.1* 1.8±0.8* 1.3±0.6* 1.3±0.4*B 30 3.4±1.7* 2.7±1.8* 1.7±1.2* 1.6±0.9* 1.2±0.4* 1.2±0.3*C 30 3.2±1.7* 2.6±1.6* 1.7±1.1* 1.7±1.1* 1.3±0.7* 1.1±0.5*D 30 5.3±2.4 4.8±2.1 3.6±2.0 3.2±1.9 2.8±1.2 2.9±1.0
2.4四组术后生命体征比较
与D组比较,A、B、C三组患者术后6h MAP、HR均低于D组(tD-A=2.105,tD-B=2.008,tD-C=2.154,tA-B=2.023,tA-C=2.186,tB-C=2.115,P<0.05),术后12h MAP低于D组(t=2.117,t=2.093,t=3.158,P<0.05);A组患者术后6h SpO2明显低于其余各组(t=2.318,t=2.025,t=2.012,P<0.05)。见表4。
表4 四组术后生命体征比较(±s)

表4 四组术后生命体征比较(±s)
注:与D组比较,*P<0.05
组别 MAP(mm Hg) HR(bpm) SpO2(%)6h 12h 24h 6h 12h 24h 6h 12h 24h A 93.4±10.8* 95.7±8.6* 92.2±8.1 82.3±7.3* 84.0±6.1 78.3±7.8 91.6±6.4* 96.1±5.7 97.6±7.9 B 92.8±11.3* 93.4±7.3* 91.8±9.3 80.4±8.7* 82.4±7.3 79.1±4.2 96.3±9.8 97.8±8.3 98.3±5.3 C 92.4±9.6* 94.7±9.2* 90.6±10.1 83.1±7.1* 81.6±8.1 80.7±7.3 95.8±8.9 97.9±9.4 99.5±9.9 D 101.6±12.1 103.6±9.7 93.5±8.4 92.8±9.2 87.7±6.2 80.4±7.1 97.5±7.9 98.5±7.3 97.1±9.6
2.5四组术后不良反应发生情况比较
A组有4例患者发生恶心呕吐,4例患者发生呼吸抑制,6例患者发生皮肤瘙痒,均明显高于其余各组(恶心呕吐:x2A-B=3.816,x2A-C=4.068,x2A-D=3.816;呼吸抑制:x2=4.186,x2=4.186,x2=4.186;皮肤A-BA-CA-D瘙痒:x2=5.193,x2=3.861,x2=5.193;P<0.05;A-BA-CA-DB组有4例患者发生头晕,6例患者发生嗜睡,明显高于其余各组(头晕:x2=4.068,x2=3.816,x2B-AB-CB-D =4.068;嗜睡:x2=5.193,x2=3.861,x2=5.193;B-AB-CB-DP<0.05)。见表5。

表5 四组术后不良反应发生情况[n(%)]
3 讨论
手术疼痛可以分为两个阶段,初始阶段由手术创伤直接引起,而继发阶段是由创伤所释放的炎性介质和神经损伤产生异位冲动所引起[8]。手术创伤使脊髓传导伤害性刺激的感觉传递发生改变,使脊髓背角神经元兴奋性增强[9],即中枢敏感化,继而引起感觉范围扩大,疼痛过敏,持续时间延长。目前超前镇痛是预防中枢敏感化的有效方法,包括预先局部神经阻滞以防止伤害性冲动传入和使用麻醉性镇痛药降低中枢神经系统敏化两种途径。既往研究表明,阿片类镇痛药的超前镇痛应用,能够通过阻止诱发中枢神经兴奋的有害刺激或降低中枢神经兴奋性,进而缓解或消除组织损伤后导致的中枢神经敏感化,达到良好的镇痛效果[10]。有报道,与术中镇痛不良的患者相比,在围术期获得良好镇痛的患者其术后疼痛的程度明显下降,且这种优势能够持续至术后9.5周[11]。目前关于超前镇痛使用何种镇痛药物、使用何种剂量及使用时机,由于影响因素较多,争议较大。胃肠手术中因手术操作牵拉内脏可引起腹肌紧张、恶心、呕吐等反应,在影响手术操作的同时,也带来血流动力学改变及造成患者各种不适,良好的肌肉松弛为胃肠手术麻醉亟待解决的问题。
痛觉反射是由多种、多级神经元、神经递质参与,多种途径传导、多个阶段传导,并可导致疼痛中枢敏感化,处理不当会引起术后长期慢性疼痛,因此围术期良好的镇痛治疗至关重要[12]。交叉配伍使用芬太尼及布托啡诺两种药物结合超前镇痛理论进行多模式术后镇痛,更能增强镇痛效果,减少不良反应[13-15]。芬太尼为阿片受体激动剂,为强效麻醉性镇痛药,药理作用类似于吗啡。动物实验显示,芬太尼镇痛效果持续时间为吗啡的80倍,镇痛作用迅速,静脉注射后1min起效,4min达高峰,镇痛效果可维持30min。布托啡诺为阿片受体部分激动剂,可通过激动K1受体,发挥阻断作用,镇痛效果为吗啡的3.5~7倍,可用于缓解中度、重度疼痛。
本研究以胃肠开腹手术为研究对象,因开腹手术术程较长,创伤较大,对术后镇痛的选择要求更高。在本研究中,B组患者苏醒时间(27.4±5.2)min与拔管时间(31.3±5.8)min均较对照组D组明显延长(P<0.05),A、C两组与D组差异无统计学意义。提示A、C、D三组麻醉后苏醒效果优于B组。B组术后各时点的Ramsay镇静评分均明显高于其余各组,头晕及嗜睡的发生率也明显增高,证明大剂量布托菲诺的使用,因其过度镇静、催眠等副作用,会增加患着的苏醒时间与拔管时间。而单纯用芬太尼超前镇痛的A组患者虽然能够达到满意的术后镇痛要求,但其术后6h血氧饱和度明显低于其余各组,患者出现恶心呕吐、呼吸抑制及皮肤瘙痒等围术期并发症的发生率明显升高。通过芬太尼与布托菲诺的联合运用,由于降低了单一药物的用量,在达到足够术后镇痛效果的同时,有效避免了清醒、拔管时间的延长,降低了可能的围术期并发症的发生率,能够成为胃肠开腹手术的有效术后镇痛方法。
综上所述,通过芬太尼与布托菲诺联合超前镇痛用于胃肠开腹手术患者,能够提供完善的术后镇痛效果,不延长苏醒及拔管时间,降低因单一镇痛药物使用所导致的围术期并发症的发生率,为该类患者术后镇痛方式的选择提供新的依据。
[参考文献]
[1] Aydogan MS,Bıçakcıoğlu M,Sayan H,et al.Effects of two different techniques of postoperative analgesia management in liver transplant donors: a prospective,randomized,double-blind study[J].Transplant Proc,2015,47(4):1204-1206.
[2] Guillén Morales C.Emphysematous gastritis associated to portal venous gas:Medical management to an infrequent acute abdominal pain[J].Rev Esp Enferm Dig,2015,6 (3):107.
[3] Madabushi R,Tewari S,Gautam SK,et al.Serratus anterior plane block: a new analgesic technique for post-thoracotomy pain[J].Pain Physician,2015,18(3):E421-424.
[4] 高峰,杨辉,曹菲,等.不同药物治疗全麻患者苏醒期躁动的疗效比较[J].临床麻醉学杂志,2011,27(2):109-111.
[5] 陈磊.布托啡诺与芬太尼应用于无痛人工流产的临床效果比较[J].中国医药指南,2014,(24):128-129.
[6] 王晓萍,骆翠媚,廖华.Ramsay镇静评分法在ICU血液净化患者中的应用评价[J].中国医药科学,2015,5 (11):93-95.
[7] 常小荣,陈选,严洁,等.针刺少阳经特定穴对偏头痛患者远期VAS计分和头痛强度及MSQ评分的临床观察[J].中华中医药杂志,2013,28(8):2414-2416.
[8] 何绍明,周宁,李辉,等.布托啡诺与芬太尼联合用于术后病人自控静脉镇痛[J].临床麻醉学杂志,2007,23 (8):643-644.
[9] Wang LD,Gao X,Li JY,et al.Effects of preemptive analgesia with parecoxib sodium on haemodynamics and plasma stress hormones in surgical patients with thyroid carcinoma[J].Asian Pac J Cancer Prev,2015,16(9):3977-3980.
[10] Pavan CG,Roncari CF,Barbosa SP,et al.Activation of μ opioid receptors in the LPBN facilitates sodium intake in rats[J].Behav Brain Res,2015,7(15):288.
[11] 洪溪,黄宇光,罗爱伦,等.术后镇痛的规范化管理[J].中华麻醉学杂志,2005,25(10):798-799.
[12] 徐建国.成人术后疼痛治疗进展[J].临床麻醉学杂志,2011,27(3):299-301.
[13] 马福国,王明山,时飞,等.多模式镇痛对老年肺癌患者术后炎性因子及呼吸功能的影响[J].中国疼痛医学杂志,2013,19(10):631-633.
[14] Chen F,Fang B,Li P,et al.Physico-chemical stability of butorphanol-tramadol and butorphanol-fentanyl patientcontrolled analgesia infusion solutions over 168 hours[J]. Pharmazie,2014,69(8):585-588.
[15] Kaur J,Bajwa SJ.Comparison of epidural butorphanol and fentanyl as adjuvants in the lower abdominal surgery:A randomized clinical study[J].Saudi J Anaesth,2014,8 (2):167-171.
[中图分类号]R614
[文献标识码]B
[文章编号]2095-0616(2015)23-139-05
[基金项目]广东省佛山市顺德区科研立项课题(2012104)。
收稿日期:(2015-07-31)
Application of preemptive analgesia of fentanyl combined with butorphanlo in gastrointestinal surgery
FENG Guoliang YIN Xiaoyong GUO Xiaoliang LI Xuelun OUYANG Yuqiong
Department of Anesthesiology,Shunde District Jun'an Hospital of Guangdong Province,Foshan 528329,China
[Abstract]Objective To explore the applicative effects of preemptive analgesia of fentanyl combined with butorphanlo in gastrointestinal surgery. Methods 120 patients undergoing gastrointestinal surgery in Foshan Shunde district Jun’an hospital from August 2009 to August 2013 were selected and they were randomly divided into group A,group B,group C and group D,with 15 in each.After routine anesthesia induction and maintenance,patients were given medicine for preemptive analgesia at 30 minutes before the end of operation.Group A was given 0.2mg fentanyl,group B was given 5mg butorphanlo,group C was given 0.1mg fentanyl combined with 2mg butorphanlo and group was given equal volume of normal saline.The awaking time and extubation time of patients were observed and recorded.Postoperative conscious assessment was evaluated by Ramsay score.Postoperative analgesia effect was evaluated by VAS scoring.In addition,vital signs of 6h,12h and 24h after operation of patients were recorded.Adverse reactions after operations of patients in these groups were compared. Results The awaking time and extubation time of group B were(27.4±5.2)min and (31.3±5.8)min respectively,significantly longer than those of the group D.Ramsay scores during extubation and 10min after extubation of patients in group A,B and C were all significantly higher than those in group D.And Ramsay score of patients in group B was higher than that in group D when they left PACU.VAS scores at different time of patients in group A,B and C were all lower than that in group D.MAP and HR of 6h after surgery of patients in group A,B and C were lower than that of group D and MAP of 12h after surgery of patients in group A,B and C were lower than that of group D.SpO2of 6h after surgery of patients in group A was significantly lower than that of other groups.In group A,there were 4 patients with vomiting,4 patients with respiratory depressions and 6 patients with skin itch. In group B, there were 4 patients with dizziness and 6 patients with sleepiness,which was significantly higher than other groups(P<0.05). Conclusion Preemptive analgesia of fentanyl combined with butorphanlo in patients with gastrointestinal surgery can Provide better postoperative analgesia effect,nondecrease awaking and extubation time and reduce incidence of perioperative complications caused by usage of single analgesia medicine to provide new reference for choice of postoperative analgesia methods of such patients. [Key words] Fentanyl;Butorphanlo;Preemptive analgesia;Postoperative analgesia
