妊娠晚期合并肝功能损害490例病因分布及预后分析
2015-06-17高翔等
高翔等

[摘要] 目的 探讨妊娠晚期合并肝功能损害的病因及预后。 方法 收集490例妊娠晚期合并肝功能损害患者,选取来吉林大学中日联谊医院进行产检的无内科合并症的健康孕妇120例作为对照。对妊娠晚期合并肝功能损害患者的病因分布进行统计,比较妊娠晚期各种合并症对围生儿及产妇的影响。 结果 妊娠晚期合并肝功能损害的病因主要为病毒性肝炎(58.98%)。妊娠晚期合并病毒性肝炎、妊娠晚期合并ICP患者早产、宫内窘迫发生率、剖宫产、产后大出血发生率均明显高于正常妊娠(P<0.05);妊娠晚期合并病毒性肝炎患者早产、宫内窘迫发生率、剖宫产率均明显低于妊娠晚期合并ICP,而产后大出血发生率高于妊娠晚期合并ICP(P<0.05)。 结论 病毒性肝炎、ICP、妊娠高血压疾病、HELLP综合征、妊娠急性脂肪肝等均为妊娠晚期合并肝功能损害的主要发病原因,可不同程度地威胁到母婴健康及生命安全,临床上应提高重视程度。
[关键词] 妊娠;肝功能损害;病因;预后
[中图分类号] R714.255 [文献标识码] B [文章编号] 1673-9701(2015)13-0085-03
[Abstract] Objective To investigate late pregnancy with hepatic dysfunction etiology and prognosis. Methods A total of 490 cases of pregnancy with advanced hepatic dysfunction were selected, 120 cases of healthy pregnant women choose a regular basis to Sino-Japanese Friendship Hospital of Jilin University for check-in no medical complications of as controls. Etiology of late pregnancy with hepatic impairment distribution statistics,the impact of various complications in late pregnancy on perinatal and maternal child were compared. Results The main causes of late pregnancy with liver dysfunction was viral hepatitis(58.98%),Late pregnancy with viral hepatitis,late pregnancy with preterm ICP patients,the incidence of fetal distress, cesarean delivery, postpartum hemorrhage was significantly higher than normal incidence of pregnancy(P<0.05); late pregnancy with virus preterm hepatitis patients,the incidence of fetal distress, cesarean section rate was significantly lower than the ICP,the incidence of postpartum hemorrhage was higher than late pregnancy with ICP(P<0.05). Conclusion The main causes of viral hepatitis conclusion,ICP,pregnancy-induced hypertension,HELLP syndrome,acute fatty liver of pregnancy,and so are the third trimester with hepatic dysfunction,may threaten to varying degrees of maternal and child health and life safety,clinical should increase the degree of attention.
[Key words] Pregnancy; Liver damage; Causes; Prognosis
妊娠期内分泌及免疫功能变化使肝脏负荷明显加重,易出现肝功能损害,临床表现为妊娠期转氨酶升高,伴有或不伴有胆红素升高[1],妊娠合并肝功能损害严重影响母婴安全,可导致流产、早产、胎儿宫内窒息等并发症,严重者甚至胎死宫内[2]。收集490例妊娠晚期合并肝功能损害患者,对其病因及预后进行分析,现报道如下。
1资料与方法
1.1一般资料
选取2010年1月~2014年12月间就诊于首都医科大学附属北京佑安医院的妊娠晚期合并肝功能损害患者490例,年龄21~39岁,平均(27.5±4.6)岁,孕周28+3~40+2周。纳入标准:所有患者肝功能化验均存在异常:谷丙转氨酶(ALT)水平>40 U/L,总胆红素(TBIL)水平>17.1 μmol/L,总胆汁酸(TBA)水平>10 μmol/L,排除非妊娠患者及妊娠早中期患者,排除其他内科合并症者。此外,选取定期来吉林大学中日联谊医院进行产检的无内科合并症的健康孕妇120例作为对照,年龄22~41岁,平均(28.1±4.7)岁,孕周28+1~41周。两组孕产妇的年龄、孕周等一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2方法
对两组孕产妇进行肝功能检测,采集空腹静脉血,用日立7020全自动生化分析仪检测,使用上海科华公司生产的试剂盒。对妊娠晚期合并肝功能损害患者的病因分布进行统计分析,并记录妊娠晚期各种合并症对早产、宫内窘迫、死亡等围生儿情况及剖宫产、产后大出血、死亡等产妇情况的影响。
1.3统计学方法
采用SPSS17.0统计学软件进行处理,其中计数资料以[n(%)]表示,组间比较行χ2检验,P<0.05为差异有统计学意义。
2结果
2.1 妊娠晚期合并肝功能损害病因分布
490例妊娠晚期合并肝功能损害的病因主要为病毒性肝炎,占58.98%(289/490);其次为妊娠肝内胆汁淤积症(ICP),占24.90%(122/490);妊高症,占3.06%(15/490);子痫合并溶血、肝酶升高、血小板计数减少(HELLP综合征),占1.84%(9/490);妊娠急性脂肪肝,占1.02%(5/490);原因不明,占10.20%(50/490)。
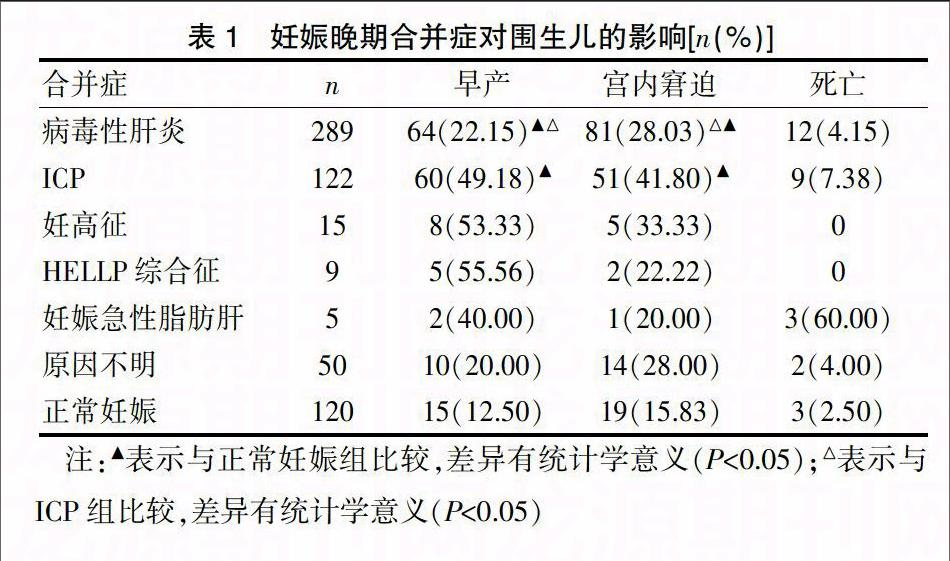
2.2妊娠晚期合并症对围生儿的影响
由表1可见,妊娠晚期合并病毒性肝炎、妊娠晚期合并ICP患者早产、宫内窘迫发生率均明显高于正常妊娠,差异有统计学意义(χ2=10.73、15.11,P<0.05);妊娠晚期合并病毒性肝炎患者早产、宫内窘迫发生率均明显低于妊娠晚期合并ICP,差异有统计学意义(χ2=6.79、12.85,P<0.05)。
2.3 妊娠晚期合并症对产妇的影响
由表2可见,妊娠晚期合并病毒性肝炎、妊娠晚期合并ICP产妇剖宫产、产后大出血发生率均明显高于正常妊娠,差异有统计学意义(χ2=17.09、8.62,P<0.05);妊娠晚期合并病毒性肝炎产妇剖宫产率低于妊娠晚期合并ICP,而产后大出血发生率高于妊娠晚期合并ICP,差异有统计学意义(χ2=13.41、5.78,P<0.05)。
3讨论
妊娠合并肝功能损害的病因包括多个方面,本研究结果表明,妊娠晚期合并肝功能损害的病因主要为病毒性肝炎,其次为ICP。妊娠合并病毒性肝炎为临床常见的一种高危妊娠,且在我国的发病率逐年增加,可发生于妊娠各期[3]。妊娠为复杂的正反馈生理过程,对肝脏有潜在影响,病毒性肝炎的病理生理过程及预后均会受到妊娠生理变化的影响。在妊娠期,由于孕妇自身生理特点,机体需要分泌大量的内源性雌激素,加之胎儿生长发育的需要,肝内糖原代谢增强,加重了肝脏负担,易使孕妇肝功受损和原有肝炎加重,发展为肝衰竭[4];此外,妊娠合并肝炎者发生妊娠高血压综合征的几率更高,肝血管痉挛,肝血流量减少,肝功能损害加重。由于妊娠期肝脏疾病的临床表现、实验室检查等方面的改变均为非特异性,因此,临床诊断有一些难度。妊娠晚期合并病毒性肝炎不仅给孕妇自身身体健康带来严重危害,同时还对胎儿的健康发育造成不良影响[6]。本研究中病毒性肝炎为妊娠晚期合并肝功能损害的主要病因,占58.98%;早产发生率为22.15%,宫内窘迫发生率为28.03%,剖宫产率为43.25%,产后大出血发生率为20.42%,均明显高于正常妊娠,差异有统计学意义(P<0.05)。
ICP是妊娠期特发性疾病,临床特点为皮肤瘙痒、伴有或不伴有黄疸,肝功能出现异常,血中肝酶、胆汁酸水平升高[7,8]。ICP常发生于妊娠中、晚期,对多数母亲是一个良性过程, 妊娠终止后症状迅速消失,部分母体及胎儿会受到严重影响,由于肝内胆盐分泌不足,维生素K吸收量降低,肝脏合成凝血因子减少,因此,会导致产后出血[9]。此外,ICP会明显增加剖宫产率,对胎儿也造成严重危害,使围生儿发病率及死亡率增高[10]。本研究中,ICP在妊娠晚期合并肝功能损害的病因中高居第二位,占24.90%,妊娠晚期合并ICP患者早产、宫内窘迫发生率、产妇剖宫产、产后大出血发生率均明显高于正常妊娠,差异有统计学意义(P<0.05);妊娠晚期合并病毒性肝炎患者早产、宫内窘迫发生率、剖宫产率均明显低于妊娠晚期合并ICP,而产后大出血发生率高于妊娠晚期合并ICP,差异有统计学意义(P<0.05)。
妊娠期高血压疾病是指发生于妊娠20周以后,以高血压、蛋白尿、水肿为主要临床表现的临床综合征。妊高征的基本病理变化为全身小动脉痉挛,导致各脏器缺血缺氧、功能障碍、母胎营养及氧的交换障碍,从而使胎儿的生长发育受到影响[11],严重妊娠期高血压疾病更是造成孕产妇及围生儿死亡的重要原因之一,妊娠期高血压疾病随着妊娠继续,有不断加重的趋势,并发症的发生导致人为或自然早产增多[12]。HELLP综合征是妊娠期高血压病的严重并发症,妊娠高血压是HELLP综合征的基础疾病,HELLP综合征临床表现多变,无特异性,常被妊娠高血压疾病症状所掩盖造成误诊漏诊,该病会导致母婴不良结局,再次妊娠复发的风险为2%~19%[13]。妊娠急性脂肪肝主要为严重肝功能障碍导致的急性多系统损害,该病发病机制尚不明确,大部分观点认为与线粒体脂肪酸氧化功能缺陷有关。此外,雌、孕激素代谢障碍也会导致孕妇出现脂肪代谢障碍,发生肝功能损害。妊娠急性脂肪肝发病率较低,多见于妊娠晚期,孕妇容易出现产后出血、死亡等,且由于妊娠急性脂肪肝患者存在代谢紊乱、能量不足,胎盘运送血氧及营养功能降低,容易造成早产及新生儿窒息等[14,15]。本研究结果表明,妊高征、HELLP综合征及妊娠急性脂肪肝均会不同程度地出现早产、宫内窘迫和围生儿死亡以及剖宫产、产后大出血和产妇死亡。
综上所述,病毒性肝炎、ICP、妊娠期高血压疾病、HELLP综合征、妊娠急性脂肪肝等均为妊娠晚期合并肝功能损害的主要发病原因,均可不同程度威胁到母婴健康及生命安全,临床上应提高重视程度,做到早期诊断,早期治疗,以确保母婴安全,降低死亡率。
[参考文献]
[1] 黄美勇,黄美春. 妊娠期合并肝功能异常133例分析[J]. 蛇志,2014,26(2):183-185.
[2] 吴玉琼,李娜,陈珣. 妊娠期肝功能异常230例分娩结局分析[J]. 中国妇幼保健,2011,26(29):4499-4500.
[3] 王晓静. 妊娠合并病毒性肝炎的126例临床诊治研究[J].中国现代药物应用,2014,8(12):54.
[4] 范蔚芳. 妊娠合并病毒性肝炎的130例临床分析[J]. 医学综述,2013,19(18):3426-3429.
[5] 易成进. 妊娠合并肝功能损害32例临床分析[J]. 中外医学研究,2010,8(16):174.
[6] 李薇. 妊娠合并病毒性肝炎的临床研究[J]. 中国医药指南,2014,12(26):26-27.
[7] Williamson C,Hems LM,Goulis DG,et al. Clinical outcome in a series of cases of obstetric cholestasis identified via a patient support group[J]. Br J Obstet Gynecol,2004,111(5):676-681.
[8] J Mok,Pembrey,P-A Tobo,et al. When does mother to child transmission of hepatitis C virus occur?[J]. Archive of Disease in Childhood-Fetal and Neonatal Edition,2005,90(2):F156-160.
[9] 胡巧珍,杨伟文. 中西医结合治疗妊娠期肝内胆汁淤积症临床疗效观察[J]. 辽宁中医药大学学报,2013,15(11):225-227.
[10] Hardikar W,Kansal S,Oude Elferink RP,et al. Intrahepatic cholestasis of pregnancy: When should you look further?[J]. World J Gastroenterol,2009,15(9):1126-1129.
[11] Oztekin D,Aydal L,Oztekin O,et al. Predicting fetal asphyxia in intrahepatic cholestasis of pregnancy[J]. Arch Gynecol Obstet,2009,280(6):975-979.
[12] 翟军,赵卫平,王利红. 重度妊高征64例分析[J]. 中国误诊学杂志,2005,5(10):1908-1909.
[13] Baxter J, Weinstein L. HELLP syndrome:The state of the art[J]. Obstet Gynecol Surv,2004,59(12):838-845.
[14] Mellouli MM,Amara FB,Maghrebi H,et al. Acute fatty liver of pregnancy over a 10-year period at a Tunisian tertiary care center[J]. Int J Gynecol Obstet,2012,117(1):88-89.
[15] Vigil-de Gracla P. Montufar-Rueda C. Acute fatter liver of pregnancy:Diagnosis,treatment,and outcome based on 35 consecutive cases[J]. J Matern Fetal Neonatal Med, 2011,24(9):1143-1146.
(收稿日期:2015-02-28)
