胎盘早剥65例临床分析
2015-06-11张占薪
张占薪
郑州人民医院妇产科 郑州 450000
胎盘早剥是妊娠晚期的严重并发症,如果处理不及时,可发生产后大出血,甚至威胁产妇的生命安全。2008-03—2014-03间,我院共收治65例胎盘早剥患者,现对其临床资料进行回顾性分析,以期提高识别能力,改善母婴预后,现报告如下。
1 资料与方法
1.1 一般资料 本组65例患者,年龄20~42岁。所有患者分娩后均检查胎盘确诊为胎盘早剥。分型[1]:轻型胎盘早剥36例,重型胎盘早剥29例。
1.2 统计学分析 数据采用SPSS 17.0软件进行统计学分析,采用χ2检验,检验水准α=0.05。
2 结果
2.1 孕妇发病危险因素分析 所有患者中,重型组孕妇妊娠期高血压疾病患病率显著高于轻型组孕妇,差异有统计学意义(P<0.05)。轻型组孕妇脐带因素患病率显著高于重型组,差异有统计学意义(P<0.05)。其次为羊水过多、外伤、胎膜早破因素,差异无统计学意义(P>0.05),见表1。
2.2 临床首发征象分析 65例胎盘早剥患者首发临床征象包括胎动异常(减少和消失)、腹痛、频繁宫缩、阴道出血、血性羊水及胎心异常等表现。重型与轻型首发临床征象比较,差异有统计学意义(P<0.05),见表2。
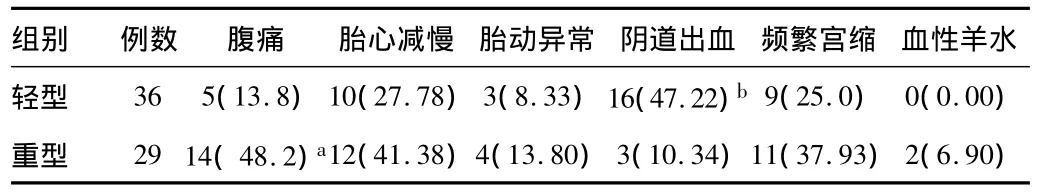
表2 首发临床征象分析[例数(%)]

表1 不同孕妇发病危险因素分析[例数(%)]
2.3 孕妇分娩方式及围产结局 65例胎盘早剥患者中剖宫产率73.84%,其中29例重型患者均采用剖宫产结束妊娠,重型患者剖宫产率高于轻型患者,比较差异有统计学意义(P<0.05)。发生弥漫性血管内凝血、产后出血、围产儿死亡及新生儿窒息发生率,重型组患者均高于轻型组患者,差异有统计学意义(P<0.05),见表 3。
3 讨论
胎盘早剥是指妊娠20周后或分娩期,正常位置的胎盘于胎儿娩出前全部或部分从子宫壁剥离。胎盘早剥会激发释放大量的组织凝血活酶,兼之缺氧、酸中毒等因素,激活外源性凝血系统而启动DIC,出现大出血、休克等危重情况。

表3 孕妇分娩方式及围产结局[例数(%)]
目前该病的发病机制尚不明确,可能为与孕妇血管病变、宫腔内压力骤减、机械性因素、其他高危因素有关。本组结果显示发病危险因素有腹部外伤、妊娠期高血压疾病、胎膜早破、脐带过短和缠绕羊水过多等。重型胎盘早剥发生的最主要原因是妊娠期高血压疾病及孕妇血管病变引起。妊娠期高血压疾病导致子宫螺旋小动脉痉挛或硬化,致使胎盘与子宫壁分离,与文献报道相一致[2-3]。积极治疗妊娠高血压疾病是预防重型胎盘早剥的重点。轻型早剥组中脐带因素居病因首位,脐带缠绕或过短显著高于重型胎盘早剥患者。在产程中子宫收缩,缠绕或过短的脐带被拉紧使胎盘与子宫壁分离。孕妇分娩过程中出现胎心变异减速,要高度警惕胎盘早剥,应及时剖宫产终止妊娠。Ananth等[4]报道,当破膜时间>24~48 h或更长时间,或胎膜早破合并宫腔感染时,发生胎盘早剥的危险性明显增加。本文胎盘早剥者中胎膜早破者11例(16.92%)。此外外伤、羊水因素、性交等因素也需重视,应尽量避免这些诱因,警惕胎盘早剥的发生。
重型胎盘早剥以腹痛最多见,其次是胎心减慢、频繁宫缩,相比较其症状典型,早期临床诊断符合率显著高于轻型组。而胎心减慢、频繁宫缩在轻型与重型胎盘早剥中出现率都比较高。
总之,胎盘早剥往往引起胎儿急性缺氧,使围产儿病死率、新生儿窒息率、早产率明显升高。应引起医生的高度重视,密切注意胎心变化、产程及临床症状,早发现、早诊断,及时纠正胎儿窘迫,以减少新生儿窒息和围产儿死亡的发生率。
[1] 谢幸,荀文丽.妇产科学[M].8版.北京:人民卫生出版社,2013:129-130.
[2] 赵欣,戴仲英.上海市胎盘早剥10年发病情况的研究[J].上海医学,2003,26(10):699-671.
[3] 陈宇清.51例胎盘早剥的临床分析[J].福建医药杂志,2009,31(1):28 -30.
[4] Ananth C V,Oyelese Y,Srinivas N,et al.Preterm premature rupture of membranes,intrauterine infection,and oligohydramnios:risk factors for placental abruption[J].obstetrics &Gynecology,2004,104(1):71-77.
