社区获得性肺炎病情临床评估系统的研究进展
2015-06-09鞠学贵
鞠学贵,杨 恂
(1.遵义医学院研究生学院,贵州 遵义 563003;2.成都大学附属医院呼吸内科,四川 成都 610081)
·综 述·
社区获得性肺炎病情临床评估系统的研究进展
鞠学贵1,2,杨 恂2
(1.遵义医学院研究生学院,贵州 遵义 563003;2.成都大学附属医院呼吸内科,四川 成都 610081)
社区获得性肺炎 (CAP) 是威胁公众健康的重要疾病之一。CAP的病情正确评估在其治疗中有着至关重要的作用,成为呼吸病领域的研究热点。笔者结合近年来最新研究成果及多项权威指南对社区获得性肺炎临床评分系统进行的推荐更新,就CAP流行病学及临床评估系统最新进展进行综述。
社区获得性肺炎;系统评估;耐药性;流行病学
社区获得性肺炎 (community acquired pneumonia,CAP)是威胁公众健康的重要疾病之一,其死亡率高,且往往是多种疾病临终前的始动因子。随着我国人口老龄化的不断加剧,抗生素的耐药率持续上升,CAP的发病治疗并未随着抗生素等药物的不断研发而下降,反而面临诸多新的问题。CAP的病情正确评估在其治疗中有着至关重要的作用,成为呼吸病领域的研究热点。笔者结合近年来最新研究成果及多项权威指南对社区获得性肺炎临床评分系统进行的推荐更新,就CAP流行病学及临床评估系统最新进展进行综述。
1 社区获得性肺炎的流行病学
CAP是呼吸系统常见病和多发病,尤其是重症肺炎,其卫生资源消耗多、经济成本高昂、死亡率高,已成为各国广泛关注的公共卫生议题。WHO曾报告,下呼吸道感染是仅次于COPD、脑卒中以及心血管疾病的第4大死因[1]。在经济高度发达的美国,每年有至少300万人感染社区获得性肺炎,约50万患者需要住院治疗,其中约45 000例患者死亡。在死亡患者中大多数是社区获得性肺炎重症(severe community-acquired pneumonia,SCAP)患者[2-3]。而在欠发达国家或地区,肺炎则是住院率最高的疾病,为社会带来沉重的经济负担。拉丁美洲国家如阿根廷每年可统计到的CAP患者数量达120 000人,而智利则达到170 000人,巴西达920 000人。各国CAP发病率并未随抗菌药物的不断发展得到进一步控制,反而呈持续上升趋势,成为最常见的因感染致死的疾病[3]。在经济发达地区如欧洲成人CAP发病率达1.54‰~1.7‰[4]。以葡萄牙为例,2000—2009年的研究数据显示,因CAP住院患者的数量占据了所有成人住院患者数量的3.7%[5]。亚太地区CAP防治形势同样较为严峻,新西兰地区发病率约为8.59‰,泰国发病率约为5.51‰。在我国,肺炎是80岁以上老年患者的最主要死因,以北京地区为例,发热门诊患者多达6.1%诊断为CAP[6],随着我国人口老龄化的加剧,导致发病率增加,从而CAP防控形势也将面临更加严峻的挑战。
2 CAP临床评估系统的价值
当前社区获得性肺炎发病率高,尤其中重度肺炎卫生资源消耗多、经济成本高昂、死亡率高,因此正确地评估患者的病情对于临床医师尤其是一线临床工作者来说是非常重要的。所以,应用一些评估工具客观地预测CAP的严重程度和疗效,对于正确地诊断及治疗显得更为重要。目前国内外有较多评分系统,各有其特点,本文依据不同的颁布机构,对不同评分系统,进行逐一阐述。
3 CAP临床评估系统
3.1 各大协会官方颁布并更新的CAP评分系统 国内外多个权威呼吸专业学会均有对CAP的定义,如美国感染病学会(Infectious Diseases Society of America,IDSA)、美国胸科学会(American Thoracic Society,ATS)、英国胸科学会(British Thoracic Society,BTS)、欧洲呼吸病学会(European Respiratory Society,ERS)、中华医学会(Chinese Thoracic Society,CTS)等权威协会均制订和发表了有关CAP诊断和治疗指南,对社区获得性肺炎严重程度的正确评估给出了严格的标准。涉及临床指标包括:机械通气、休克、年龄、性别、并发症、意识障碍、脉率、血压、呼吸次数、体温、氧分压或氧合指数、动脉血pH、多页段改变(影像学)、红细胞比容(HCT)、钠离子质量分数(Na+)、血糖、尿素(UERA)、白细胞(leucocytes)、血小板(PLA)、尿量。见表1。其预后的预测与适宜治疗方案的确定、预后的改善及合理使用卫生资源紧密相关。
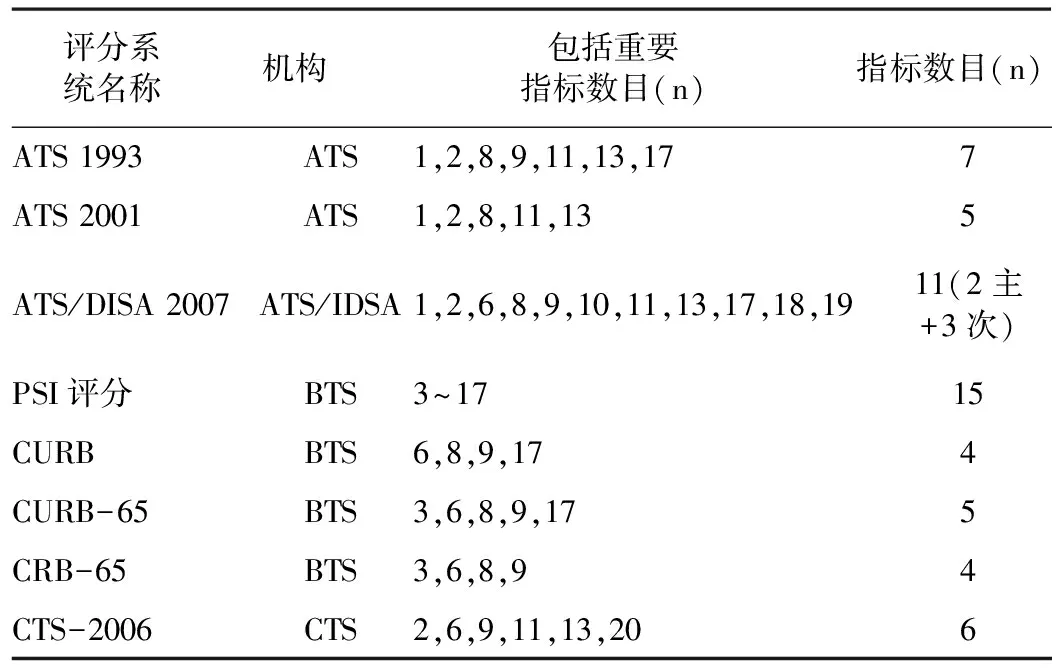
表1 主要协会颁布并更新的临床常用CAP临床评分系统
BTS评分系统(包括CURB、CURB-65等):BTS标准最早成于1987年,后经多次修订。近年来临床应用较多的修订BTS标准为CURB-65标准,包括5个易测因素,取其首字母缩写即为注明的CURB-65评分。意识模糊、BUN>7 mmol/L、呼吸频率≥30次/min、低血压、年龄≥65岁,该评分建议0~1分的患者应门诊治疗,2分者应住院治疗,≥3分者则需进入ICU[7]。其简化版(CRB-65)无须检测BUN,用于预测CAP患者严重程度在临床上是一样的。由于不需检测尿素这一指标,因此更加适于基层个体执业者[8]。PSI评分包括多达15个指标,根据所有指标总分<50分、51~70分、71~90分、91~130分和>130分分别为Ⅰ级、Ⅱ级、Ⅲ级、Ⅳ级和Ⅴ级,由于其纳入指标极为全面,PSI是目前临床应用极为广泛的一种评分,但其预测重症肺炎的有效性及特异性并不理想;PSI预测CAP患者研究显示PSI在Ⅳ级时对SCAP患者ICU入住率的预测敏感性为75%,特异性为48%,在其评分为Ⅴ级时对SCAP患者ICU入住率的预测敏感性上升为84% ,特异性则下降为38%[9]。ATS 或IDSA评分系统,包括ATS 1993,ATS 2001、ATS/IDSA 2007标准,首个ATS关于CAP的标本发表于1993年,至2007年ATS与IDSA共同颁布了其最新标准,只要至少满足1条主要标准或2条次要标准即可诊断,主要标准:(1)需要创伤性机械通气;(2)需要应用升压药物的脓毒性血症休克。次要标准包括:(1)呼吸频率>30 次/min;(2)氧合指数( PaO2/FiO2)<250;(3)多肺叶受累;(4)意识障碍;(5)尿毒症(BUN>7.14 mmol/L);(6)白细胞减少症(WBC计数<4×109/L);(7)血小板减少症(血小板计数<100×109/L);(8)体温降低(中心体温<36 ℃);(9)低血压需要液体复苏[10]。Lim等[11]用ATS/IDSA 2007标准来预测CAP患者病情严重程度,并对ICU入住风险高的患者进行提前干预,可以使得重症CAP患者死亡率从23.8%下降至5.7%,ICU入住率从32.0%下降至14.8%,从而建议应尽早评估重症CAP患者,以降低患者ICU入住率,并改善预后。Phua等[12]学者研究发现该标准同样适合用作亚洲重症肺炎患者的诊断指南,因此我国大多数医院采用ATS/IDSA 2007标准来作为重症肺炎的诊断标准。Chalmers等[7]学者发现,ATS/IDSA对患者入住ICU以及30 d死亡率均有一定的预测意义。CAP患者入住ICU预测的曲线下面积达0.85,而对患者30 d死亡率预测的曲线下面积达0.78。而Salih等[13]学者则对其9条次要标准基于专家意见提出了改进意见,他们通过回顾性研究对ATS/IDSA 2007的临床实用性进行了进一步验证,发现白细胞、血小板数量等指标在评估过程中的作用相当,从而提出了更加简化的标准,但目前尚未得到进一步应用。
如此多的指南存在,对临床一线工作者来说,选择何种指南是不容易的,而学者们针对各种指南的实用性也进行了一系列的比较研究,Fang等[14]进行的一项研究则拓宽了各种标准的应用范围,该研究将PSI、CURB-65、 IDSA/ATS 2007、SCAP,SMART-COP,SMRT-CO以及 SOAR等多种评分在医院获得性肺炎患者中进行研究,发现这些标准同样适用于医院获得性肺炎的评估。Cetinkaya等[15]通过对临床住院患者的分析综合比较了PSI、A-DROP、CURB-65、CRB-65及SOAR等多种评分系统,发现这些系统相互比较是有关联与交叉的,对临床治疗结局的评估效果并不理想,但是对于患者入院指征的评估较为有效。Froes等[16]学者则指出,众多的临床评估系统对患者的诊疗重要但是不能替代专业医师的专业评估以及对患者临床疾病本身的个体化治疗,因此认为最合适的评估系统是“SMARTDOCTORS”。Marti等[17]通过Medline,Embase,and the Cochrane Controlled Trials registry等数据库进行文献检索对IDSA-ATS 2007、SMART-COP、CURB-6、CURB、CRB-65、PSI、ATS 2001 minor等评分系统进行了系统评价,发现在对重症肺炎的评估中,ATS/IDSA 2007以及近年来澳大利亚学者提出的SMART-COP评分系统具有更好的预测精度,因而建议将这些标准更多地应用于临床SCAP患者的评估中。
3.2 非协会官方颁布的CAP评分系统 除了各大协会官方颁布的CAP临床评估系统外,不同地区学者也根据临床实践的研究结果提出了多个非官方的评分系统,近年来探讨较多的是以下评分系统。
由Charles等[18]学者牵头发起的澳大利亚CAP研究(The Australian CAP Study,ACAPS)中通过纳入共计7 464例患者资料,用多元回归分析等多因素分析方法进行了总结,提出了SmartCop评分系统,该系统提出了多个影响CAP临床疗效及预后的临床及实验室指标,其导致呼吸支持及血管活性药物使用率增加的风险评分增加的指标主要包括极高风险指标(+2分)及较高风险指标(+1分),其中极高风险指标为:收缩压<90 mmHg(1 mmHg=0.133 kPa);意识障碍;氧合作用(年龄小于50岁患者:PaO2<70 mmHg或SO2≤93%或PaO2/FiO2<333;年龄大于50岁患者:PaO2<60 mmHg或SO2≤90%或PaO2/FiO2<250)。较高风险指标为:多肺叶浸润、白蛋白<35 g/L、呼吸频率(按年龄分,年龄≤50岁且呼吸频率≥25次/min或年龄>50岁且呼吸频率≥30次/min)、心动过速≥125次/min。该研究认为SmartCop评分对于临床医师评估CAP临床严重程度及预后有效,但计算方法相对复杂。Robins-Browne等[19]对该评分在澳大利亚北部热带地区的使用性进行了分析,发现该评分系统在辅以其他指标的情况下在热带北部地区具有较好的实用性,该研究推荐用SmartCop评分取代其他地区的评分。
PIRO (Predisposition,Infection,Response and Organ failure)评分是评估脓毒症发生危险性的重要临床评估工具,该系统包括易感因素(predisposition,P)、感染(infection,I)、机体反应(response,R)及器官功能不全(organ dysfunction,O)4个部分,自2008年以来相继有4个不同的PIRO模型相继研制出来并被应用于多种易引起脓毒血症并入住ICU的重症疾病,2009年Rello等[20]通过对529例入住ICU的CAP患者研究发现,其可以有效地预测ICU中CAP 患者病死率。这种评分包括各种与CAP 相关的因素,如易受感染的体质、感染、反应和器官功能障碍,具体评分加分项目包括:COPD 或免疫缺陷,年龄>70 岁,菌血症,多肺叶浸润,休克,重度低氧血症,急性呼吸窘迫综合征,急性肾衰竭。但是该研究最主要用作脓毒血症的分类,在无须入住ICU的普通CAP患者的临床症状的评估目前尚缺乏能提供有力循证医学依据的研究。
A-DROP是Miyashita等[21]学者于2006年经临床病例研究得出的针对CURB-65改进的版本,该评分既考虑年龄等一般资料,也纳入了临床症状、体征如呼吸、脱水、意识、血压等多个方面的变量,各变量分值均为1分,对于评分结果大于3分建议入住ICU 治疗。该方法在日本研究较多,也有学者对其持续改进提出了建议,如Kasamatsu等[22]认为在联合降钙素原(PCT)检测的基础上,该评分可以更好地预测患者的死亡率。Tsuchiya等[23]则认为该评分在呼吸衰竭、年龄以及BUN等指标须重新定义方能更好地预测CAP患者预后,如呼吸衰竭在评估系统中的重要性应加强为2倍,而年龄的最佳分界点在83岁,BUN分界点应当调整为8.211 mmol/L。
我国学者李建生等[24]建立了一种预测中国中老年人社区获得性肺炎(CAP)临床无效结局的工具CCERW,该研究通过搜集河南地区3所高校教学医院呼吸内科的患者数据,检测了包括社会人口学特征、基础疾病和既往情况、并发症、症状、体征、辅助检查结果共6个方面58个因素,将 CCERW与PSI、CURB65、CRB65等预测工具对临床结局的判断能力进行了比较,研究结果显示CCERW比PSI、CURB65、CRB65等预测工具可以更好地区分出中国中老年CAP患者的临床无效结局的判断,因此谨慎推荐将其在中国大陆地区汉族中老年CAP患者中使用。
4 结语及展望
参照合适的临床评分系统,对患者的临床症状、体征进行合理的评分,对于临床医师是非常重要的,结合医师临床经验、参考实验室检查结果,有助于正确地做出诊断,选用合适的抗感染及对症治疗药物,目前临床上可供采用的CAP评分系统种类较多,包括各协会官方公布以及学者们研究得出的非官方评分系统,多达十余项可供参考,这些评分系统所采用指标相互有交叉,有各自的优点,但也存在诸多不足之处。因此即使目前认为较为权威的CURB-65、ATS/IDSA 2007等评分标准,仍然有学者在不断进行优化以及临床有效性、实用性的验证。正如Froes等[17]学者所倡导的观点,最合适的评估系统是明智的医生“SMARTDOCTORS”,即临床医师自己,无论使用何种评分系统,都不能完全脱离临床实际,尤其是在决定患者是否需要住院治疗或给予抗生素治疗时,临床医生还应综合考虑经济、过敏史甚至患者可接受程度等多种因素对治疗的影响。因此,根据不同地区CAP流行病学特点,在利用评分系统共性的基础上,针对不同患者个体特点进行个体化评估,并给予个体化的治疗,才能使临床症状的评估有益于改善预后,优化医疗资源配置。
[1]LOZANO R, NAGHAVI M, FOREMAN K, et al. Global and regional mortality from 235 causes of death for 20 age groups in 1990 and 2010: a systematic analysis for the Global Burden of Disease Study 2010[J]. Lancet, 2012, 380(9859): 2095-2128.
[2]MURPHY SX, KOCHANEK KD. Deaths:preliminary data for 2010[J]. Natl Vital Stat Rep, 61(4): 1-51.
[3]BLASI F, MANTERO M, SANTUS PA, et al. Understanding the burden of pneumococcal disease in adults[J]. Clinical Microbiology and Infection, 2012, 18(5, SI): 7-14.
[4]TORRES A, PEETERMANS WE, VIEGI G, et al. Risk factors for community-acquired pneumonia in adults in Europe: a literature review[J]. Thorax, 2013, 68(11): 1057-1065.
[5]FROES F, DINIZ A, MESQUITA M, et al. Hospital admissions of adults with community-acquired pneumonia in Portugal between 2000 and 2009[J]. European Respiratory Journal, 2013, 41(5): 1141-1146.
[6]SONG JH, THAMLIKITKUL V, HSUEH PR. Clinical and economic burden of community-acquired pneumonia amongst adults in the Asia-Pacific region[J]. Int J Antimicrob Agents, 2011, 38(2): 108-117.
[7]KONTOU P, KUTI JL, NICOLAU DP. Validation of the infectious diseases society of America/American thoracic society criteria to predict severe community-acquired pneumonia caused by streptococcus pneumoniae[J]. American Journal of Emergency Medicine, 2009, 27(8): 968-974.
[8]BAUER TT, EWIG S, MARRE R, et al. CRB-65 predicts death from community-acquired pneumonia[J]. J Intern Med, 2006, 260(1): 93-101.
[9]FUKUYAMA H, ISHIDA T, TACHIBANA H, et al. Validation of scoring systems for predicting severe community-acquired pneumonia[J]. Intern Med, 2011, 50(18): 1917-1922.
[10]MANDELL LA, WUNDERINK RG, ANZUETO A, et al. Infectious diseases society of America/American thoracic society consensus guidelines on the management of community-acquired pneumonia in adults[J]. Clin Infect Dis, 2007, 44(Suppl 2): S27-S72.
[11]LIM HF, PHUA J, MUKHOPADHYAY A, et al. IDSA/ATS minor criteria aid pre-intensive care unit resuscitation in severe community-acquired pneumonia[J]. European Respiratory Journal, 2014, 43(3): 852-862.
[12]PHUA J, SEE KC, CHAN YH, et al. Validation and clinical implications of the IDSA/ATS minor criteria for severe community-acquired pneumonia[J]. Thorax, 2009, 64(7): 598-603.
[13]SALIH W, SCHEMBRI S, CHALMERS JD. Simplification of the IDSA/ATS criteria for severe CAP using meta-analysis and observational data[J]. Eur Respir J, 2014, 43(3): 842-851.
[14]FANG WF, YANG KY, WU CL, et al. Application and comparison of scoring indices to predict outcomes in patients with healthcare-associated pneumonia[J]. Crit Care, 2011, 15(1): R32.
[15]CETINKAYA C, COSKUN AS, HAVLUCU Y, et al. Comparison of PSI,A-DROP,CURB-65,CRB-65,and SOAR indices in hospitalized patients with community acquired pneumonia[J]. European Respiratory Journal, 2012, 40(Suppl 56): 1745.
[16]FROES F. PSI, CURB-65, SMART-COP or SCAP? and the winner is... SMART DOCTORS[J]. Rev Port Pneumol, 2013, 19(6): 243-244.
[17]MARTI C, GARIN N, GROSGURIN O, et al. Prediction of severe community-acquired pneumonia: a systematic review and meta-analysis[J]. Critical Care, 2012, 16(4): R141.
[18]CHARLES PG, WOLFE R, WHITBY M, et al. SMART-COP: a tool for predicting the need for intensive respiratory or vasopressor support in community-acquired pneumonia[J]. Clin Infect Dis, 2008, 47(3): 375-384.
[19]ROBINS-BROWNE KL, CHENG AC, THOMAS KA, et al. The SMART-COP score performs well for pneumonia risk stratification in Australia's Tropical Northern Territory: a prospective cohort study[J]. Tropical Medicine & International Health, 2012, 17(7): 914-919.
[20]RUBULOTTA F, RAMSAY D, WILLIAMS MD. PIRO score for community-acquired pneumonia: A new prediction rule for assessment of severity in intensive care unit patients with community-acquired pneumonia[J]. Crit Care Med, 2010, 38(4): 1236.
[21]MIYASHITA N, MATSUSHIMA T, OKA M. The JRS guidelines for the management of community-acquired pneumonia in adults: an update and new recommendations[J]. Intern Med, 2006, 45(7): 419-428.
[22]KASAMATSU Y, YAMAGUCHI T, KAWAGUCHI T, et al. Usefulness of a semi-quantitative procalcitonin test and the A-DROP Japanese prognostic scale for predicting mortality among adults hospitalized with community-acquired pneumonia[J]. Respirology, 2012, 17(2): 330-336.
[23]TSUCHIYA T, FUJITA A, ASHIZAWA H, et al. Inconsistency in the A-DROP system of the JRS guidelines for the management of community-acquired pneumonia and its outcome in adults[J]. Nihon Kokyuki Gakkai Zasshi, 2011, 49(7): 488-495.
[24]WOODHEAD M. New guidelines for the management of adult lower respiratory tract infections[J]. Eur Respir J, 2011, 38(6): 1250-1251.
四川省卫计委科研项目(140001)
杨恂,67187816@qq.com
R563.1
A
10.11851/j.issn.1673-1557.2015.01.001
http://www.cnki.net/kcms/detail/51.1688.R.20150116.1501.004.html
2014-11-10)
