进展期肝癌患者氩氦刀冷冻消融术前中性粒细胞/淋巴细胞比值与术后预后关系研究
2015-06-07常秀娟陆荫英曾珍曲建慧许桂林高旭东王鋐楼敏王春平杨永平
常秀娟,陆荫英,曾珍,曲建慧,许桂林,高旭东,王鋐,楼敏,王春平,杨永平
进展期肝癌患者氩氦刀冷冻消融术前中性粒细胞/淋巴细胞比值与术后预后关系研究
常秀娟,陆荫英,曾珍,曲建慧,许桂林,高旭东,王鋐,楼敏,王春平,杨永平
目的探讨氩氦刀术前中性粒细胞/淋巴细胞比值(neutrophil/lymphocyte ratio,NLR)与进展期肝癌患者术后生存期的关系。方法回顾性分析2008—2009年在我院行氩氦刀冷冻消融治疗的150例进展期肝癌患者临床资料,根据术前NLR中位数(2.94)将患者分为2组(高NLR组和低NLR组),对2组进行生存分析和Cox回归分析。结果氩氦刀冷冻消融术前病理组织分化程度、NLR和肝硬化Child-Pugh分级是术后进展期肝癌患者生存期的影响因素。术前高NLR组患者生存期为5个月(95%CI 3.5~6.4),而低NLR组患者生存期为9个月(95%CI 6.9~11.0),2组生存期差异有统计学意义。结论NLR>2.94的进展期肝癌患者行氩氦刀冷冻消融治疗预后较差。
肝肿瘤;激光器,气体;存活率分析
已有研究表明宿主对肿瘤的炎性反应与肿瘤抑制有一定关系[1],中性粒细胞/淋巴细胞比值(neutrophil/lymphocyte ratio,NLR)作为全身免疫系统状态的评价指标之一,可以反映全身炎性状态,已被认为是多种肿瘤预后影响因素之一,在肺癌、肠癌、胃癌等患者的研究中已证实术前NLR可反映患者的炎症状态、临床分期及预测生存期,高NLR的肿瘤患者预后不良[2-5]。目前关于NLR与肝癌预后关系方面的研究不多。本研究是对我院收治的进展期肝癌患者临床资料进行回顾性分析,探讨氩氦刀术前NLR对患者术后预后的预测价值,现报道如下。
1 对象与方法
1.1 对象对象为2009年6月—2010年6月在我院住院并行氩氦刀冷冻消融治疗的根据巴塞罗那标准[6]诊断为进展期肝癌(巴塞罗那标准将肝癌分为早期、中期、进展期和晚期)的患者共150例。
1.1.1 入选标准原发性肝癌患者同时伴有乙型肝炎肝硬化(代偿期Child-Pugh A或B级),并且行氩氦刀冷冻消融治疗。
1.1.2 排除标准①糖尿病、高血压等其他脏器慢性疾病;②酒精性肝病或者HCV感染、自身免疫性肝病或肝衰竭;③腹膜炎或其他脏器感染,以及伴随发热、出血症状;④用粒细胞刺激因子类提高血细胞的药物;⑤脾切除术后;⑥ALT及AST增高在2倍以上;⑦早期、中期、晚期肝癌。
1.2 研究方法回顾性分析患者临床资料,根据NLR中位数2.94(由于对NLR的高低值目前无国际标准,所以以中位数为界值)将150例患者分为高低2组,>2.94为高NLR组,≤2.94为低NLR组,各组75例,比较2组临床特点,同时用生存曲线对2组进行生存分析。用Cox回归模型分析患者术后影响因素。
1.3 治疗方法氩氦刀冷冻消融治疗采用氩氦超导手术系统(美国Endocare公司,CRYO40F),手术的具体操作方法见参考文献[7]。在氩氦刀术中通过超声引导下肝脏穿刺取肝癌组织,送病理检查。
1.4 检测指标根据术前患者血常规结果计算NLR。HBV DNA定量<105IU/ml为低载量,105~107IU/ml为中载量,>107IU/ml者为高载量[8]。所有患者在术中取肿瘤组织,行病理检查。病理结果根据Edmondsons进行分级,将Ⅰ级或Ⅰ~Ⅱ级定义为肿瘤细胞分化高,Ⅱ级或Ⅱ~Ⅲ级为中,Ⅲ级或Ⅲ~Ⅳ级为低[9]。
1.5 统计学处理用SPSS 16.0软件进行统计分析。2组定性资料比较用四格表χ2检验,2组定量资料比较用成组t检验。用Kaplan-Meier生存分析法估计生存率,2组曲线比较采用log-rank检验。患者生存期影响因素分析用Cox回归分析。P<0.05表示差异有统计学意义。
2 结果
2.1 2组临床指标比较高NLR组PLT为(153.4±75.2)×109/L,低NLR组PLT为(127.2± 74.3)×109/L,2组PLT比较差异有统计学意义,其他指标差异均无统计学意义。见表1。
2.2 生存分析起点事件为患者接受氩氦刀冷冻消融术治疗,终点事件为患者死亡。采用Kaplan-Meier生存分析法估计生存率。2组曲线比较采用log-rank检验。低NLR组患者术后中位生存期为9个月(95%CI 6.9~11.0),而高NLR组为5个月(95%CI3.5~6.4)。2条曲线差异有统计学意义(χ2= 6.920,P=0.009)。见图1。
2.3 Cox回归分析多因素Cox回归分析结果显示,病理组织分化程度、术前NLR和肝硬化Child-Pugh分级对进展期肝癌患者氩氦刀术后生存期的影响有统计学意义,患者组织分化程度上升1级,术后死亡风险降低为原来的0.653,高NLR患者术后死亡风险是低NLR患者的1.615倍。Child-Pugh B级患者死亡风险是A级的1.639倍。见表2。
3 讨论
原发性肝癌发病率在全球恶性肿瘤中居第5位。中国是原发性肝癌的高发国,肝癌的病死率居恶性肿瘤的第2位[10-11]。原发性肝癌早期无明显症状,出现症状时多为进展期,这也是肝癌病死率居高的原因之一,对于进展期肝癌患者生存期的评估一直是研究的热点和难点。
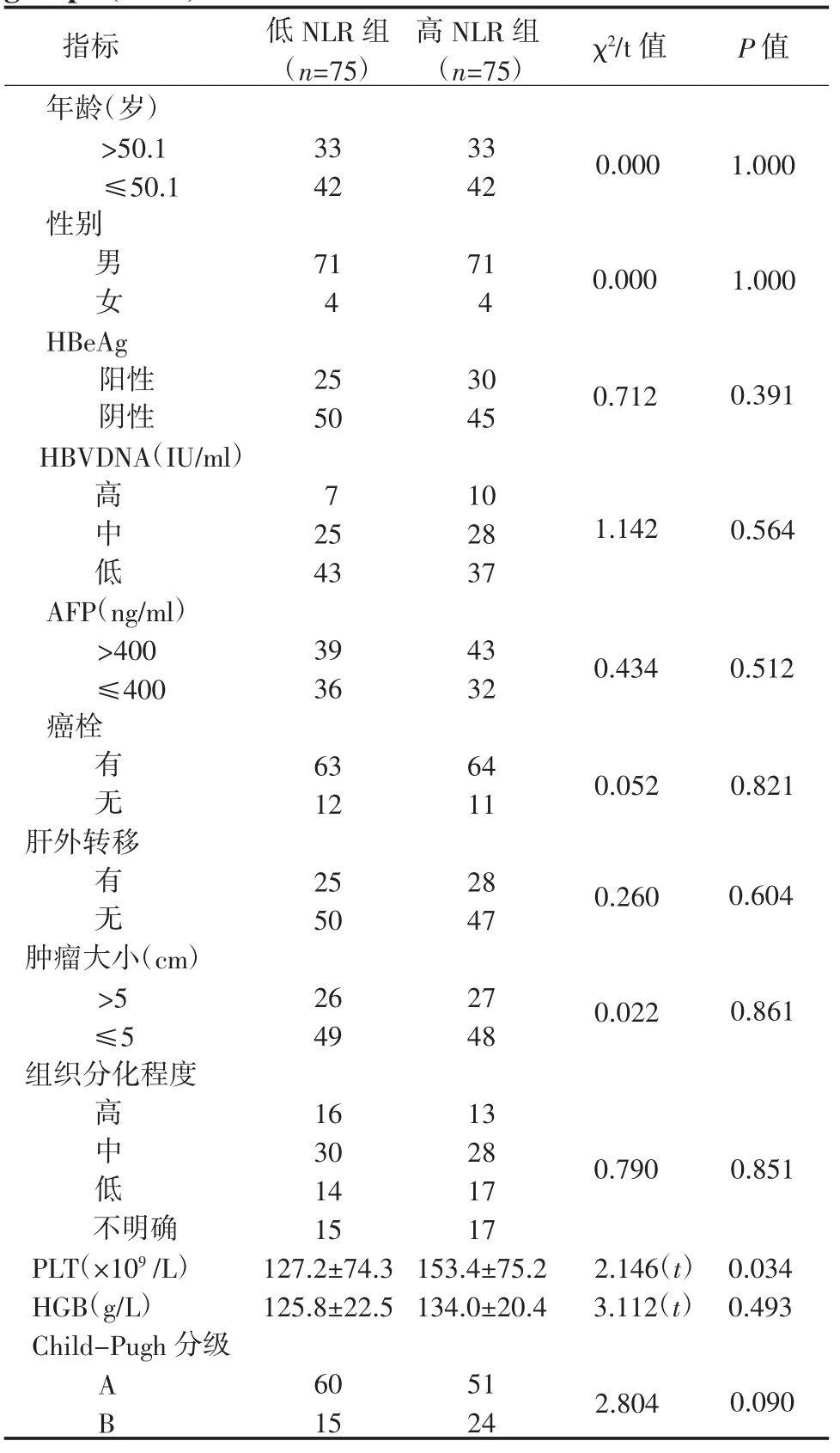
表1 2组临床指标比较(例)Table 1 Comparison of clinical indicators between the two groups(cases)
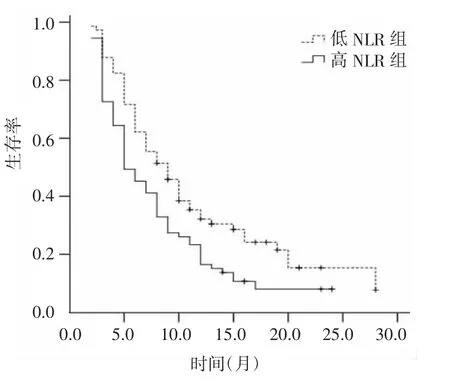
图1 2组术后生存曲线Figure 1 Post-operative survival curves of the two groups
研究发现高NLR组PLT明显高于低NLR组,这与既往对结肠癌的研究结果一致[3],白细胞释放生物活性物质促进PLT聚集和激活,PLT的聚集和激活促进凝血;另外,PLT通过配体与肿瘤细胞结合,进而被激活促进肿瘤细胞聚集,有利于癌栓的形成。活化的PLT还可以通过释放促血管形成因子如PLT衍化生长因子、血管内皮生长因子等促进肿瘤血管生成。
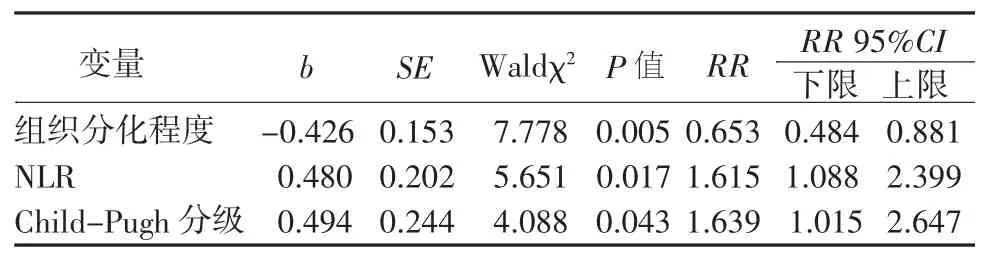
表2 Cox回归分析结果Table 2 Results of Cox regression analysis
通过对氩氦刀冷冻消融术前临床特点的分析发现术前NLR、肝硬化Child-Pugh分级和病理组织分化程度是影响术后进展期肝癌患者生存期的影响因素。肝硬化Child-Pugh分级和病理组织分化程度可以判断进展期肝癌患者预后,已被研究报道[12]。然而,进展期肝癌患者取组织行病理检查较为困难,创伤大,患者难以接受,因此病理组织分化程度虽然可以用以判断预后,但不是较为方便的手段。肝硬化Child-Pugh分级受术前内科治疗影响较大,不稳定。外周血细胞计数检测较易获得,计算NLR值方便快捷,且在排除感染等因素影响的情况下,NLR值较为稳定。
已有学者在肺癌、胃癌、肠癌、胰腺癌等领域进行研究[2-5],结果表明NLR升高是影响癌症预后的影响因素,这与本研究结果一致。研究表明慢性炎症对肿瘤的发展尤其是侵袭转移有促进作用[1]。NLR作为评价全身免疫状态的指标之一,也可反映患者的炎症状态。NLR值升高反映中性粒细胞计数相对增高和淋巴细胞计数相对减少。研究发现中性粒细胞计数高往往伴随着肿瘤抑制现象,并观察到有不成熟和无功能的中性粒细胞参与,故过度发育的中性粒细胞可能是对正常功能丧失细胞的一种代偿[13]。另外,中性粒细胞是血管内皮细胞生长因子的主要来源,血管内皮细胞生长因子的过度表达是促进肿瘤血管生成和远处转移的必备条件之一[14]。研究表明中性粒细胞会抑制淋巴细胞、自然杀伤细胞和活性T细胞的溶细胞活性,而且这种抑制能力与中性粒细胞数量成正比[15]。CD4+T淋巴辅助细胞减少并CD8+T淋巴抑制细胞增多提示宿主细胞免疫功能下降。淋巴细胞减少可能降低宿主免疫系统抗肿瘤的免疫反应[16-18]。
通过本研究发现,NLR可作为进展期肝癌氩氦刀术前评估生存期的预测指标。NLR结合肝硬化Child-Pugh分级以及病理组织分化程度用于术前判断进展期肝癌患者预后,提高了判断的准确性,又不必增加患者的痛苦和经济负担,是一项较好的预后预测指标。
[1]Cou ss en s LM,Werb Z.Inflammation and cancer[J].Nature,2002, 420(6917):860-867.
[2]Vaguliene N,Zemaiti s M,Lavin s kiene S,etal.Local and s y s temic neutrophilic inflammation in patient s with lung cancer and chronic ob s tructive pulmonary di s ea s e[J].BMC Immunol,2013,14:36.
[3]Shibutani M,Maeda K,Nagahara H,et al.A high preoperative neutrophil-to-lymphocyte ratio i s a ss ociated with poor s urvival in patient s with colorectal cancer[J].Anticancer Re s,2013,33(8): 3291-3294.
[4]Sugiura T,Ue s aka K,Kanemoto H,et al.Elevated preoperative neutrophil-to-lymphocyte ratio a s a predictor of s urvival after ga s troentero s tomy in patient s with advanced pancreatic adenocarcinoma[J].Ann Surg Oncol,2013,20(13):4330-4337.
[5]Shimada H,Takiguchi N,Kainuma O,et al.High preoperative neutrophil-lymphocyte ratio predict s poor s urvival in patient s with ga s tric cancer[J].Ga s tric Cancer,2010,13(3):170-176.
[6]Llovet JM,BrúC,Bruix J.Progno s i s of hepatocellular carcinoma: the BCLC s taging cla ss ification[J].Semin Liver Di s,1999,19(3): 329-338.
[7]陈艳,王春平,陆荫英,等.小肝癌氩氦刀治疗后复发因素预计分析[J].解放军医学杂志,2010,35(2):137-143.
[8]Gao L,Trinh HN,Li J,et al.Tenofovir i s s uperior to entecavir for achieving complete viral s uppre ss ion in HBeAg-po s itive chronic hepatiti s B patient s with high HBV DNA[J].Aliment Pharmacol Ther,2014,39(6):629-637.
[9]Choi SH,Choi GH,Kim SU,et al.Role of s urgical re s ection for multiple hepatocellular carcinoma s[J].World JGa s troenterol,2013, 19(3):366-374.
[10]苏淑慧,常秀娟,韦照永,等.失代偿期肝硬化合并进展期原发性肝癌自发性破裂出血行经导管肝动脉栓塞的疗效分析[J].传染病信息,2014,27(2):86-88,92.
[11]Siegel R,Nai s hadham D,Jemal A.Cancer s tati s tic s 2013[J].CA Cancer JClin,2013,63(1):11-30.
[12]Fu SJ,Shen SL,Li SQ,et al.Progno s tic value of preoperative peripheral neutrophil-to-lymphocyte ratio in patient s with HBV-a ss ociated hepatocellular carcinoma after radical hepatectomy[J]. Med Oncol,2013,30(4):721.
[13]Bui JD,Schreiber RD.Cancer immuno s urveillance,immunoediting and inflammation:independent or interdependent proce ss e s?[J]. Curr Opin Immunol,2007,19(2):203-208.
[14]Chri s toffer ss on G,V a gesjöE,Vandooren J,etal.VEGF-A recruit s a proangiogenic MMP-9-delivering neutrophil s ub s et that induce s angiogene s i s in tran s planted hypoxic ti ss ue[J].Blood,2012,120 (23):4653-4662.
[15]Dunn GP,Bruce AT,Ikeda H,et al.Cancer immunoediting:from immuno s urveillance to tumor e s cape[J].Nat Immunol,2002,3(11): 991-998.
[16]Jeong WI,Park O,Suh YG,et al.Suppre ss ion of innate immunity (natural killer cell/interferon-γ)in the advanced s tage s of liver fibro s i s in mice[J].Hepatology,2011,53(4):1342-1351.
[17]Ryan SO,John s on JL,Cobb BA.Neutrophil s confer T cell re s i s tance to myeloid-derived s uppre ss or cell-mediated s uppre ss ion to promote chronic inflammation[J].J Immunol,2013,190 (10):5037-5047.
[18]Teramoto K,Oh s hio Y,Fujita T,etal.Simultaneou s activation of T helper function can augment the potency of dendritic cell-ba s ed cancer immunotherapy[J].JCancer Re s Clin Oncol,2013,139(5): 861-870.
(2015-02-08收稿 2015-04-15修回)
(责任编委 辛绍杰 本文编辑 张云辉)
Association between neutrophil/lym phocyte ratio before argonhelium cryoablation and the prognosis of patientsw ith advanced liver cancer
CHANG Xiu-juan,LU Yin-ying,ZENG Zhen,QU Jian-hui,XU Gui-lin,GAO Xu-dong, WANG Hong,LOU Min,WANG Chun-ping,YANG Yong-ping*
Liver Tumor Diagnosis,Treatment and Research Center,302 Hospital of PLA,Beijing 100039,China
*Corresponding author,E-mail:yongpingyang@hotmail.com
Objective To investigate the association between neutrophil/lymphocyte ratio(NLR)before argon-helium cryoablation and the prognosisofadvanced liver cancer.M ethods Clinical data of150 patientswith advanced liver cancer,who underwentargon-helium cryoablation in our hospital between 2008-2009,were retrospectively analyzed.The patientswere divided into 2 groups (high NLR group and low NLR group)according to themedian of NLR(2.94)before argon-helium cryoablation.Survivalanalysis and Cox regression analysis of the 2 groupswere conducted.Results Pathology,the NLR before argon-helium cryoablation and Child-Pugh gradewere independent risk factors for the survival of patientswith advanced liver cancer.The survival of high NLR group was 5 months(95%CI3.5-6.4),while the survivalof low NLR group was9months(95%CI6.9-11.0).The difference between the 2 groupswas significant.Conclusion The prognosis of patientswith advanced liver cancerwho have a NLR ofgreater than 2.94 before argon-helium cryoablation is poor.
liverneoplasms;lasers,gas;survivalanalysis
R735.7
A
1007-8134(2015)04-0241-03
10.3969/j.issn.1007-8134.2015.04.014
军队“十二五”面上课题(CWS12J024)
100039北京,解放军第三○二医院肝脏肿瘤诊疗与研究中心(常秀娟、陆荫英、曾珍、曲建慧、许桂林、高旭东、王鋐、楼敏、王春平、杨永平)
杨永平,E-mail:yongpingyang@hotmail.com
