胰腺结核的临床特点及诊断要点
2015-06-01严雪敏孙昊杨爱明
严雪敏,孙昊,杨爱明
中国医学科学院北京协和医学院北京协和医院1消化内科2放射科,北京100730
胰腺结核的临床特点及诊断要点
严雪敏1,孙昊2,杨爱明1
中国医学科学院北京协和医学院北京协和医院1消化内科2放射科,北京100730
目的总结胰腺结核患者的一般临床特点及诊断要点,以提高对胰腺结核的认识。方法纳入1984年1月至2014年3月在北京协和医院确诊为胰腺结核的住院患者,回顾性分析其病例资料,对其临床表现、辅助检查、诊断等情况进行总结。结果研究期间确诊为胰腺结核的患者共10例,占同期确诊结核患者的0.12%(10/8689)。其中男5例,女5例,平均年龄53.1岁 (31~70岁),65岁以下患者占80%。腹痛 (60%)、纳差 (60%)及体重下降 (60%)是最常见的临床症状,发热 (40%)、黄疸 (10%)等症状较少见,未见盗汗。CT及PET/CT均未确诊胰腺结核。1例患者因结核菌素蛋白衍生物试验强阳性、发现肠结核,1例有颈部冷脓肿,临床综合考虑后诊断结核,抗痨治疗有效后验证临床诊断;1例行胫前结节活检证实为结核;1例经B超引导下胰腺结节穿刺证实为结核;6例行剖腹探查术,术后病理支持结核诊断。结论胰腺结核为罕见疾病,常因胰腺的局限性囊/实性占位而被误认为胰腺肿瘤,进而行手术治疗。病史及临床症状对诊断很重要,影像学有一定帮助,病理结果有确诊价值。对于年龄较轻、有感染征象、肿瘤标志物为阴性的胰腺占位、伴或不伴腹膜后淋巴结肿大的患者,要考虑胰腺结核可能,对不易鉴别的患者应积极行内镜引导下或B超引导下活检术,必要时行手术探查。
胰腺结核;诊断;误诊;活检
Med J PUMCH,2015,6(2):119-123
结核病是常见的慢性感染性疾病,近年因艾滋病等自身免疫性疾病的增加,以及临床上糖皮质激素、免疫抑制剂等的应用,发病率有增加趋势,每年约有970万新发结核病例,主要集中在亚洲、南美、东欧等发展中国家[1]。我国一直是高发区之一,全国结核病年死亡率约为9.8/10万。
胰腺结核相对罕见,且临床症状不特异,常伴发于粟粒性结核或广泛播散性结核病,患者常因发现的胰腺囊性、实性或囊实性占位就诊,又常被误诊为胰腺肿瘤而行手术,术前确诊十分困难。详尽而准确的病史结合多样的辅助检查,特别是近年成熟的微创穿刺技术,对胰腺结核的鉴别诊断有较大的意义。为提高对胰腺结核的认识,提高临床诊断率,减少误诊率及相应的手术率,笔者对北京协和医院近30年来经病理确诊的胰腺结核患者临床资料进行回顾性分析,并进行文献复习,以探讨胰腺结核的临床特点及诊断要点。
资料和方法
北京协和医院1984年1月至2014年3月的所有患者病历记录,以关键词“结核”、“结核病”、“肺结核”、“腹腔结核”、“淋巴结结核”、“胰腺结核”进行检索,筛选其中病理支持为胰腺结核的住院患者。对胰腺结核患者的临床表现、实验室检查、影像学检查、诊断及治疗等情况进行回顾性分析。
结果

表110例胰腺结核患者的一般情况
一般情况
1984年1月至2014年3月北京协和医院共确诊8689例各类结核病患者,其中腹腔及消化系统相关结核病共3289例,病理确诊为胰腺结核者仅10例,占同期确诊结核患者的0.12%。其中男5例,女5例,患者平均年龄53.1岁 (31~70岁),65岁以下患者占80%(8/10)。患者一般临床情况见表1。
临床表现
腹痛 (60%,6/10)、纳差 (60%,6/10)及体重下降 (60%,6/10)是本组胰腺结核患者最常见的临床症状,发热 (40%,4/10)、黄疸 (10%,1/10)等症状较少见,未见盗汗。仅2例有明确结核病史或接触史。入院体检时,3例患者有上腹压痛,1例患者有背痛;1例患者病程中出现大量胸腹水,1例患者有颈部冷脓肿,1例患者有全身多发脓性结节。
实验室检查
10例患者分别进行了与入院年代相符的相关生化检查,包括血常规、肝肾功能、肿瘤标志物、红细胞沉降率、C反应蛋白、结核菌素 (old tuberculin,OT)试验、结核菌素蛋白衍生物 (purified protein derivative,PPD)试验、血结核抗体 (TB-Ab)、血结核杆菌T细胞斑点检测 (TB-Spot)等检查。其中,仅2例患者白细胞增高,3例患者红细胞沉降率增快 (34~98 mm/h),1例患者出现CA19-9升高,但病程中CA19-9血清滴度呈下降趋势,1例患者PPD试验强阳性,其余患者的实验室检查基本正常。
影像学检查
10例患者进行的影像学检查包括胸片、B超、CT、磁共振成像 (magnetic resonance imaging,MRI)、逆行胰胆管造影 (endoscopic retrograde cholangiopancreatography,ERCP)、选择性动脉造影、超声内镜 (endoscopic ultrasonography,EUS)检查,以及 B超或EUS引导下的穿刺等,近年来对疑似肿瘤病例进行了正电子发射断层显像/X线计算机体层成像 (positron emission tomography/computed tomography,PET/CT)检查。10例患者中,1例患者胸片可见结核增殖灶,其余肺部检查均未见明显异常;1例患者腹部CT报告提示需“考虑结核,或者肿瘤?”;1例ERCP等检查考虑环形胰腺;其余经B超、CT或PET/CT等发现6例胰头及附近病变,发现2例胰腺普遍增大,1例胰体尾占位 (图1),1例胰颈占位。
确诊经过
10例患者入院时均考虑胰腺占位,主要考虑胰腺癌、胰腺囊腺瘤/癌、胰腺无功能内分泌肿瘤、胰腺假性乳头状瘤、胰腺假性囊肿合并感染及胃肿瘤。仅1例因曾有腹腔结核史,拟诊讨论时曾考虑胰腺结核。最终,1例患者因PPD强阳性、发现肠结核,1例患者有颈部冷脓肿,临床综合考虑后诊断结核,抗痨治疗有效后验证临床诊断;1例患者皮肤多发脓性结节,行胫前结节活检证实为结核;1例患者经B超引导下胰腺结节穿刺证实为结核;6例患者行剖腹探查术,术中发现病变似结核后均未按术前讨论方案行Whipple术及胰体尾切除术,局部解剖改变不大。其中1例患者术前胸片已显示存在上肺结核增殖灶,但未行相应检查及治疗,术后出现大量胸腹水,再次复习手术病理切片后发现抗酸杆菌,确诊结核,遂开始进行抗结核治疗。10例患者自入院至确/疑诊结核时间为4~104 d,中位时间24 d。
治疗
所有患者确诊后均根据自身肝功能、病变播散等情况进行了正规抗结核治疗,主要用药为异烟肼+利福平/利福喷丁,配合乙胺丁醇、吡嗪酰胺、阿米卡星、链霉素、左氧氟沙星等治疗。门诊随访资料提示预后良好。
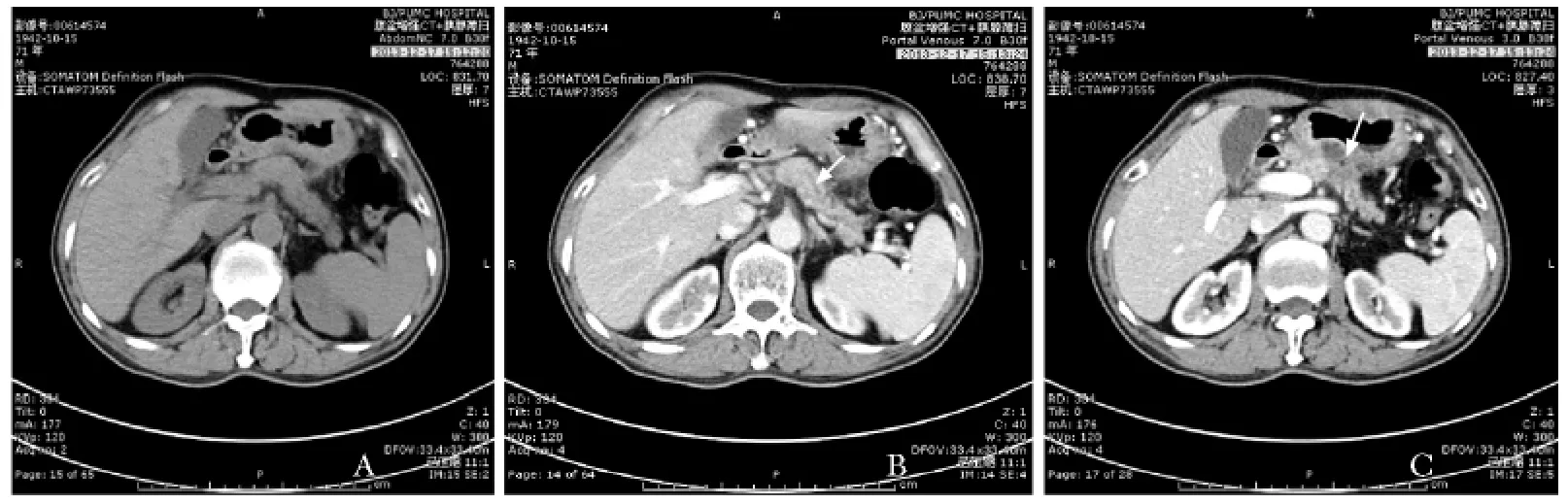
图1病例10患者的CT平扫 (A)和增强扫描 (B、C)影像
讨论
肺外结核约占结核病的10%~15%,累及腹腔者约11%,而胰腺结核则更为罕见。1944年,Auerbach[2]首次报道了一组1656例结核患者的尸检结果,仅在14例患者的胰腺中发现了瘤样结核灶。一直以来,文献报道的胰腺结核的全球发病率未超过4.7%。胰腺结核老年人群少发,男女发病率类似[3]。与本院资料类似。
胰腺结核的可能病因有:(1)临近器官的直接扩散;(2)淋巴管及血行传播;(3)既往腹腔结核病灶复发,或全身结核病的反应等[4]。病变好发于胰头及钩突部,可能与该处血运及淋巴管丰富相关。因此Saluja等[5]研究提出腹痛、黄疸、发热、纳差及体重下降是胰腺结核的主要临床特征。本组患者也确实以腹痛 (60%)、纳差 (60%)及体重下降 (60%)为最常见的临床症状。但笔者认为是否发生黄疸与病变部位密切相关,如果胰腺结核或胰周淋巴结结核位于胰头部,则易导致梗阻性黄疸,否则黄疸并不常见,如本组10例患者中仅1例有梗阻性黄疸。
胰腺或胰周结核与胰腺恶性肿瘤不易鉴别,特别是胰腺孤立性占位的临床鉴别更加困难。如果患者有明确的结核病史或结核接触史、胸片存在异常、红细胞沉降率增快、结核菌素试验强阳性、肿瘤标志物阴性,对胰腺结核的诊断有帮助。但是Das等[6]研究发现,50%~80%的腹腔结核患者胸片正常,70%的患者结核菌素试验阴性,红细胞沉降率在部分肿瘤患者中也可以增快,CA19-9在早期胰腺肿瘤中的特异度达90%,敏感性也有80%~90%,且不除外假阳性,因此仅凭上述检查误诊率仍较高,必须结合病史、其他影像或病理检查,综合判断。
胰腺结核常用的影像学检查包括无创的B超、增强CT、磁共振胰胆管造影 (magnetic resonance cholangiopancreatography,MRCP)、EUS等,有创检查包括ERCP、选择性血管造影等,较新型的检查包括PET/ CT。影像学在胰腺结核的诊断上普遍特异度不高,王学梅等[7]曾研究发现B超对胰腺结核的误诊率高达76.9%。根据声像图特点分成的弥漫型 (可能是粟粒性胰腺结核的声像图特点)和局灶型 (干酪性胰腺结核的声像图特点)均缺乏定性诊断的特异性,钙化型则结合结核病史有诊断价值。
目前认为胰腺局灶性肿块或囊肿病灶呈不均匀强化或环形强化,晚期可见钙化是胰腺结核CT增强扫描的特征表现,多数胰胆管通常正常,周围肿大淋巴结也以环形强化为特征,CT血管成像有助于判断病灶或淋巴结与血管的关系[8-9]。复习本组患者的CT,可看到胰腺病灶在增强后的环形强化。
近年,随着新技术的开展,PET/CT也被应用在胰腺结核鉴别诊断上[10-12],并用于对抗结核治疗有效性的评估[13],有一定优势。柳伟坤等[12]曾报道一组肺外结核 (肝、脾、胰、肾、前列腺等)的PET/CT影像结果,其CT影像确实发现病灶在增强扫描呈边缘环形强化,常为多发,晚期可出现钙化,呈多发点状或不规则致密影。PET上,脏器结核表现为18F-氟脱氧葡萄糖 (18F-fluorodeoxyglucose,18F-FDG)不同程度均匀或环状高摄取,可较好地显示病变的范围及部位。PET/CT在鉴别胰腺恶性肿瘤和除结核以外的良性占位时,其最大标准摄取值 (standard uptake value,SUV)的分界点是2.8[10]。但因PET/CT成像技术原理,胰腺结核和肿瘤的鉴别诊断往往较困难,前者极易被误诊为恶性肿瘤,尤其在临床表现和影像征象均不典型时,更易发生。
对于无法鉴别诊断的胰腺占位病变,B超、CT、EUS下细针穿刺取活检术,甚至手术取病理均应积极开展[1,14]。对于部分明确考虑胰腺结核性脓肿的患者,有时也应及早手术引流,缩短病程,否则可能引起脾静脉受压,血栓形成,甚至出现区域性门脉高压等并发症。另外,手术治疗还可同时解决胆道、肠道梗阻及其他问题[15]。本院除1例术后未考虑到结核的患者确诊时间较长外,其余手术患者均在2周内确诊并开始治疗。
胰腺结核罕见,临床症状不典型,如果临床问诊及实验室检查未考虑到结核,则十分容易误诊为胰腺肿瘤而行手术治疗,给患者带来不必要的痛苦。结合本组病例及文献复习,笔者认为 (1)详细而准确的病史采集是临床确诊的第一步,也是避免患者进行不必要手术的关键一步。本组患者中,病史采集详尽者,入院初即考虑结核可能,也容易安排结核相应检查,很快得以确诊,最大可能减少了患者的损伤。故完整的临床资料采集是临床鉴别诊断的必要前提。(2)认真查体,并充分认识所查体征的临床意义十分重要。本组患者中有1例一直有颈部冷脓肿,但因为一般情况好,医生认识不够,未及时考虑到结核的诊断;1例患者出现全身多发化脓性结节,中心有溢脓,但无红肿热痛,与一般脓性结节也不同,也是冷脓肿,但因为认识不够,经历半个多月后才确诊结核。(3)如果患者有以下特征:①发病年龄较轻 (<65岁);②既往有结核病史或疑似存在现证结核感染;③有非特异性的全身症状,如腹痛、纳差、体重下降,存在或缺乏典型的结核毒血症状;④影像学检查可见胰腺有局限性、囊实性 (本院此类病变较多)病变,多灶病变常见,病灶周围及后腹膜也常合并存在肿大的淋巴结,CT增强造影时可见病变或淋巴结的环形强化;⑤肿瘤标志物正常;⑥抗结核治疗有效[9,16];符合①~⑤条需考虑胰腺结核可能,如同时符合第⑥条则更需高度警惕胰腺结核的可能,必要时应行占位病变的病理检查,首选微创方式。
[1]Sonthalia N,Ray S,Pal P,et al.Fine needle aspiration diagnosis of isolated pancreatic tuberculosis:A case report[J].World J Clin Cases,2013,16,1:181-186.
[2]Auerbach O.Acute Generalized Miliary Tuberculosis[J].Am J Pathol,1944,20:121-136.
[3]Foo FJ,Verbeke CS,Guthrie JA,et a1.Pancreatic andperipancreatic tuberculosis mimicking malignancy[J].JOP,2007,8:201-205.
[4]Echenique Elizondo M,Amondarain Arratibel J,Compton CC,et al.Tuberculosis of the pancreas[J].Surgery,2001,129:114-116.
[5]Saluja SS,Ray S,Pal S,et al.Hepatobiliary and pancreatic tuberculosis:a two decade experience[J].BMC Surg,2007,7:10.
[6]Das P,Shukla HS.Abdominal tuberculosis:demonstration of tubercle bacilli in tissues and experimental production of hyperplastic enteric lesion[J].Br J Surg,1975,62: 610-617.
[7]王学梅,欧国成,周旭,等.超声对胰腺结核的诊断价值[J].中华超声影像学杂志,2001,10:611-613.
[8]Lee WK,Van Tonder F,Tartaglia CJ,et al.CT appearances of abdominal tuberculosis[J].Clin Radiol,2012,67: 596-604.
[9] 梁宗辉,窦娅芳,唐颖,等.胰腺结核九例的MDCT特征和误诊分析 [J].中华胰腺病杂志,2011,11: 110-112.
[10]Santhosh S,Mittal BR,Bhasin D,et al.Role of(18)F-fluorodeoxyglucosepositronemissiontomography/computed tomography in the characterization of pancreatic masses:experience from tropics[J].J Gastroenterol Hepatol,2013,28:255-261.
[11]Bhattacharya A,Kochhar R,Aggrawal K,et al.18F-FDG and FDG-labeled leukocyte PET/CT in peritoneal tuberculosis[J].Clin Nucl Med,2014,39:904-905.
[12]柳伟坤,李向东,尹吉林,等.肺外结核18F-FDG PET/ CT显像的诊断价值 [J].南方医科大学学报,2013,33:1083-1086.
[13]Santhosh S,Bhattacharya A,Rana SS,et al.Pancreatic tuberculosis:evaluation of therapeutic response using F-18 fluoro-2-deoxy-D-glucose positron emission tomography/computed tomography[J].Indian J Nucl Med,2014,29:257-259.
[14]Patel D,Loren D,Kowalski T,et al.Pancreatic tuberculosis mimicking malignancy diagnosed with endoscopic ultrasound-guided fine needle aspiration[J].Endosc Ultrasound,2013,2:38-40.
[15]钟守先,赵平,杨志英,等.胰头部结核八例报告[J].中华外科杂志,1996,34:476-478.
[16]宋扬,刘全达,许小亚,等.胰腺结核13例诊治体会[J].局解手术学杂志,2013,22:388-390.
Clinical Features and Diagnosis of Pancreatic Tuberculosis
YAN Xue-min1,SUN Hao2,YANG Ai-ming1
1Department of Gastroenterology,2Department of Radiology,Peking Union Medical College Hospital,Chinese Academy of Medical Sciences&Peking Union Medical College,Beijing 100730,China
ObjectiveTo explore the clinical features and key points in diagnosis of pancreatic tuberculosis.MethodsThe clinical manifestations,auxiliary tests,and diagnosis of inpatients confirmed as pancreatic tuberculosis in Peking Union Medical College Hospital in the period from January 1984 to March 2014 were retrospectively analyzed.ResultsThere were 10 cases of pancreatic tuberculosis diagnosed in the study period,accounting for 0.12%(10/8689)of the total tuberculosis patients diagnosed at the same period.The 10 patients included 5 males and 5 females;aged 53.1 years on average(31-70 years),with 80%below the age of 65.The most common symptoms were abdominal pain(60%),anorexia(60%)and weight loss(60%).Fever (40%)and jaundice(10%)were less common,while night sweat was absent.CT and PET/CT failed to make the diagnosis of pancreatic tuberculosis.In one case,intestinal tuberculosis was found after positive result of purified protein derivative test.In another case with cold abscess at the neck,a clinical diagnosis of tuberculosis was made and later confirmed by response to anti-tuberculosis therapy.Tuberculosis was confirmed in one case by pretibial nodule autopsy result,another by ultrasound-guided pancreatic nodule needle autopsy.In the other 6 ca-ses,pathological examination after laparotomy confirmed the diagnosis of tuberculosis.ConclusionsPancreatic tuberculosis is rare.It may present as regional cystic or solid pancreatic masses and often be misdiagnosed as pancreatic tumors,leading to surgery.History and symptoms are the first key clues in diagnosis.Imaging is helpful,while confirmed diagnosis is made based on pathological results.For young patients with signs of infection,having pancreatic masses with negative tumor markers,with or without retroperitoneal enlarged lymph nodes,pancreatic tuberculosis should be considered.Endoscope-or ultrasound-guided biopsy is needed in patients hard to identify,and laparotomy may be used when necessary.
pancreatic tuberculosis;diagnosis;misdiagnosis;biopsy
YANG Ai-mingTel:010-69151595,E-mail:yangaiming@medmail.com.cn
R525;R447
A
1674-9081(2015)02-0119-05
10.3969/j.issn.1674-9081.2015.02.009
2014-12-11)
杨爱明电话:010-69151595,E-mail:yangaiming@medmail.com.cn
