CT及低场MRI在颅内海绵状血管瘤中的对比研究
2015-05-24蒋华庭蒲敬泽陈跃辉
蒋华庭 蒲敬泽 陈跃辉 张 鑫
①巴中市中心医院放射科 四川 巴中 636000
颅内海绵状血管瘤(CA)是脑血管畸形的一种,分脑内型和脑外型[1]。该病CT及MRI表现具有一定特征性,CT是诊断CA首选的影像学检查方法,但其诊断敏感性较低,与MRI检查相比具有一定的优势[2-4]。本研究对23例CA患者的CT及低场MRI检查进行对照研究,以评价两种检查方法的优劣及其联合应用的诊断价值。
1 资料与方法
1.1 一般资料
回顾性分析2001年10月至2013年5月经血管造影、手术及病理证实的23例CA患者的资料,所有患者均进行CT及MRI检查,其中男性10例,女性13例;年龄20~65岁,平均年龄42岁。所有病例均单侧发病,其中右侧13例,左侧10例,以幕上病例为主,占85%左右。病程25 d至6个月。多数CA患者主诉头痛、抽搐等癫痫症状,少部分呈轻度中风表现[2,5]。
1.2 设备与扫描方法
(1)CT检查使用GE单层及飞利浦16层CT,扫描层厚和间距均为5 mm;扫描条件:管电压为130 kV,管电流为300 mAs;对比剂采用优维显100 ml静脉高压注射器推注。
(2)MRI检查采用德国西门子公司MAGNETOMC ONCERTO0.2T开放式低场MR扫描仪,作横断面T1、T2及冠失状位T1扫描,T1采用SE序列,TR400 ms,TE9 ms,T2采用快速自旋回波(FSE)序列,TR2500 ms,TE95 ms,视野(FOV)50 cm×50 cm,矩阵256×160,层厚及间距均为5 mm,对比剂采用静脉注射钆喷酸葡胺(Gd-DTPA)增强扫描。
1.3 资料分析
由2名有经验的高年资放射科医师用盲法分别对23例CA病灶的CT及MRI结果进行分析诊断,采用CT、MRI及CT+MRI方法,根据病灶出现的部位、密度或信号大小、形态、边缘、钙化特点、周围伴随征象及平扫增强表现进行比较,并对病灶特性进行评价,诊断结果有分歧时,2名医师进行讨论协商作出诊断[4,6]。
1.4 统计学方法
以手术及病理为标准,分别计算两种检查方法单独进行CT、MRI扫描及联合CT+MRI扫描应用诊断CA的敏感性、特异性、准确性及检出率进行比较,采用SPSS 15.0统计软件进行数据分析,计数资料采用卡方检验,两种检查方法以P<0.01为差异有统计学意义。
2 结果
2.1 影像表现
(1)肿瘤大小及部位。直径约为≤2.0 cm者17例,>2.0 cm者6例,其中顶叶5例、颞叶6例、枕叶3例、额叶2例、基底节1例、脑干1例、小脑半球2例,中颅窝2例、鞍旁1例;具有占位征象8例,伴周围脑组织轻微水肿信号改变[7]。
(2)CT表现。①密度:肿瘤密度均匀12例,其中表现为低密度5例,等密度7例,不均匀11例,4例钙化,3例出血[8];中等至明显强化7例,轻微强化5例,无强化6例,未做增强5例,CT值平扫37.6~80.7 HU,平均50.4 HU,增强49.5~108.6 HU,平均83.2 HU;②形态边缘:10例呈圆形、椭圆形,不规则形态7例,边界清楚12例,边缘不清楚11例。
(3)MRI表现。MR检查23例,T1WI表现为短T1信号8例,等T1信号7例,长T1信号5例,混杂T1信号3例,T2WI表现为长T2信号8例,等T2信号5例,短T2信号6例,混杂T2信号4例;增强明显强化10例,轻微强化6例,无强化7例[9]。
2.2 术前诊断
23例CA患者中CT确诊11例(占47.8%),主要为脑内型8例(占72.7%),CT表现等密度或低密度伴点状钙化,增强均有明显强化;脑外型3例,单纯钙化或出血各2例,误诊5例,漏诊3例。MRI确诊17例(占74.0%),脑内型14例(占76.5%),脑外型3例(占23.5%),主要表现短T1或等T1,长T2或等T2信号且周围伴低信号环,压水为高信号,增强明显强化或轻微强化;笼统诊断占位性病变3例,余2例误诊病例中脑膜瘤及动脉瘤各1例。
单独对CT、MRI检查及联合CT+MRI检查诊断CA的灵敏度、特异度、准确率及检出率进行比较,其中CT+MRI检查准确率及检出率显著高于CT,差异有统计学意义(x2=7.26,x2=16.73;P<0.01),见表1。
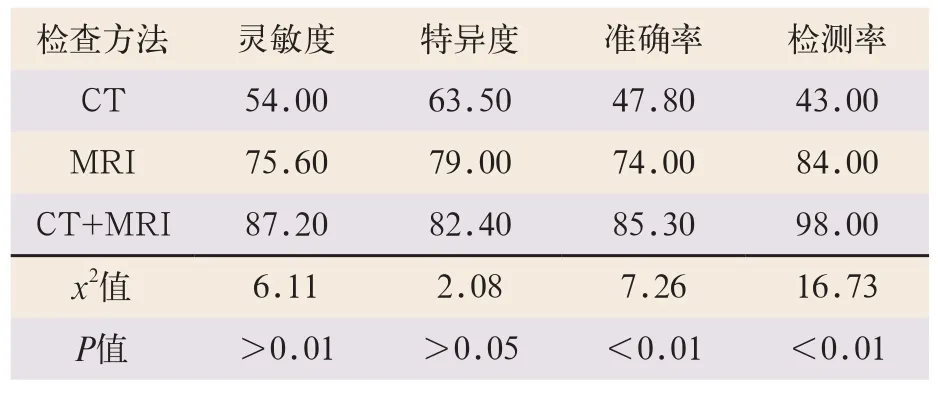
表1 CT与MRI、CT+MRI诊断颅内海绵状血管瘤各项指标比较(%)
3 讨论
CA是由大的窦状血管间腔聚集而成,血管之间无正常的神经组织[1-3]。海绵状血管瘤占所有血管畸形的15%,而血管畸形的发生率约为0.1%。不是所有的海绵状血管瘤都有临床症状,但如果出现症状,表现为癫痫、神经功能缺失及出血,约80%的病变位于幕上,好发于颞叶、额叶,10%发生在后颅窝。约15%的患者有多发性海绵状血管瘤,为家族性,常染色体显性遗传。海绵状血管瘤一般无占位效应和周围水肿,除非病变有新近出血或病变较大[2-4,7]。
3.1 影像学表现
CT表现:颅内型病灶多为边界清楚的圆形或类圆形等至稍高密度影,常有斑点状钙化或全部钙化,周围一般无水肿,较大的病灶可有轻度水肿。急性出血可表现为较均匀的高密度,灶周有轻度水肿[2-3,10]。CA的MR表现主要根据瘤巢内含铁血黄色素、MHB、血栓、钙化及反应性胶质增生等成分有关,其MR信号表现不同,若病变以亚急性出血为特点,T1WI表现为中心高信号(高铁血红蛋白),T2WI等高信号变为主,周围低信号环;若病变为局限性不同时间的出血和血栓形成,周围有神经胶质增生和含铁血黄素沉积,T1WI及T2WI表现为中心高低不均质信号,周围为低信号环[11]。病灶增强其强化程度主要取决于病灶内血栓形成和钙化的程度,血栓形成轻,钙化不明显者强化明显[12-13]。
3.2 CT及MRI的优劣性分析
CT作为CA首选的影像学检查方法,不仅操作简便,而且经济、有效。CT的独特优势在于对单纯钙化灶和出血显示较敏感,明显优于MRI,但CT对等密度及颅底区病灶检测容易产生较高的假阴性[12,14-15]。本研究23例CA中,单纯采用CT扫描检查,确诊11例(占47.8%),检出率43%,单纯采用低场MRI检查,确诊CNM17例(占74.0%),检出率84%,若联合CT和MRI两种检查23例分析,病灶全部检测出并确诊20例(占85.3%),检出率98%,其准确率及检出率差异有统计学意义。
MRI确诊病例中主要表现短T1或等T1,长T2或等T2信号且周围伴低信号环,压水为高信号,增强明显强化或轻微强化。在CT检查能确诊病例中,主要表现高密度或低密度伴点状钙化,增强均有明显强化。若出现单纯等密度病灶,增强无强化,周围又无水肿表现,很容易漏诊和误诊,这是CT导致其检出率不高的原因[14]。MRI检查时间虽较长,对钙化及早期出血不敏感,但MRI以多方位、多序列扫描,对不同部位病灶都能明确显示,并对不同类型的CA具有独特的影像特征。T1WI为短T1,T2WI明显高信号或呈“桑椹”征,增强明显均匀强化或为渐进性改变,因此MRI对诊断CA特异性、检出率及准确率相比CT较高[16]。在鉴别诊断中,脑内型CA与动静脉畸形(AVM)、星形胶质瘤(伴钙化)、颅咽管瘤及脑外型与脑膜瘤等相鉴别时,CT对钙化敏感,MRI对脑膜瘤强化呈现“脑膜尾征”及动静脉畸形可出现“流空效应”等表现独具优势,如若采用联合CT+MRI检查,就可以互相克服CT和MRI缺点,提高诊断准确率[2-3,12-13]。本组病例中,MRI对CA的检出率(84%)高于CT(43%),准确率及特异性则略高。联合CT+MRI检查分析其诊断灵敏度、检出率及准确率,较之任何一种单独的检查方法都有所提高。
综上所述,CT及MRI均可检测出病灶,在仅依靠CT难以作出判断情况下,若结合MRI即能得到相对高的准确率及检出率,有学者认为可以代替病理性诊断。CT虽对诊断CA灵敏度及特异度不高,但在鉴别诊断方面有重要作用[17]。因此,CT及MRI两种检查方法在诊断CA均具有一定优劣性,若将CT及MRI两种检查方法相结合,对提高CA影像诊断的准确率及检出率具有重要意义。
[1]Suzuki Y,Shobuya M,Baskaya MK,et al.Extracerebral Cavernous Angiomas of the CavernousSinus inthe Middle Fossa[J].Surg Neurol,1996,45(2):123-132.
[2]李果珍.临床CT诊断学[M].北京:中国科学技术出版社,1994:89-90.
[3]孟悛非,梁碧玲.临床MRI诊断学[M].广州:广东科技出版社,2005:89-90.
[4]S.Howard Lee,Krishna C.V.G.Rao,Robert A.Zimmerman.颅脑MR和CT诊断学[M].4版,鱼博浪,梁星原,译.北京:世界图书出版公司,2001:493-494.
[5]孙辉,张少军.颅内海绵状血管瘤12例临床分析[A].安徽省第9次神经外科论文汇编,2012:171.
[6]谢红锋,陆健美,王小乐,等.低磁场MRI在颅内海绵状血管瘤诊断中的应用价值[J].海南医学,2013,28(24):1172-1174.
[7]韩新巍,司江涛,水少锋,等.中脑海绵状血管瘤MR诊断一例[J].当代医学,2009,30(29):230-231.
[8]王志群,李坤成,王亮,等.脑出血性海绵状血管瘤的MRI诊断[J].医学影像学杂志,2006,26(11):124-126.
[9]王文献,范辉,岳恒志,等.颅内海绵状血管瘤的CT及MRI诊断[J].中国实用神经疾病杂志,2012,23(19):134-135.
[10]杨纪周,张斯佳,陈勇.海绵窦海绵状血管瘤的CT、MRI诊断和鉴别诊断[J].中国CT和MRI杂志,2008,29(5):46-49.
[11]韩新巍,司江涛,水少锋,等.中脑海绵状血管瘤MR诊断一例[J].当代医学,2009,34(29):456-457.
[12]邱晓光,王琦,李守巍.中颅凹底海绵窦旁硬膜型巨大海绵状血管瘤的放射治疗[J].中国康复理论与实践,2006,27(5):134-136.
[13]宗吉龙,李曼.探讨CT与MRI在海绵窦海绵状血管瘤的诊断与鉴别诊断中的应用价值[J].中国医药指南,2011(14):132-133.
[14]赵刚,周志中,朱晓波.鞍旁海绵状血管瘤的误诊研究[J].中国误诊学杂志,2001,34(9):198-200.
[15]沈宏,余华,刘伟国,等.颅中窝脑外海绵状血管瘤的诊断与治疗[J].浙江医学,2002,32(6):1220-1222.
[16]彭旭红,张雪林,许尚文.颅内海绵状血管瘤的CT和MRI诊断[J].临床放射学杂志,2005,29(3):1189-1191.
[17]田昭俭,杨新国,姜法伟.脑实质内海绵状血管瘤的CT和MRI诊断[J].临床放射学杂志,2009,31(29):457-459.
